Болеют много, умирают мало. Почему парадоксы ЮАР ничего не говорят о мягкости омикрона
Alexandr DraganЮАР на первый взгляд кажется идеальной иллюстрацией тезиса «омикрон стал мягким и добрым».
Есть свидетельства врачей с мест, которые с самого начала говорят, что вирус подобрел.
Есть оптимистичный больничный отчёт из эпицентра эпидемии.
Есть быстрый рост заболеваемости, который не конвертируется в такой же быстрый рост госпитализаций, тяжёлых больных и смертей.
Вообще тяжёлых пациентов намного меньше, чем раньше, а смертность барахтается даже ниже уровня, который раньше был между второй и третьей волной.
А ещё как будто бы волна уже пошла на убыль в Гаутенге — в провинции, с которой и началась в ЮАР вспышка омикрона. Волна начинает идти на спад, больницы полупустые, ограничений в ЮАР так никаких и не было.
Всё это — только часть правды. Реальная картина сложнее, и из Гаутенга есть как хорошие новости, так и плохие. А главная хорошая новость — низкая смертность и низкая доля тяжёлых пациентов — на самом деле ничего не говорит о том, что вирус стал добрее и мягче.
На деле всё сложнее.
Дальше я подробно разберу, что на самом деле происходит в провинции Гаутенг — и как она проживает свою первую волну омикрона. Сначала будет много графиков и цифр, если нет времени вникать — переходите сразу к разделу с выводами («Стена иммунитета»).
Умирать перестали?
Начну с главного показателя: со смертей.
Заболеваемость в Гаутенге за каких-то три недели взлетела почти на два порядка. В середине ноября здесь выявляли по 100-150 больных в сутки, а процент положительных тестов был на уровне 1-2%. Сегодня здесь выявляют по 9 тысяч больных в сутки, а процент положительных тестов вырос до 40%, и в некоторых округах провинции превышает 50%.
Быстрый рост заболеваемости начался с последней декады ноября. И хотя на 8−9 тысяч заболевших провинция вышла только неделю назад, уже в конце ноября здесь выявляли по 1,5−2 тысячи больных. И 2−3 недель, кажется, достаточно, чтобы оценить, что происходит со смертностью.
Она растёт. Но растёт куда медленнее, чем новые случаи и госпитализации:
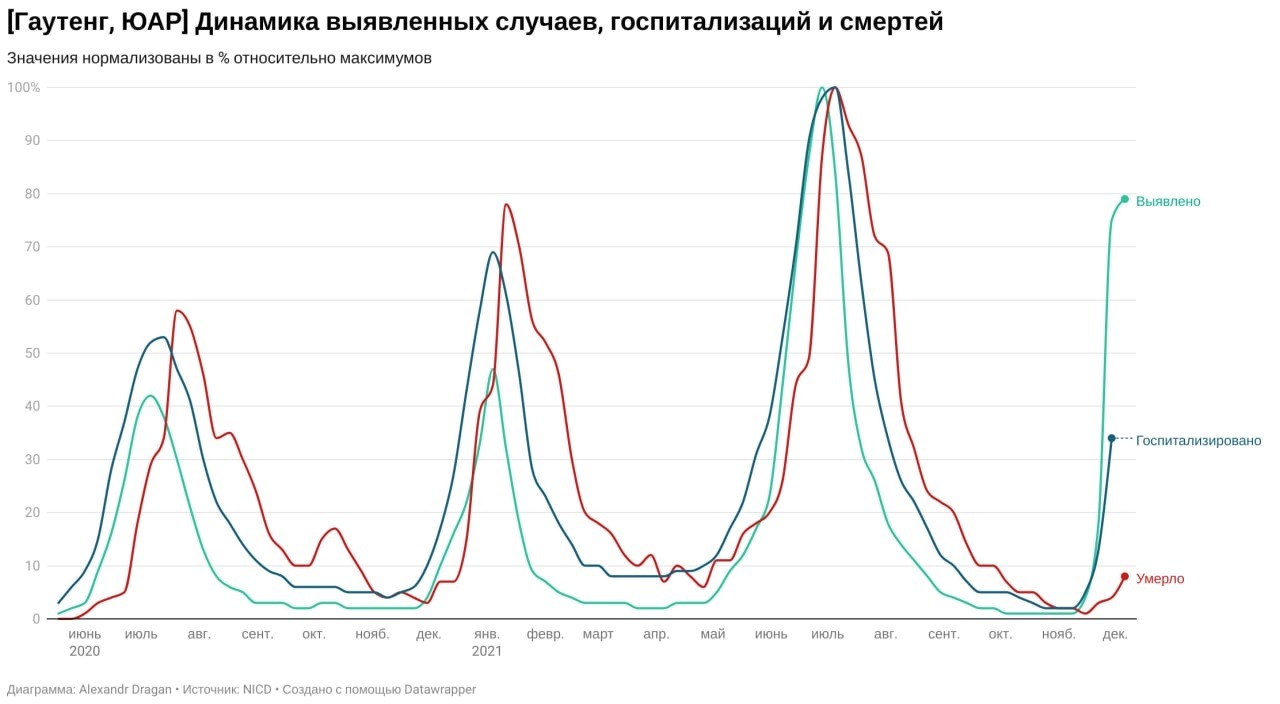
Однако не рано ли делать выводы о смертности?
В первую волну пик смертности произошёл через 16 дней после пика выявленных случаев. Во вторую и третью волны — уже через 8−9 дней. Но на пиках волн возможны искажения, связанные с плохим учётом случаев и запоздалой регистрацией смертей. Если же сопоставлять смертность и заболеваемость за всю эпидемию, то средний лаг между выявленными случаями и умершими в Гаутенге — 14 дней.
А это значит, что пик официальной ковидной смертности в провинции должен произойти в ближайшие 7−9 дней — согласно динамике выявленных случаев. Можно было бы ещё подождать, но предварительные выводы как будто бы можно делать уже сейчас:
- Сейчас недельная сумма смертей — на уровне 7% от максимумов дельта-волны. Сумма выявленных случаев 9 дней назад достигала 62% от максимума дельта-волны (сейчас — 78%).
- Если брать лаг в 14 дней, то на 1 декабря выявленные случаи достигали уже 25% от выявленных случаев.
- CFR на дистанции в 14 дней снизился в 4 раза. Проще говоря, выявленные заболевшие умирать стали в 4 раза реже.
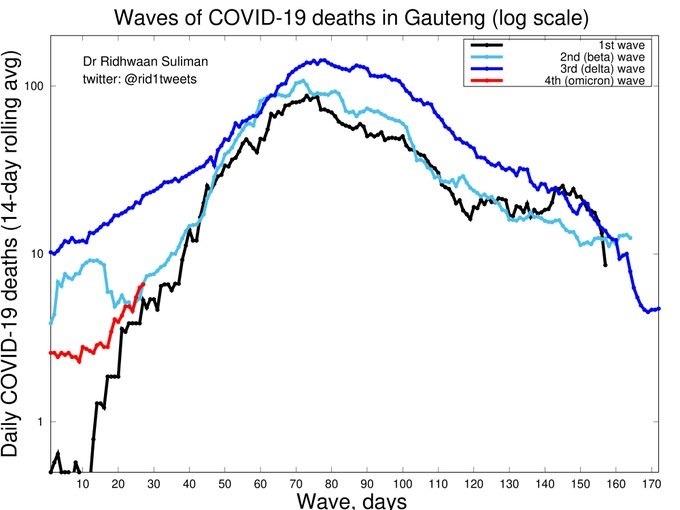
Ещё нагляднее динамика смертности в Гаутенге во время разных волн в логарифмическом масштабе (данные на 10 декабря):
А теперь сравните с динамикой заболеваемости:
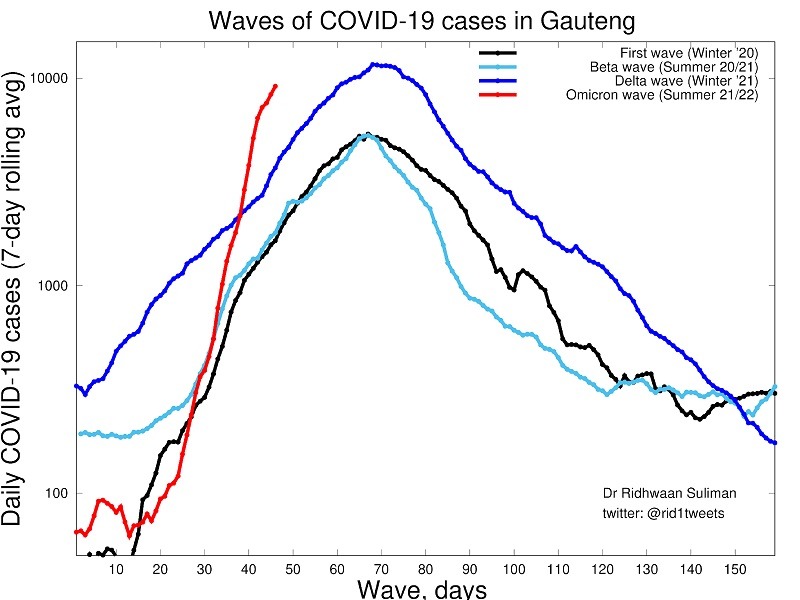
Похожие тенденции показывают все ключевые показатели — и число госпитализированных пациентов, и больные на кислородной поддержке, и пациенты в реанимациях, и на ИВЛ.
Больных больше — тяжёлых меньше
Так, госпитализации во время нынешней волны растут куда быстрее, чем во время дельта-волны, и дело здесь не в низкой базе (здесь и далее графики в логарифмическом масштабе):
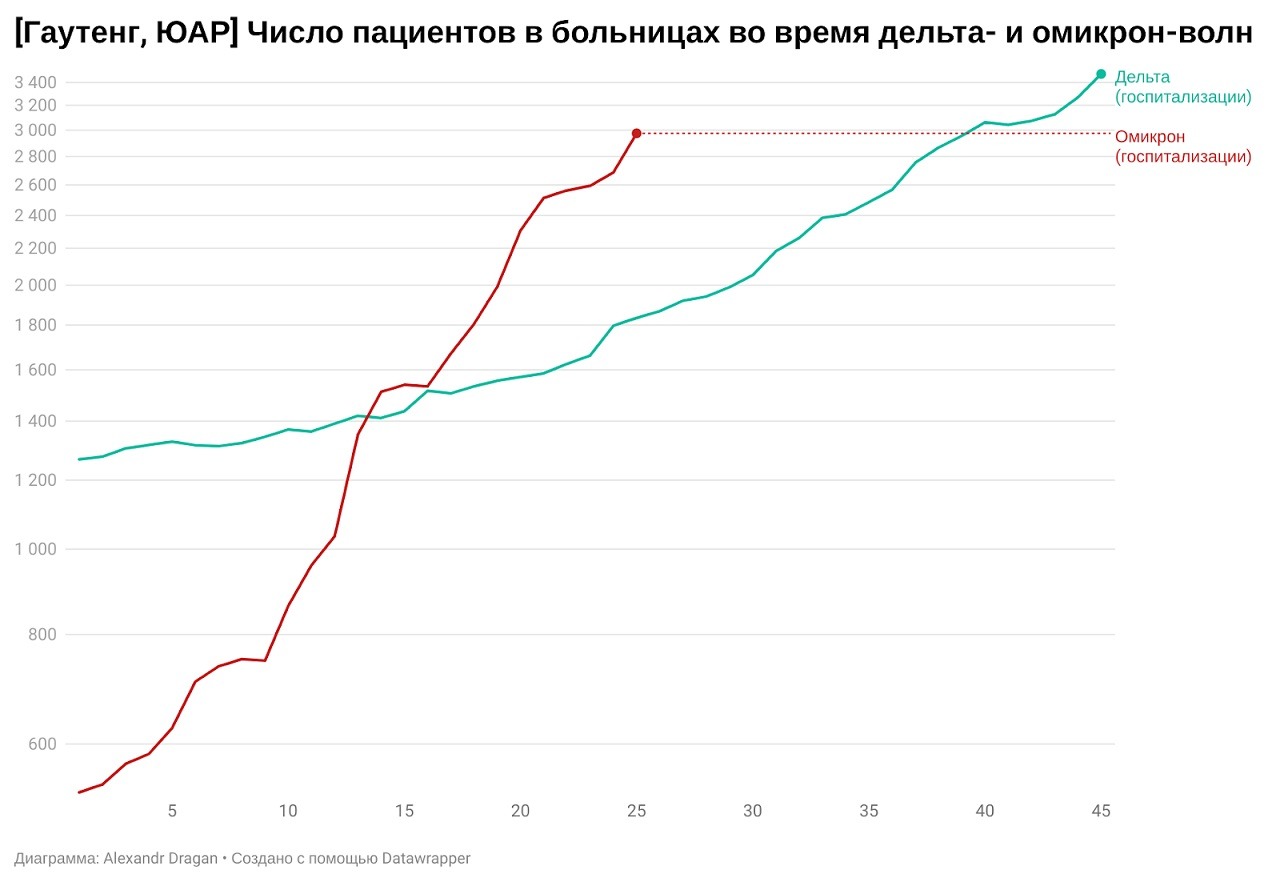
Схожий по крутизне наклон показывают и пациенты на кислородной поддержке. Доля таких пациентов от всех госпитализированных не изменилась — на кислороде и во время дельты, и сейчас 14−16% всех пациентов:
А вот динамика крайне тяжёлых пациентов не настолько крутая. И если во время прошлой волны в реанимации лежало 23−24% госпитализированных, то в эту волну их доля — почти втрое ниже, 8−9%:
Та же картина и с пациентами на ИВЛ. Рост быстрее, чем во время дельта-волны, однако и число, и доля таких пациентов в несколько раз ниже. Во время дельты на ИВЛ лежало 9−10% пациентов, сейчас — около 3%:
Доля пациентов в реанимациях в Гаутенге, как и пациентов на ИВЛ, сейчас на рекордно низком уровне с начала эпидемии:
В сухом остатке — что показывают ключевые показатели:
- Очевидное: рост заболеваемости в эту волну значительно круче прошлых трёх.
- Вместе с тем, вопреки отдельным свидетельствам из ЮАР, далеко не все переболевают дома — госпитализаций много, и они продолжают быстро расти.
- В больницы попадают не только лёгкие и бессимптомные пациенты, как можно было бы решить после единственного больничного отчёта из Тшване.
- В реанимациях уже минимум 250 пациентов, на ИВЛ — почти 100, кислородная поддержка требуется ещё почти 450 больным. И число тяжёлых пациентов быстро растёт и ускоряется быстрее, чем при дельта-волне.
- Вместе с тем, несмотря на то, что выявленные случаи и госпитализации уже 2 недели как превышают уровень дельты на том же этапе с начала волны, число пациентов в реанимациях и на ИВЛ пока в 1,5−2 раза ниже, чем было для дельты.
- Доля пациентов в реанимациях выросла с 7% до 9% с начала волны, но по-прежнему в несколько раз ниже прошлых волн.
Однако это ничего не говорит о «смягчении» омикрона. О том, почему тяжёлых пациентов стало настолько меньше, поговорим дальше.
Ещё поводы для оптимизма?
Тяжесть и доля тяжёлых пациентов крайне важны. Но не менее важна и динамика. Даже если в больницы попадает в несколько раз меньше людей, но заразность варианта в несколько раз выше — итоговое число госпитализаций и тяжёлых пациентов окажется выше, чем при более медленном варианте. И Гаутенг к этому идёт: обратите внимание на экспоненциальный рост пациентов в реанимациях и на ИВЛ.
Если у нас более заразный вариант, то, будь он даже менее опасен, из-за быстрого роста заболеваемости мы придём к тому, от чего пытались уйти. К перегрузке системы здравоохранения, волне госпитализаций, забитым реанимациям и, в конечном итоге, к смертям.
Это показывает простенькая, но наглядная модель от Gosia Gasperowicz, учёной-биолога из Канады:
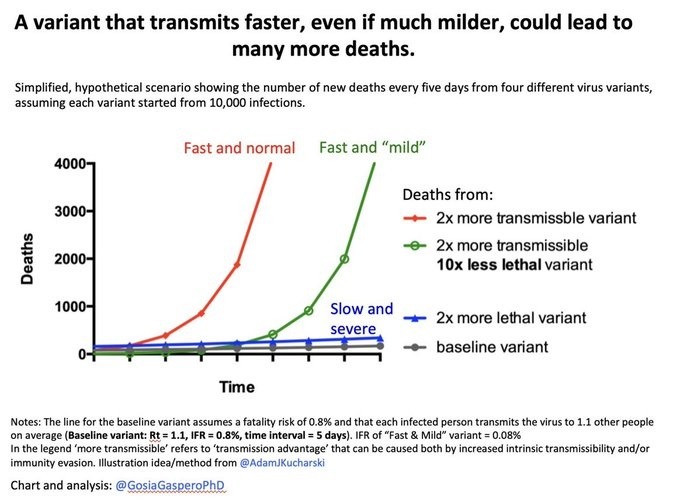
Поэтому важно оценить не только текущий срез по Гаутенгу — но и понять, что там происходит в динамике. Так, если экспоненциальный рост заболеваемости продолжается — ситуация в больницах будет становиться всё хуже, а оптимистичное «у нас в несколько раз меньше госпитализаций, чем на пике дельты», в какой-то момент сменится неизбежной перегрузкой больниц.
И здесь словно бы всё хорошо. Пик заболеваемости в Гаутенге тоже как будто бы пройден:
Также на фоне резко выросшей заболеваемости оптимистично выглядит динамика госпитализаций. На первый взгляд.
Что показывают госпитализации
По динамике госпитализаций можно отметить четыре новости. Целых две хорошие, две — плохие.
Тенденция хорошая: есть признаки прохождения пика госпитализаций сразу в нескольких округах Гаутенга. Первый — это округ Тшване, к которому принадлежит Претория, и именно там последний месяц был эпицентр эпидемии. И именно с вспышкой в университете Претории связывают начало активного распространения омикрона:
Аналогично в Йоханнесбурге, который следовал за Тшване с задержкой в 1−2 недели. Быстрый рост закончился, и по госпитализациям кажется, что Йоханнесбург перевалил за горб волны:
Признаки прохождения пика есть и в округе Экурхулени, и в округе Седибенг — словом, практически по всему Гаутенгу.
Та же динамика — и в еженедельном отчёте по госпитализациям. В Тшване (оранжевая кривая) — пик в начале декабря, в остальных округах — перегиб кривой:

Ещё одна хорошая новость: уровень госпитализаций на этот раз сильно недотягивает до уровня выявленных случаев.
Последнюю неделю скользящее среднее по заболевшим держится на уровне 80% от прошлых максимумов — 9000-9500 в сутки; в дельта-волну было 11000-11500 в сутки. А госпитализации по большинству округов Гаутенга либо достигли пика, либо стали снижаться, и это — на уровне 30-50% от максимумов прошлой волны, вызванной дельтой.
Например, в Тшване скользящее среднее сейчас пошло на спад после 130 случаев, тогда как прошлый максимум был вдвое выше — 254 госпитализации в сутки.
И дело не в том, что тестировать стали больше — в действительности позитивность тестов зашкаливает и в половине округов Гаутенга превышает 40−50%. Процент положительных тестов достиг уровня пиков третьей волны, и рост новых случаев ограничен именно возможностями тестирования.
И здесь начинаются плохие новости.
Никакого плато нет
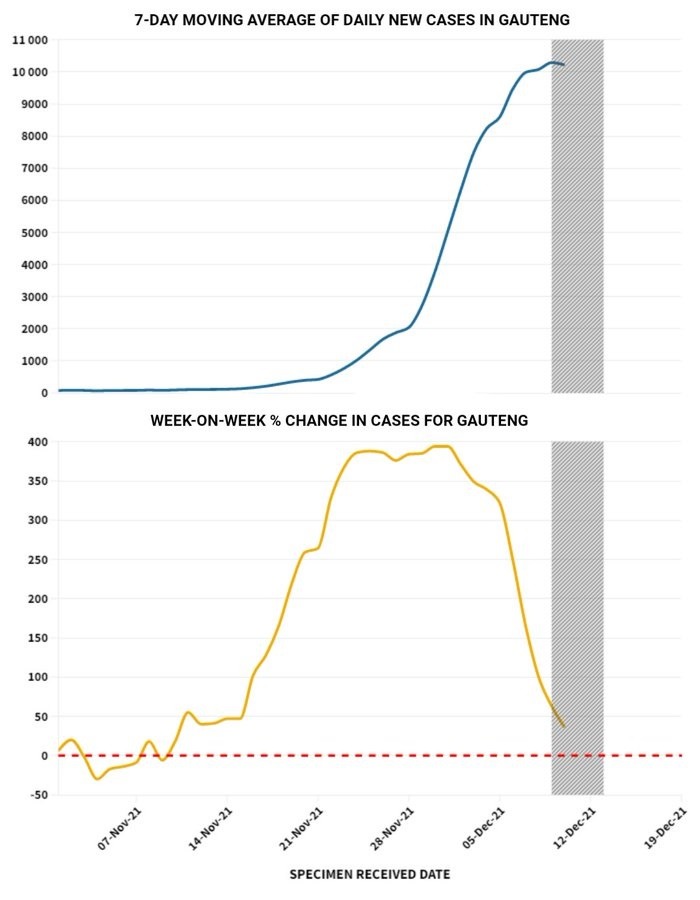
Замедление заболеваемости, похоже, существует только на бумаге.
В то время, как выявленные случаи расти перестали, доля положительных тестов продолжает расти:

В последнюю неделю ноября она составляла 16%, в первую неделю декабря — 36%, на прошлой неделе — под 40%. В нескольких округах позитивность превышает 55–60%, ещё в трети округов — более 40%, и во всех оставшихся — более 30%:
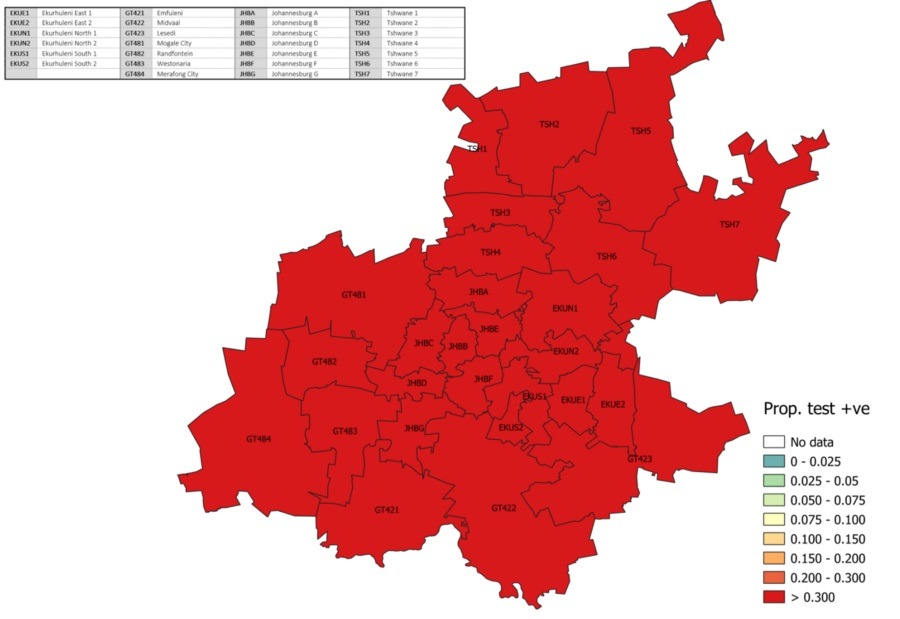
И по всей провинции позитивность продолжает расти.
Последние два дня доля положительных тестов по всей ЮАР (не только по Гаутенгу) выросла до 32−34%. Теперь практически вся Южная Африка полыхает:
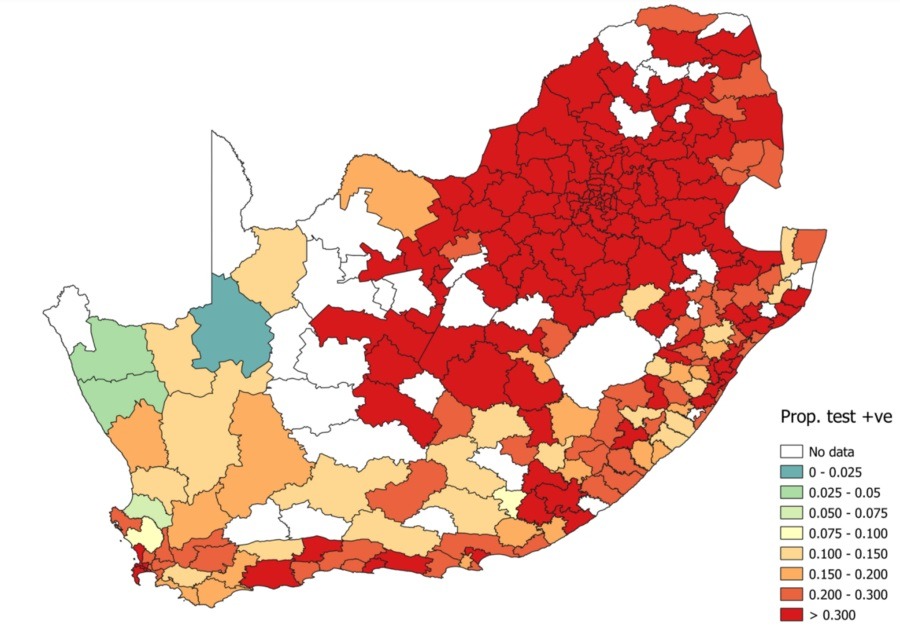
Это говорит об исчерпании лимитов тестирования — на самом деле выявляется куда меньше заболевших, и рост заболеваемости продолжается. Только мы его не видим, потому что он продолжается в слепой зоне: среди непротестированных.
На то, что на самом деле заболеваемость в Гаутенге продолжает расти, указывает и вирусная нагрузка в сточных водах.
Инфицированный человек выделяет от 10^5 to 10^12 вирусных частиц на 1 грамм фекалий. Анализ вирусной нагрузки в сточных водах позволяет спрогнозировать динамику заболеваемости. При этом количество вируса в сточных водах — даже более надёжный показатель, чем выявленные случаи, поскольку не зависит от объёма и критериев тестирования на коронавирус и от наличия или отсутствия симптомов у больных (бессимптомные также выделяют вирус в фекалиях). Средняя задержка между появлением вируса в сточных водах и выявленными случаями — от нескольких дней до 1−2 недель. К мониторингу сточных вод прибегают в десятках стран: в Эстонии, в Нидерландах (оцените их дашборд!), в Канаде, в США и др.
В северном Тшване вирусная нагрузка продолжает быстрый рост уже более 5 недель, она превысила даже вирусную нагрузку дельта-волны:
Аналогично и с другими округами, по которым доступны данные. В Экурхулени — продолжение роста. В Йоханнесбурге — рост.
О чём это говорит?
О том, что на самом деле быстрый рост заболеваемости в Гаутенге продолжается.
За последние 7−10 дней мы должны были увидеть продолжение экспоненциального роста выявленных случаев. Однако в официальной статистике заболеваемость в Гаутенге остановилась на одном уровне в диапазоне от 8,8 до 9,6 тыс. новых случаев — и все, от экспертов в Твиттере до СМИ, поспешили объявить о выходе провинции Гаутенг на плато.
Это согласуется и с постоянным увеличением доли положительных тестов в провинции.
Впрочем, после недельного плато заболевших (в случае с Тшване — двухнедельного), официальная заболеваемость снова поползла наверх:
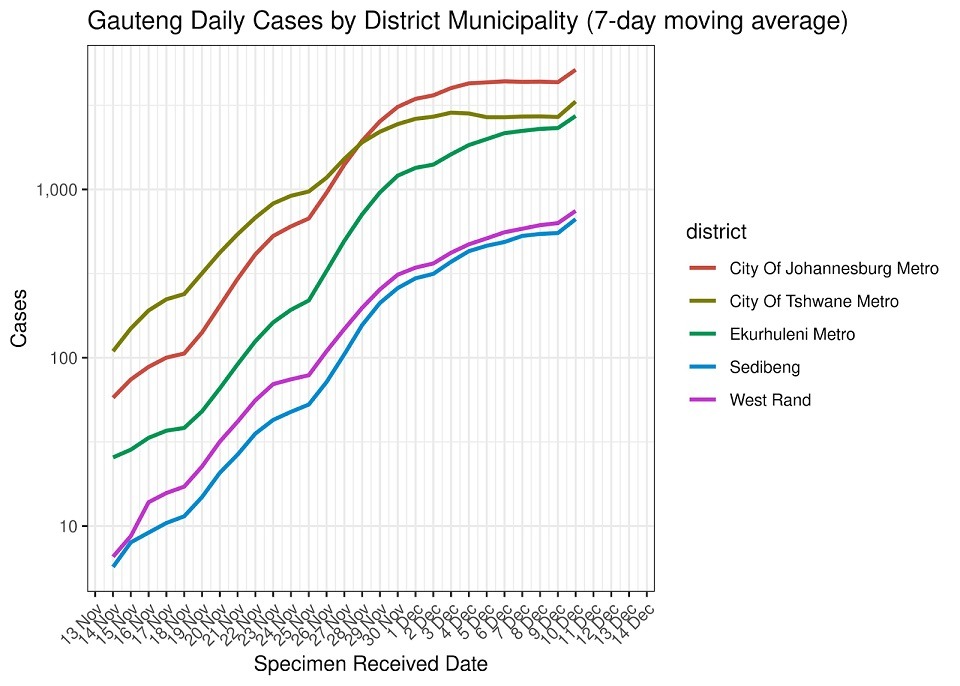
А госпитализации в Тшване, согласно приведённым выше графикам, на 9 декабря показывали спад. При этом пик заболеваемости до сих пор не пройден.
В этом — главная проблема всех данных из ЮАР: одни показатели не согласуются с другими.
Почему к данным из ЮАР нужно подходить осторожно
Оперативные данные из ЮАР, по-видимому, плохо и ненадёжно отражают реальную ситуацию и способны привести к поспешным выводам (и я это уже неоднократно наблюдал).
Там, где должен продолжаться рост, мы наблюдаем плато или спад.
Там, где должна быть гладкая динамика, мы наблюдаем резкие скачки раз в неделю.
В ЮАР происходят сбои с обновлением числа тестов, из-за которых за несколько дней теряется 19 тысяч положительных результатов.
В ЮАР данные о госпиталиациях и смертях долетают с огромной задержкой. Например, дашборд по госпитализациям показывает сейчас 2900 госпитализированных в Гаутенге за прошлую неделю (49) — однако к следующему вторнику это число вырастет минимум на 30%. Таковы задержки. Обновляются даже госпитализации 1,5−2-месячной давности, и это происходит регулярно — каждую неделю, каждый день.
Более того: данные из еженедельного отчёта NICD по госпитализациям противоречат данным из еженедневного дашборда от NICD же. Так, если восстанавливать госпитализации по округам Гаутенга за последние две недели (например, с помощью утилиты Automeris), то за 48 неделю получится 2248 госпитализаций, за 49 — 2480. В ежедневном дашборде, в свою очердеь, приводится уже 3039 госпитализаций за прошлую неделю, и это ещё запаздывающие данные.
Даже сам отчёт за 49 неделю себе противоречит. Так, в этом отчёте указано кумулятивное число госпитализаций в Гаутенге — 131 828 за всё время. На 48 неделю, согласно прошлому отчёту, было 128 652. Разница выходит 3176.
Таким образом, из отчёта, который рисует позитивную динамику во всех округах Гаутенга, куда-то пропало почти 700 госпитализаций — а это почти 28%, больше четверти.
Другие важные данные поступают скачкообразно и, очевидно, также с задержками. Простой пример: на протяжении недели, с 25 ноября по 1 декабря, число пациентов в ОРИТ держалось в диапазоне 55−63 (это при скачкообразном росте госпитализаций). На следующий день произошёл резкий скачок до 106. Ещё 5 дней всё держалось в пределах 120 пациентов — затем снова резкий скачок, уже до 177. То же самое с пациентами на ИВЛ: более двух недель — от 20 до 30 пациентов на ИВЛ, затем в один день (6 декабря) — скачок до 51.
Это говорит не об особом медицинском подходе Гаутенга — не о том, что здесь в один день ухудшается по 60 человек настолько, что им требуется срочный перевод в реанимацию (а до этого никто не ухудшается по одной-две недели). Это указание на серьёзную задержку в обработке данных. И чем она вызвана — внутренним бардаком, естественными задержками, спровоцированными нагрузкой на медицинскую систему, или злым умыслом, — сказать невозможно.
Но ясно одно: уже только это требует осторожности при анализе южноафриканских данных. Выше я исхожу из того, что данные хоть и кривые, но честные — но гарантий этому нет. Как минимум, мы сталкиваемся с недоучётом по части госпитализаций, тяжёлых пациентов и смертей. И это стоит держать в голове.
Кто попадает в больницы (и почему это важно)
Напоследок ещё немного поговорим о госпитализациях в ЮАР и их нехорошей динамике, а затем — о том, чем может быть обусловлен эффект «мягкого омикрона».
Сначала — о том, правда ли госпитализировать стали меньше. Если сравнивать с прошлыми волнами, то видно, что это не вполне так. Да, доля госпитализированных от новых случаев 7 дней назад за последние пару недель сильно снизилась — сейчас составляет 6−8%. Но это естественное поведение, которое ЮАР демонстрировала все прошлые волны:
Во время роста заболеваемости доля госпитализаций резко снижается. С одной стороны, это связано с ростом тестирования (больше людей заболевает → больше тестируется), с другой — так регулируется нагрузка на систему здравоохранения. Быстрый рост случаев провоцирует быстрый рост госпитализаций, и нынешняя волна — не исключение.
В связи с госпитализациям есть ещё один неприятный момент — это смещение возрастной структуры госпитализаций. Если в начале волны, ещё в ноябре, заболевали и попадали в больницы прежде всего дети и молодые — то теперь в больницах всё чаще оказываются пожилые.
Я подробно об этом писал в разборе больничного отчёта из Тшване: пока заболевают дети и молодые — это не даёт серьёзного вклада в смертность. Однако по мере роста волны вирус дотянется до самых уязвимых — до пожилых и групп риска, и это серьёзно ухудшит ситуацию в больницах.
Это мы и наблюдаем в Гаутенге.
Ещё две недели назад на 60+ приходилось всего 14% госпитализированных, на этой неделе — уже 28% (если брать последние 7 дней, то 22%). Рост госпитализаций среди детей и молодых людей сильно замедлился (среди первых — особенно):
В Гаутенге в прошлые волны доля 60+ среди всех госпитализированных составляла 23% — к этой же доле Гаутенг вернулся и сейчас, спустя месяц после начала вспышки. И это плохой знак, если учесть, что 60% ковидных смертей в Гаутенге приходится именно на 60+.
Если в начале омикрон-волны госпитализировали в 1,5−2 раза больше детей, чем пожилых, то теперь картина поменялась — и последние 5 дней число госпитализированных пожилых превышает число детей.
Повлечёт ли это за собой быстрый рост тяжёлых пациентов и рост смертности — мы увидим уже в ближайшие недели.
А теперь о главном — чем всё-таки может быть вызвано такое резкое снижение смертей и крайне тяжёлых больных (если только не возрастной структурой).
«Стена иммунитета» против тяжёлого течения
Мы уже знаем:
- Что нейтрализующая активность антител привитых против омикрона снижается в десятки раз
- Что, по ранним данным, даже полный курс вакцинации не даёт защиты от заражения и симптоматического ковида (что демонстрируют и множественные случаи суперспрединга и активный развоз омикрона привитыми)
- Что при омикроне резко растёт частота реинфекций (на что указывают и южноафриканские данные, и британские)
Но чего мы до сих пор не знаем — это то, какой остаётся защита против тяжёлого течения и смерти. Как среди привитых, так и среди переболевших. И есть основания полагать, что с этим всё должно быть не так плохо (вспоминаем про Т-клеточный иммунитет; кроме того, есть и ненейтрализующие антитела, чья роль, впрочем, пока до конца не ясна).
Коллективный иммунитет им. ЮАР
Сколько реально переболело людей в ЮАР, точно оценить невозможно, но все существующие оценки сводятся к диапазону от 70 до 100%.
Так, по расчётам Дмитрия Кобака, избыточная смертность в ЮАР превышает 230 тысяч человек, что соответствует 0,39% от всей численности населения (по собственным оценкам южноафриканских демографов избыточная смертность ещё выше — 275 тысяч). Ранее для ЮАР с учётом её возрастной и демографической структуры был рассчитан IFR в 0,35%.
«Следовательно, — пишет эпидемиолог Бернского университета Кристиан Альтхаус, — в Южной Африке почти каждый был ранее инфицирован, и у подавляющего большинства есть частичный иммунитет против повторного заражения».
Шабир Мадхи, вакцинолог, профессор Университета Витватерсранда, ссылается на серологические опросы, которые показали, что 72% населения Гаутенга уже были инфицированы коронавирусом. Это соответствует данным из ноябрьского отчёта южноафриканского NICD. Гаутенг ниже — это GP:
Вместе с тем, ряд исследователей считает эти показатели сильно заниженными из-за высокой доли серонегативных даже после подтверждённого ПЦР. Другие исследования в ЮАР, проведённые за тот же период, дают оценку в 90% и более переболевших.
И это ключевой момент. Омикрон в ЮАР распространяется среди иммунного населения, у которого, по-видимому, есть защита против тяжёлого течения. Однако это ничего не говорит о том, что «вирус мутировал и стал мягче» — это говорит лишь о защите ранее переболевших.
«Это иммунитет, тупица!»
Хотя мы видим на примере данных из ЮАР и первых данных из Европы, что люди с предшествующим иммунитетом заболевают, а вакцинация не обеспечивает защиты от заражения и симптоматического ковида, и люди попадают в больницы — данные из Гаутенга дают нам надежду на то, что защита от тяжёлого течения и смерти остаётся на высоком уровне.
На это указывает Шабир Махди. Об этом говорит и Энтони Леонарди, специалист по Т-клеточной иммунологии.
О том же пишет Эрик Тополь, профессор геномики и один из руководителей НИИ Скриппса:
«Основная причина того, что омикрон кажется лёгким, не в том, что вирус стал менее вирулентным, а в том, что за два года пандемии у людей возникла «стена иммунитета». Есть три линии защиты, которые упрощённо можно изобразить так:
Предшествующая инфекция или полная вакцинация, как уже было сказано, не могут обеспечить достаточной защиты от омикрона. Бустер помогает, но эффективность намного ниже, чем было с дельтой. И наша последняя линия защиты — это наша Т-клеточная память, которая вызвана предшествующим ковидом и вакцинацией.
Т-клетки не работают быстро, они не защищают от инфекции, но часто помогают удержать вирус в верхних дыхательных путях. И по-видимому, это основная причина того, что омикрон кажется мягким — у многих жителей Южной Африки есть Т-клеточный иммунитет, который защищает их от ковидной пневмонии и поражений других органов. А Т-клетки менее подвержены влиянию мутаций вируса, чем нейтрализующие антитела.
<…>
Прямо сейчас не нужно говорить о том, что омикрон стал мягче. «Это иммунитет, тупица» — это мой самый простой способ объяснить всё, что мы видели до сих пор.
Но не заблуждайтесь. Омикрон может вызвать огромное количество инфекций во всём мире. И даже если его тяжесть будет в 10 раз меньше, чем у дельты или у других вариантов, в абсолютных числах он может привести к огромному количеству госпитализаций и смертей.
Кроме того, нельзя недооценивать влияние омикрона на лонг-ковид. Высокая заболеваемость и распространение вируса даже среди вакцинированных — это по-прежнему актуальная и серьёзная проблема, потому что до сих пор чётко не ясно, насколько вакцинация снижает частоту и тяжесть лонг-ковида».
Об этом же пишет и Натали Дин, профессор биостатистики и специалист по инфекционным заболеваниям и вакцинам:
«Вот набросок, который объясняет, почему новый вариант может казаться мягче даже без изменения вирулентности. Это происходит из-за того, что при подсчёте доли тяжёлых случаев в знаменатель теперь включается множество повторных инфекций, которые ранее были предотвращены:
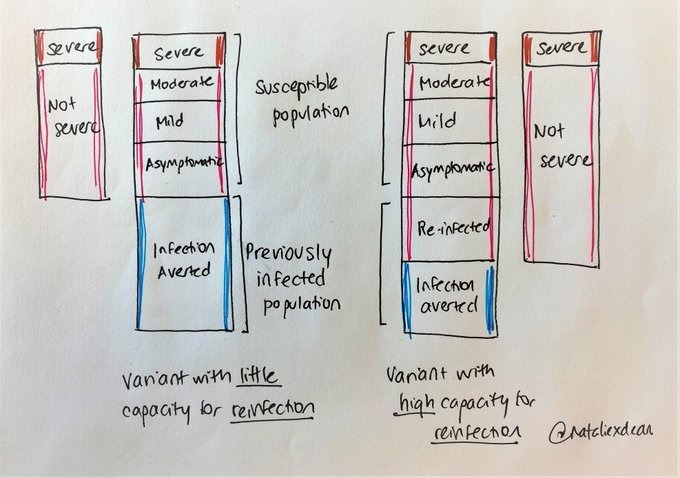
Представьте вариант, который даёт малое количество реинфекций. Есть восприимчивое население, оно заболевает, и течение может быть тяжёлым, среднетяжёлым, лёгким и бессимптомным.
А теперь представьте себе, что среди этого населения есть большая часть тех, кто ранее был инфицирован. Поскольку этот вариант плохо заражает повторно, эти потенциальные инфекции были предотвращены.
А теперь представьте вариант с высокой способностью к повторным инфекциям. Среди уязвимых групп тяжесть заболевания не поменялась. Есть те же фракции: тяжёлое, среднетяжёлое, лёгкое, бессимптомное течение. Но теперь мы наблюдаем ещё и большое количество повторных инфекций, и в основной массе они не тяжёлые.
Мы ещё можем рассчитать долю тяжёлых случаев, но теперь она ниже. Она ниже не потому, что стало меньше тяжёлых случаев — а потому, что теперь стало больше лёгких случаев. Эти лёгкие случаи — это повторные инфекции.
Таким образом, профиль тяжести омикрона важно интерпретировать с учётом его способности заражать переболевших и привитых. С вакцинами история та же: мы ожидаем увеличения числа заболевших вакцинированных, но по большей части с лёгким течением.
Поэтому, когда я смотрю на данные из ЮАР или из других стран, я думаю не только о доле тяжёлых случаев, но и об их огромном количестве».
Что мы, по-видимому, и наблюдаем в ЮАР.
По желанию можете добавить ещё один пункт, объясняющий южноафриканскую статистику — это «смягчение вируса». Но это, во-первых, сценарий крайне маловероятный, во-вторых — он не согласуется с теми данными, которые мы наблюдаем, а в-третьих — даже в самом ЮАР отмечают, что не следует считать, будто вирус стал «мягче». А почему «вирус эволюционирует в сторону смягчения» — это распространённое заблуждение, которое не имеет отношения к реальности, почитайте в прекрасном ликбезе от @coronamed.
Всё ещё может поменяться
Вместе с тем, ситуация в ЮАР по-прежнему в высшей степени неопределённая. Несмотря на ясность индикаторов, данные, поступающие из ЮАР, ненадёжны, анекдотические свидетельства нередко противоречат друг другу, а статистика демонстрирует порой аномалии и расхождения. Кроме того, данные поступают с задержкой и скачкообразно, что затрудняет оценку реальной динамики.
А если так, то возможны ещё сюрпризы. Мы не знаем, каково реально сейчас число пациентов в реанимациях Гаутенга — и сколько реально там умирает.
И нам не стоит удивляться, если избыточная смертность, которую публикуют по средам, уже в ближайшие недели покажет взлёт (а признаки начала роста уже есть). Или тому, что ситуация «вдруг» резко ухудшится — и станет куда больше тяжёлых пациентов, а люди начнут массово попадать в реанимации.
И если это случится, то это будет означать:
- Либо о том, что у нас в лице ЮАР случился второй Манаус — и никаких 80-90% переболевших там нет и близко, и омикрон сейчас доедает наивное население (а вместе с ним — и иммунное)
- Либо о том, что на самом деле перенесённая инфекция даёт невысокую защиту от тяжёлого течения и смерти, а это значит, что для человечества история с коронавирусом во многом начинается заново.
И какой из этих раскладов хуже — я не знаю.
Больше аналитики про ковид и эпидемию и новостей про омикрон — в моём Телеграм-канале: Драган про ковид