операция геморрой и свища одновременно
Administrator
>>>>> Нажмите сюда, если не хотите ждать <<<<<
>> Вы будете перенаправлены через 5 секунд <<<
- Элементарные физические упражнения: непродолжительная ходьба допускается только на пятый день после успешного хирургического вмешательства. Впоследствии уже можно совершать пешие прогулки по улице, а также делать зарядку.
- Людям, которые до операции занимались в спортзале можно возобновить занятия не раньше чем через 3 месяца. Первое время они должны тренироваться без использования гири и штанги. Категорически запрещается поднимать тяжести, иначе это может вызвать кровотечение.
- После выхода из больничного обязательно первые месяцы использовать лечебную подушку в форме кольца для мягкого места, если у человека сидячая работа.
- В восстановительный период запрещается посещать сауны, бани. А плаваньем заниматься можно и желательно, так как оно помогает человеку быстрее восстановиться после операции.
- На работу можно выйти через месяц после выписки из больницы, но при условии, что человека ничего не беспокоит и он чувствует себя хорошо.
Диета

Венозная недостаточность включает такие проявления, как ощущение усталости и
боль в ногах, нарушение чувствительности в виде парестезий,
судороги, трофические нарушения.
Хроническая венозная недостаточность – это группа
симптомов, возникающих в результате нарушения кровотока по венам нижних конечностей, изменения проницаемости стенки сосудов. Чаще развивается у женщин. Заболевание возникает, когда клапаны, закрывающие просвет вен, не могут предотвратить обратный ток крови из-за повышения
давления на них в силу различных причин. В результате повышается давление крови на стенку венозных сосудов, что приводит к ее растяжению. В данном случае увеличивается проницаемость сосудистой стенки для белков крови и плазмы, появляются
отеки и уплотнение прилегающих тканей. В местах сдавления мелких сосудов возникают очаги ишемии (недостаточное кровоснабжение кислородом), это способствует образованию
К основным факторам риска развития хронической венозной недостаточности можно отнести:
- слабость мышечной стенки вен (наследственная);
- избыточная масса тела и ожирение;
- период беременности и роды;
- длительная постоянная работа в положении стоя или сидя, с ограничением движения (повара, офисные работники, хирурги и др.);
- хронические запоры;
- колебания гормонального фона у женщин (контрацепция гормональными препаратами, гормональное лечение в климактерическом периоде и др.);
- ношение тесного нижнего белья и одежды, корсетов.
Выделяют следующие стадии развития варикозной болезни:
- Стадия 0 – отсутствуют основные симптомы при осмотре.
- Стадия I - "утренняя усталость" ног, жалобы на непостоянные отеки по вечерам (утром исчезают).
- Стадия II – стойкие отеки, нарушения пигментации кожи; некоторые участки кожи уплотняются, кожу над ними нельзя собрать в складку (липодерматосклероз), на коже появляются покраснения, сопровождающиеся зудом и мокнутием (экзема).
- Стадия III – формирование трофических язв (активных или заживших), трудно поддающихся медикаментозному лечению.
Все стадии болезни сопровождаются различными по интенсивности болями, наличием вечерних судорог. Больные отмечают чувство покалывания, ползания мурашек, легкого
онемения.
В лечении заболевания на ранних стадиях применяют компрессию эластичными бинтами и компрессионным трикотажем, и назначение лекарственных препаратов, повышающих венозный тонус (например,
физиотерапевтическое лечение и оздоровление в
2. Предоперационная подготовка и послеоперационное лечение хронической венозной недостаточности
3. Симптоматическое лечение геморроя
Диетический стол Семь дней
В настоящее время разработано много разнообразных диет. Наиболее простая (на каждый день):
- Понедельник. На завтрак следует употреблять 150 г обезжиренного творога, овсяную кашу и одно яблоко средних размеров. Меню второго завтрака (ланча) состоит из салата (чернослив, натертая свекла, орехи, яблоки, натуральный йогурт). В обед на первое можно употреблять суп-пюре, приготовленный из протертых овощей и 20 г хлеба. На второе — одну паровую котлету с салатом (огурцы, зелень, капуста). На полдник можно съесть различные фрукты и выпить 220 мл йогурта. На ужин — гречневую кашу и 180 г отварной рыбы.
- Вторник. Меню на утро — 160 г творога, в который можно добавить курагу, киви, изюм. На ланч следует сделать салат (яблоко, корень сельдерея, морковь, сок лимона, оливковое масло). В этот день на обед можно съесть под овощной шубой запеченную в духовке куриную грудку. Диета на полдник — брынза (50 г) и помидоры (2 шт.). Вечером следует съесть фруктовый салат с медом, а через 30 минут выпить 220 мл кефира.
- Среда. Меню на утро — омлет и пучок зелени. На ланч можно съесть фаршированное творогом запеченное яблоко. На третий день недели диета предусматривает сварить борщ с кусочком говядины (60 г). На полдник можно съесть винегрет и 20 г хлеба из отрубей. На ужин — приготовить оладьи из куриной печени.
- Четверг. Утром можно съесть два бутерброда с несоленым сыром, салат с растительным маслом (огурцы, помидоры, зелень) и одну грушу. На ланч больному необходимо приготовить 250 г смузи из ягод и фруктов. Диета на обед — 20 г хлеба с окрошкой (кефир, редис, огурцы, яйца, зелень). На полдник можно съесть 100 г диетического печенья с 220 мл кефира. Ужин — 380 мл куриного бульона.
- Пятница. Меню на завтрак — 150 г творожной запеканки и 220 мл компота. На ланч следует сделать салат из моркови, капусты и зелени, который можно заправить сметаной. На обед разрешается съесть два перца, фаршированных куриным фаршем и овощами, 150 г тушеной стручковой фасоли и 20 г хлеба. На полдник больному необходимо съесть одну котлету, приготовленную в пароварке, и 20 г подсушенного в духовке хлеба. На вечер — приготовить греческий салат и 180 г запеченной рыбы.
- Суббота. Утром — пшеничная каша и свекольный салат (2—3 ст. л). На ланч — салат из свежих фруктов и 220 мл ряженки. На обед разрешается съесть голубцы, фаршированные куриным фаршем и овощами (220 г), гречневую кашу (280 г). В этот день на полдник можно сделать заправленный сметаной салат из редиса, огурцов, помидоров, зелени. Поужинать больному разрешается творогом (180—200 г) и кефиром (200 мл).
- Воскресенье. Утром можно съесть 200 г мюсли с кефиром и выпить 200 мл чая. На ланч — галетное печенье (3 шт.). На обед — суп с говяжьими фрикадельками и салатом (огурцы, помидоры, белокочанная капуста). На полдник — выпить 220 мл кефира и немного съесть орехов и сухофруктов. Вечером можно употребить отварные куриные сердечки, 20 г хлеба из отрубей и черкесский сыр.
.jpg)
Гомеопатический препарат, относящийся к средствам альтернативной медицины для профилактики геморроя. Он не является лекарственным средством и его желательно применять в профилактически целях или при первых признаках заболевания в начальной стадии.
Показания
Зуд и раздражение в области заднего прохода.
Противопоказания
Аллергия на составляющие препарата.
Дозировка
Наносят тонким слоем 2 раза в день.
Выводы
При применении любого, даже самого лучшего крема от геморроя, не стоит пренебрегать консультацией лечащего врача. Качественное лечение геморроя возможно только в том случае, когда оно индивидуально для каждого пациента. Вылечить заболевание на начальном этапе без операции можно, но только используя комплексное лечение, а подобрать его, учитывая всю клиническую картину, может только врач-проктолог.

Ванночки при геморрое могут быть и холодными. Такие ванны показано принимать каждый день утром и вечером. В воду рекомендуется добавить немного заранее разведенной марганцовки. Холодная вода наливается в таз, и больной просто садится в него минут на пять.
Глинотерапия
Для лечения внешнего геморроя можно делать глиняные примочки. Для этого глина разводится в воде до получения однородной кашицы без комочков, затем кашица мажется на салфетку и прикладывается к геморроидальным узлам. Лучше всего использовать для данной процедуры голубую глину. При внутреннем геморрое показаны клизмы с глиняной водой, в которую можно добавить отвар семени льна. В неделю разрешается делать не более 4-х клизм.
Белую глину, разведенную в стакане воды, рекомендуется пить 2 раза в день на протяжении 3-х недель. За это время болезнь должна отступить. При необходимости лечение можно повторить через 10 дней. Чтобы заниматься глинотерапией, сегодня вовсе не обязательно заниматься добычей глины самостоятельно и копать для этого землю. Глина продается в аптеках.
Лечение медом
Выше уже говорилось, как эффективно лечит геморрой мазь из продукта пчеловодства - прополиса. Настала пора рассказать, как избавиться от геморроя при помощи меда. Самый простой способ - это смазывание геморроидальных шишек и узлов жидким незасахаренным медом. Чтобы свести к минимуму дискомфорт, который может при этом ощущаться, рекомендуется наносить мед на салфетку, которая затем прикладывается к узлам.


Геморрой – проявления и возможные осложнения
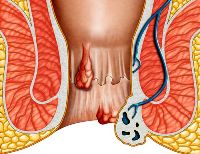
Геморрой в переводе с греческого означает кровотечение (гема – кровь, рео - течь). В современном понимании геморрой - это увеличение объёма или расширение кавернозных телец прямой кишки.
Типичные симптомы геморроя - выделение крови из заднего прохода и выпадение геморроидальных узлов. Следует помнить, что выделение крови из заднего прохода может быть проявлением другой патологии толстой кишки, в первую очередь злокачественных новообразований и неспецифических воспалительных заболеваний толстой кишки. При геморрое I-II стадии, когда геморроидальные узлы не выпадают или выпадают только во время дефекации, кровотечения обычно наблюдаются также во время дефекации. Выделяющаяся кровь алая. Если больной говорит, что он обнаруживает капли крови в унитазе, речь, скорее всего, идет о геморрое. Если же он отмечает, что кровь смешана с калом, следует думать о других заболеваниях толстой кишки. При геморрое III-IV стадии больные замечают капли крови на белье.
При выделении во время дефекации темной крови следует, в первую очередь, исключать опухоль толстой кишки.
Среди других проявлений геморроя необходимо отметить неприятные ощущения (дискомфорт), зуд и боль в заднем проходе, выделения из заднего прохода, ощущение раздражения. Боль обычно наблюдается при тромбозе геморроидальных узлов или сопутствующей анальной трещине. К осложнениям геморроя относятся тромбоз геморроидальных узлов, а также образование перианальных бахромок.
Для диагностики геморроя проводят пальцевое исследование прямой кишки, а также ректоскопию. Всем больным, у которых после этих исследований источник кровотечения остается неясным, проводят ирригоскопию или колоноскопию.
Острый геморрой - распространенное заболевание. Причинами обращения к врачу обычно являются кровотечения, сильная боль и невозможность вправления выпавших геморроидальных узлов, тромбоз наружных или внутренних геморроидальных узлов. Тромбоз может стать первым проявлением заболевания или возникает на фоне других симптомов. Некоторые авторы считают острым геморроем именно тромбоз геморроидальных узлов. Больные с этой патологией нуждаются в экстренном оказании медицинской помощи. При остром геморрое возникает значительное расширение прямокишечных венозных сплетений, ведущее к воспалению и изъязвлению слизистой, что сопровождается повышением уровня простагландина Е2. Как уже отмечалось, острый геморрой провоцируется целым рядом механических и гемодинамических факторов. Так, например, открытию артериовенозных шунтов способствуют прием горячей и пряной пищи, спиртных напитков, а также запоры, натуживание во время дефекации и родов.
Выделяют три степени тяжести острого геморроя.
При I степени наружные геморроидальные узлы небольшой величины, тугоэластической консистенции, располагаются ниже зубчатой линии. При пальпации они болезненны. Перианальная кожа слегка гиперемирована. Характерными жалобами являются чувство жжения и зуд, усиливающиеся при дефекации.
При II степени наблюдаются более выраженный отек большей части перианальной области, гиперемия. Пальпация этой области и пальцевое исследование прямой кишки резко, болезненны. Больные жалуются на сильные боли в области заднего прохода, особенно при ходьбе и в положении сидя.
При III степени вся окружность заднего прохода занята “воспалительной опухолью”. Пальпация узлов очень болезненна. В области заднего прохода видны багровые или синюшно-багровые внутренние геморроидальные узлы, покрытые фибриновыми пленками. При отсутствии современного лечения может наступить некроз узлов. Слизистая оболочка, покрывающая их, изъязвляется, появляются участки черного цвета с налетом фибрина. В запущенных случаях может развиться парапроктит (тяжелое гнойное осложнение).
Хронический геморрой.
Наиболее частый вариант клинического течения геморроя - хронический рецидивирующий процесс. Начинается заболевание с периода предвестников, когда больной отмечает неприятные ощущения в области заднего прохода: чувство дискомфорта, ощущение инородного тела, лёгкий зуд, повышенная влажность.
Затем появляются ректальные кровотечения - выделение капель или струйки алой крови в конце акта дефекации. Для этого периода, продолжительность которого составляет от нескольких месяцев до нескольких лет, характерны длительные фазы ремиссии, когда жалобы отсутствуют. По этой причине в начальной стадии хронического геморроя больные редко обращаются к врачу.
Постепенно заболевание прогрессирует. При дефекации в области заднего прохода появляются боли, усиливающиеся при нарушении режима питания. Кровотечения из заднего прохода во время дефекации становятся постоянными, причём интенсивность их может быть различной - от помарок крови до массивных кровопотерь, приводящих к анемии. Постепенное увеличение внутренних геморроидальных узлов приводит к их выпадению из заднего прохода.
В зависимости от степени увеличения геморроидальных узлов и развития дистрофического процесса в удерживающем их фиброзно-мышечном каркасе выделяют четыре стадии хронического геморроя:
- для первой стадии характерно выделение крови из анального канала без выпадения геморроидальных узлов;
- на второй стадии геморроидальные узлы выпадают во время дефекации, а по её окончании вправляются самостоятельно;
- третья стадия характеризуется тем, что выпадающие во время дефекации узлы приходится вправлять руками;
- на четвертой стадии развития геморроя узлы выпадают при чихании, кашле, малейшей физической нагрузке. Вправить их в анальный канал не удается.
Осложнения геморроя.
Тромбоз геморроидальных узлов обычно возникает при натуживании во время дефекации вследствие отека выпавших узлов. Спазм сфинктера прямой кишки усиливает отек, приводит к застою крови в нижнем прямокишечном сплетении и тромбозу наружных геморроидальных узлов. Больной предъявляет жалобы на боль, отек, выделения из прямой кишки с неприятным запахом и затруднения при дефекации. При осмотре определяются выпавшие отечные невправимые внутренние геморроидальные узлы, нередко с фибринозным налетом. Тромбоз геморроидальных узлов является показанием к применению антикоагулянтов местного действия. К этой группе препаратов относятся гепариновая и троксевазиновая мази, амбенат, гепатромбин Г и другие препараты. В 70-80% наблюдений тромбоз геморроидальных узлов осложняется их воспалением с переходом на подкожную клетчатку и перианальную область. При этом указанные препараты применяются в сочетании с водорастворимыми мазями, обладающими выраженным противовоспалительным действием. К ним относятся левасин, левомеколь, офлокаин и другие.
При остром геморрое и на ранних этапах хронического проводят консервативное лечение. Его главная цель - снять боль и воспаление, нормализовать кровообращение в области прямой кишки, отрегулировать пищеварение. Консервативное лечение бывает общим: таблетки, повышающие тонус вен, улучшающие кровоток по мелким сосудам и кавернозным венам; и местным: ранозаживляющие, обезболивающие и противозудные мази, свечи, микроклизмы и ванночки. Одновременно назначается антигеморройная диета: овощи, Фрукты, отруби, а вот о пряностях, острых блюдах и алкоголе придется забыть.
Под местной анестезией, производят вправление выпавших узлов, а затем выполняют лигирование внутренних узлов латексными кольцами и тромбэктомию из радиальных разрезов при сопутствующем остром тромбозе наружных геморроидальных узлов. Вмешательство выполняется амбулаторно. Ближайшие и отдаленные результаты хорошие. При тромбозе, осложнившем геморрой IV стадии, показана неотложная геморроидэктомия.
Кровотечение является одним из основных симптомов геморроя. Непрекращающееся кровотечение в течение 1 ч является признаком острого процесса. Для его устранения можно применять свечи, содержащие адреналин. Помимо этого применяют такие местные гемостатические материалы, как адроксон, берипласт, тахикомб, спонгостан, состоящие из фибриногена и тромбина. При введении в анальный канал они рассасываются, образуя фибриновую пленку. Ряд авторов (М.А. Камалов, 1988; А.М. Коплатадзе и соавт., 1989; В.В. Ставицкий и соавт., 1993; К. Еu и соавт., 1994) при остром геморрое рекомендуют проводить хирургическое вмешательство в объеме геморроидэктомии.
Парапроктит - гнойное воспаление тканей, окружающих прямую кишку.
Выделяют острый (впервые возникший) и хронический парапроктит (развивается как результат недолеченного острого парапроктита).
Причинами возникновения острого парапроктита могут стать несоблюдение правил личной гигиены, травматические манипуляции в области анального канала, наличие заболеваний заднего прохода (анальные трещины, геморрой).
Через особенные железы, расположенные в области заднего прохода, инфекция из просвета прямой кишки проникает в окружающие ткани. Развивается воспаление, формируется гнойник.
В зависимости от иммунитета человека размеры и расположение гнойника могут быть различными. Гнойник может находиться как непосредственно под кожей промежности, так и глубоко между мышцами промежности и ягодиц.
Заболевание начинается внезапно. Появляются слабость, недомогание, повышение температуры тела и озноб, боль в области прямой кишки и промежности.
В области заднего прохода заметно ограниченное покраснение, отечность и болезненность при ощупывании.
При отсутствии лечения, в течение нескольких дней нарастает температура, боли усиливаются, отмечаются задержка стула и мочи.
При появлении первых признаков заболевания или дискомфорта в области заднего прохода необходимо срочно обратиться к хирургу или проктологу.
Диагностика.
Выявляют заболевание при осмотре и пальцевом исследовании прямой кишки.
Для исключения осложнений острого парапроктита женщинам также необходимо проконсультироваться у гинеколога, а мужчинам - у уролога.
Лечение
Лечение острого парапроктита только хирургическое. Операция должна быть выполнена сразу после постановки диагноза. Операция проводится под наркозом.
Целью операции является вскрытие гнойника (абсцесса) и удаление гноя. После операции проводят перевязки, назначают антибиотики, витамины, средства, повышающие иммунитет. Такая операция может быть проведена в любом хирургическом стационаре.
Однако вскрытие гнойника не является радикальной операцией: после нее, как правило, возникают повторные нагноения (формируется хронический парапроктит). Причина такого явления в сохранении воспалительного канала (свища) между прямой кишкой и окружающими тканями.
Для полного излечения необходима повторная операция, выполненная в специализированном проктологическом стационаре. В результате такой операции связь между полостью кишки и гнойника ликвидируется. Она называется радикальной, т.к. приводит к полному излечению.
Выполнение радикальной операции сразу после установления диагноза острого парапроктита зачастую не приводит к успеху, так как велика вероятность травмы заднего прохода и развития недержания кала. Тем не менее, радикальная операция, выполненная после заживления гнойника, обеспечивает полное излечение болезни.
При несвоевременном хирургическом лечении острого парапроктита возможно развитие осложнений: гнойное разрушение стенки прямой кишки и/или стенки мочеиспускательного канала у мужчин, прорыв гноя во влагалище у женщин. Самым грозным осложнением является прорыв гноя в полость таза, что при поздней постановке диагноза может привести к летальному исходу.
Рыбалко С.А. хирург
Геморрой после операции, послеоперационный период
Геморрой после операции требует реабилитации. Радикальное лечение геморроя называют геморроидэктомией, это механическое отсечение узлов. С помощью современных методик можно избавиться от геморроя на различных стадиях недуга.
Медицинские показания
Если не соблюдать рекомендации врачей, тогда заболевание может перейти в хроническую форму. При этом у пациента проявляются следующие симптомы:
- недержание кала;
- кровотечение;
- выпадение кишки при каждом посещении туалета.
В таких случаях показана геморроидэктомия. Восстановительный период после операции на геморрой длится 1 месяц. За это время поврежденные ткани восстанавливаются, рубцы затягиваются. Реабилитация после операции геморроя носит индивидуальный характер.
Если заболевание протекает в тяжелой хронической форме, тогда операция назначается с учетом того, что больной находится в стадии ремиссии, толстый кишечник не воспален, нет кровотечения. В противном случае усилятся осложнения после операции по удалению геморроя. При необходимости врач назначает курс лечения для снятия обострения.
Существует несколько способов удаления геморроя. Малоинвазивный метод позволяет быстро избавиться от геморроя. Этот способ не имеет противопоказаний. При этом у пациента отсутствует кровотечение. Реабилитационный период длится 1-2 недели. Медики выделяют несколько малоинвазивных методов:
- инфракрасная фотокоагуляция, одна из самых простых процедур с применением инфракрасных волн;
- лазерное лечение геморроя;
- применение латексных колец.
Первыми хирургами, осуществившими геморроидэктомию, были Миллиган и Морган в 1935 году. Этот классический метод хирургического вмешательства сопровождается большими кровопотерями. Пациенту требуется длительный послеоперационный период восстановления. Врачи рекомендуют соблюдать гигиену оперированной зоны.
Итальянский профессор Лонго в 1993 году предложил новый метод слизисто-подслизистой резекции. С помощью этой методики геморроидальный узел не отсекается, а подтягивается вверх. При этом нарушается его кровообращение, узел уменьшается в размере. Лечение проводится в стационарных условиях с применением местной анестезии. Процедура безболезненна.

коралловый клуб программа при геморрое
лечение кормящей матери запоров осложненных геморроем