Вход Во Влагалище Белый

🛑 👉🏻👉🏻👉🏻 ИНФОРМАЦИЯ ДОСТУПНА ЗДЕСЬ ЖМИТЕ 👈🏻👈🏻👈🏻
Вход Во Влагалище Белый
Статья для пациентов с диагностированной доктором болезнью. Не заменяет приём врача и не может использоваться для самодиагностики.
Что такое вагинальный кандидоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соснина А. С., гинеколога со стажем в 13 лет.
Над статьей доктора Соснина А. С. работали литературный редактор Вера Васильева, научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Клиника «Поэма здоровья» на Асафьева
Дата публикации 29 апреля 2020
Обновлено 22 сентября 2020
Вагинальный кандидоз (кандидозный вагинит) — поражение слизистой оболочки влагалища дрожжеподобными грибами рода Candida.
Candida — это условно-патогенные микроорганизмы, факультативные анаэробы (организмы, способные жить как в присутствии кислорода, так и без него). Они обладают тропизмом — направлением роста на клетки богатые гликогеном, в частности клетки слизистой оболочки влагалища. Самый распространённый вид возбудителя, который встречается в 70—90 % случаев, — Candida albicans.
В последние годы растёт заболеваемость кандидозом, вызванным другими представителями рода Candida. Наиболее часто выявляются:
Распространение новых видов микроорганизмов связано в первую очередь с бесконтрольным самолечением пациенток, приводящем к возрастающей устойчивости грибов к препаратам [3][4].
Частота кандидозного вагинита среди инфекционных заболеваний влагалища и вульвы составляет 30—45 %. Патология занимает второе место среди всех инфекционных заболеваний влагалища и является крайне распространённым поводом для обращения женщин за медицинской помощью. По данным J. S. Bingham (1999):
Кандидозный вагинит редко наблюдается в постменопаузе, за исключением тех пациенток, которые получают гормональную заместительную терапию.
Предрасполагающими факторами заболевания являются:
Заболевание, как правило, не передаётся половым путём, но установлено, что оно связано с характером половых контактов: анально-вагинальным и орогенитальным. Также не исключается вероятность развития кандидозного баланопостита у половых партнёров пациенток с вагинальным кандидозом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Основные симптомы при вагинальном кандидозе:
Зуд может усиливаться после водных процедур, полового акта, ночью во время сна и в период менструации [1].
В целом симптомы вагинального кандидоза нарастают перед менструацией. При беременности проявление болезни также усугубляется, это связано со снижением иммунитета у беременных женщин.
Объективные признаки вагинального кандидоза:
При осложнённом кандидозе на коже наружных половых органов появляются везикулы — пузырьки, возвышающиеся над уровнем кожи или слизистой и заполненные прозрачным или мутным содержимым, которые могут вскрываться и образовывать эрозии. При вагинальном кандидозе также могут наблюдаться трещины слизистой вульвы, задней спайки и перианальной области [2].
Грибы рода Candida относятся к условно-патогенной микрофлоре, которая присутствует как в окружающей среде, так и на поверхности кожных покровов и слизистых оболочках здорового человека (в полости рта, кишечнике, влагалище). При снижении защитных сил организма возможно повышение адгезивных свойств (способности прилипать) грибов с прикреплением их к клеткам эпителия влагалища, колонизацией слизистой оболочки и развитием воспалительной реакции [7].
Вагинальный кандидоз зачастую затрагивает только поверхностные слои эпителия влагалища без проникновения возбудителя в более глубокие слои слизистой оболочки. Однако в редких случаях эпителиальный барьер преодолевается и происходит инвазия в подлежащую ткань с последующей гематогенной диссеминацией (распространением возбудителя инфекции из первичного очага заболевания по всему органу или организму посредством кровотока) [8][9].
При вагинальном кандидозе воспаление происходит в верхних слоях эпителия влагалища. Причина состоит в том, что поддерживается динамическое равновесие между грибом, который не может проникнуть в более глубокие слои, и организмом, который сдерживает его распространение. Соответственно инфекция может долго развиваться в одном месте, проявляясь творожистыми выделениями из влагалища. Обострение заболевания происходит при сдвиге равновесия между развитием грибов и защитными силами организма.
Согласно национальным клиническим рекомендациям [18], выделяют две формы вагинального кандидоза:
По классификации, предложенной D.A. Eschenbach, вагинальный кандидоз подразделяют на два типа:
У женщин различают три формы заболевания:
Для острой формы вагинального кандидоза характерны выраженные симптомы: обильные выделения из влагалища, жжение и зуд во влагалище и наружных половых органах. На фоне таких симптомов нередко снижается трудоспособность пациентки и развиваются неврозы. Острая форма вагинального кандидоза встречается наиболее часто и формируется в результате увеличения количества грибов рода Candida во влагалище на фоне снижения иммунитета пациентки.
Рецидивирующий вагинальный кандидоз — встречается у 10—15 % женщин репродуктивного возраста и проявляется четырьмя и более обострениями за год [11].
Неосложнённая форма заболевания предполагает впервые выявленный или возникающий менее четырёх раз в год вагинальный кандидоз с умеренными проявлениями вагинита у пациенток без сопутствующих факторов риска (сахарный диабет, приём глюкокортикоидов, цитостатиков и др.).
При осложнённом вагинальном кандидозе наблюдаются яркие объективные симптомы: покраснение, отёк, образование язв, трещин слизистых оболочек и кожи перианальной области. Также характерны рецидивы четыре и более раз в год. Заболевание часто возникает на фоне сахарного диабета, ВИЧ-инфекции, терапии глюкокортикоидами и цитостатиками. Возбудителем заболевания в данном случае являются как C. albicans, так и другие грибы рода Candida.
К осложнениям вагинального кандидоза у женщин относятся:
Стеноз влагалища развивается при воспалении стенок влагалища. При этом просвет влагалища сужается, а стенки влагалища становятся плохо растяжимы. Пациентки испытывают боль при половом акте.
Сальпингит — инфекционно-воспалительное заболевание фаллопиевой (маточной) трубы. Возникает при переходе инфекции восходящим путем из влагалища, не исключен также и гематогенный путь передачи. Сальпингит чаще всего протекает в сочетании с оофоритом — воспалением яичника. Поражение может быть как односторонним, так и двусторонним. Пациентки испытывают боль в области придатков, внизу живота слева или справа, повышается температура тела, возникает общее недомогание, слабость, а иногда и тошнота со рвотой. При несвоевременном лечении данного осложнения высок риск бесплодия, наступления внематочной беременности, возникновения спаечного процесса, приводящего к оперативному вмешательству, инфицированию органов брюшины и малого таза. Сальпингит особенно опасен в случаях, когда с кандидозом сочетаются другие инфекции [1].
Уретрит — воспаление слизистой мочеиспускательного канала. Проявляется болезненным мочеиспусканием, чувством жжения в области уретры, выделением с мочой крови или гноя, дискомфортом при соприкосновении с бельём, слипанием краёв уретры, покраснением области вокруг мочеиспускательного канала.
Цистит — воспаление мочевого пузыря. Патология возникает при попадании возбудителя восходящим путём через уретру в мочевой пузырь. Симптомы цистита схожи с симптомами уретрита, однако есть некоторые отличия: частые позывы к мочеиспусканию при небольшом количестве мочи, чувство неполного опорожнения мочевого пузыря, боль, резь в конце мочеиспускания, помутнение мочи, повышение температуры тела, боли внизу живота.
На фоне вагинального кандидоза возрастает частота осложнений при беременности, а также увеличивается риск инфицирования плода.
Кандидоз плода может вызвать его внутриутробную гибель или приводить к преждевременным родам. После родов у женщин возможно развитие кандидозного эндометрита — воспалительного процесса в тканях, выстилающих внутреннюю полость матки.
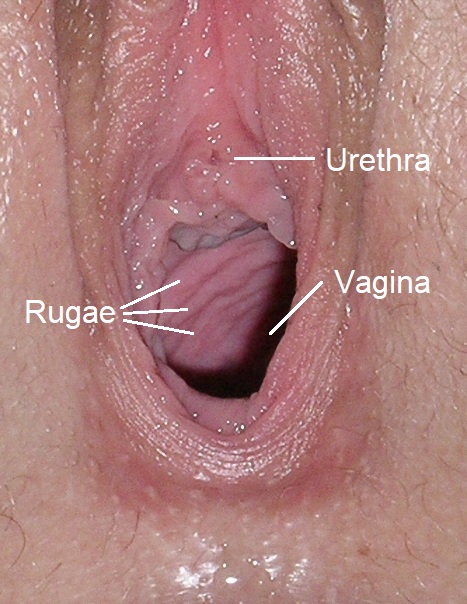
Диагностика вагинального кандидоза основывается на характерных жалобах пациентки, данных анамнеза, клинических проявлениях, выявленных при гинекологическом осмотре. В зеркалах видна гиперемия, отёк слизистой, белые налёты на стенках влагалища.
Независимо от этих признаков, подтверждение диагноза должно основываться на лабораторных данных:
К дополнительным методам диагностики относятся: изучение микробиоценоза кишечника, обследование на инфекции, передаваемые половым путём, внутривенный тест на толерантность к глюкозе [16].
Дифференциальную диагностику проводят со следующими заболеваниями:
Показаниями к назначению терапии вагинального кандидоза являются жалобы пациентки, клинические проявления и лабораторное подтверждение наличия грибов рода Candida. Лечение не требуется при обнаружении грибов без каких-либо клинических проявлений (кандидозоносительство). Это правило обусловлено тем, что грибы рода Candida могут содержаться в небольшом количестве во влагалище и являются частью нормальной микрофлоры, если их количество не превышает пороговое значение 104.
Механизм действия противогрибковых препаратов — нарушение синтеза эргостерола (вещества в составе клеточных мембран грибов), что приводит к образованию дефектов в мембране микроорганизма. В зависимости от дозы антимикотики проявляют фунгистатическое (замедление роста) или фунгицидное (полное уничтожение) действие [15].
Существуют различные группы препаратов для лечения вагинального кандидоза:
Лечение подбирается гинекологом индивидуально для каждой пациентки, учитывая клиническую картину, форму заболевания и степень выраженности симптомов.
При лечении острых форм вагинального кандидоза назначают местное лечение. Препарат не всасывается в системный кровоток, а действует в области влагалища и слизистой. Примеры схем лечения:
При хроническом кандидозе наряду с местным лечением применяют системные антимикотики:
При рецидивирующей форме заболевания (более четырёх эпизодов в год) применяют схему:
Для купирования рецидивов препарат применяют в дозировке 150 мг один раз в неделю в течение шести месяцев.
В последние годы всё больше исследуется способность C. albicans формировать биоплёнки — вещества на поверхности колонии микроорганизмов, которые служат барьером для проникновения лекарственных средств и обеспечивают выживание. Основным полисахаридом, определяющим развитие резистентности к антибиотикам, является глюкан. Его рассматривают как одну из причин формирования резистентности к антимикотическим препаратам. Этим объясняется отсутствие эффекта при лечении у некоторых больных. Таким пациенткам можно порекомендовать препарат фентиконазол 600 мг в сутки с интервалом в три дня. Лекарство отличается от других способностью преодолевать биоплёнки, тем самым повышая эффективность лечения при резистентности к другим препаратам.
При своевременном обращении пациентки к врачу, лабораторном обследовании и отсутствии самолечения прогноз благоприятный. Самолечение опасно из-за риска рецидива заболевания и возникновения резистентности к препарату, неверно выбранному пациенткой или при неадекватной дозе.
Чтобы повысить эффективность терапии пациентки должны следовать схеме лечения, индивидуально назначенной гинекологом. Во время лечения и диспансерного наблюдения необходимо соблюдать половой покой или применять барьерные методы контрацепции. Повторно обратиться к врачу для контроля анализов следует через 7-10 дней [12].
Для профилактики кандидозного вагинита рекомендуется:
Савельева Г. М., Бреусенко В. Г. Гинекология, IV издание, 2012.
2. Урогенитальный кандидоз. Клинические рекомендации. Москва, 2016. — 22 с
3. Байрамова Г.Р., Амирханян А.С., Чернова В.Ф. Вульвовагинальный кандидоз: патогенез, диагностика и тактика лечения //Доктор.Ру, 2018. — № 10 (154).— С. 32-36
Sherry L., Kean R., McKloud E., O’Donnell L. E., Metcalfe R., Jones B. L. et al. Biofilms formed by isolates from recurrent vulvovaginal candidiasis patients are heterogeneous and insensitive to fluconazole // Antimicrob. Agents. Chemother, 2017; 61(9).
Прилепская В.Н. Вульвовагинальный кандидоз. Клиника, диагностика, принципы терапии: руководство. — М., 2008. — 50 с.
Москвитина Е. Н. Атлас возбудителей грибковых инфекций. — М.: ГЭОТАР-Медиа, 2017. — 208 с.
Zordan R., Cormack B. Adgesis on opportunistic fungal pathogens In: Calderone R. A., Clancy C. J., ed Candada and candidiasis // Washington: ASM press, 2012; 243-259.
Zhang Y., Li W., Chu M., Chen H., Yu H., Fang C. et al. The AAA AT Pase Vps4 plays important roles in Candida albicans hyphal formation and is inhibited by DBeQ // Mycopatologia, 2016; (5-6) 329-339.
Murciano C., Moyes D.L, Runglall M., Yobouti P., Islam A., Hoyer L. L. et al. Evalution of the role of Candida albicans agglutinin-like sequence (Als) proteins in human oral epithelial cell interactions // Plos one, 2012.
Center for Disease Control (CDC) Sexually Thansmitted Disease Treatment Guidelines, 2015.
Donders G. G., Bellen G., Mendling W. Management of recurrent vulvovaginal candidosis as a chronic illness // Gynecol. Obstet. Invest, 2010; 70 (4): 306-321.
Анкирская А. С. Муравьева В. В. Микробиологическая характеристика инфекций влагалища, вызванной грибами рода Candida //Заболевания, передаваемые половым путем, 2001. — С. 12-14.
Eschenbach D. A. Chronic vulvovaginal candidosis // N Engl. J. Med, 2004; 351(9).
Тихомиров А. Л., Олейник Ч. Г. Оптимизация лечения рецидивирующего кандидозного вульвовагинита // Эффективная терапия в акушерстве-гинекологии, 2007. — № 3. — С. 22-27.
Байрамова Г. Р. Рецидивирующий вагинальный кандидоз. Клиника, диагностика, лечение // Дис. докт. мед. наук, 2013. — 46 с.
Прилепская В. Н., Байрамова Г. Р. Вульвовагинальный кандидоз, современные пути решения проблемы // Трудный пациент, 2006. — С. 33-36.
J. S. Bingham. What to do with the patient with recurrent vulvovaginal candidiasis // Sex Transm Infect, 1999; 75(4): 225–227. ссылка
Российское общество дерматовенерологов и косметологов. Федеральные клинические рекомендации по ведению больных урогенитальным кандидозом. — М., 2013. — 16 с.
Наши проекты
ПроДокторов
ПроТаблетки
МедОтвет
МедЛок
© 2017-2021, ООО "МедРейтинг" ОГРН 1122311003760
Зарегистрировано Федеральной службой по надзору в сфере связи, информационных технологий и массовых коммуникаций (Роскомнадзор). Свидетельство Эл № ФС77-71778 от 08.12.2017 г. Учредитель - ООО "МедРейтинг". Адрес редакции: 350000, Краснодарский край, г. Краснодар, ул. Северная, д. 327, офис 801. Телефон: +7 (499) 322-13-30. E-mail: admin@prodoctorov.ru. Главный редактор - C.Р. Федосов.
Запрещено любое использование материалов сайта без письменного разрешения администрации.
Информация, представленная на сайте, не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
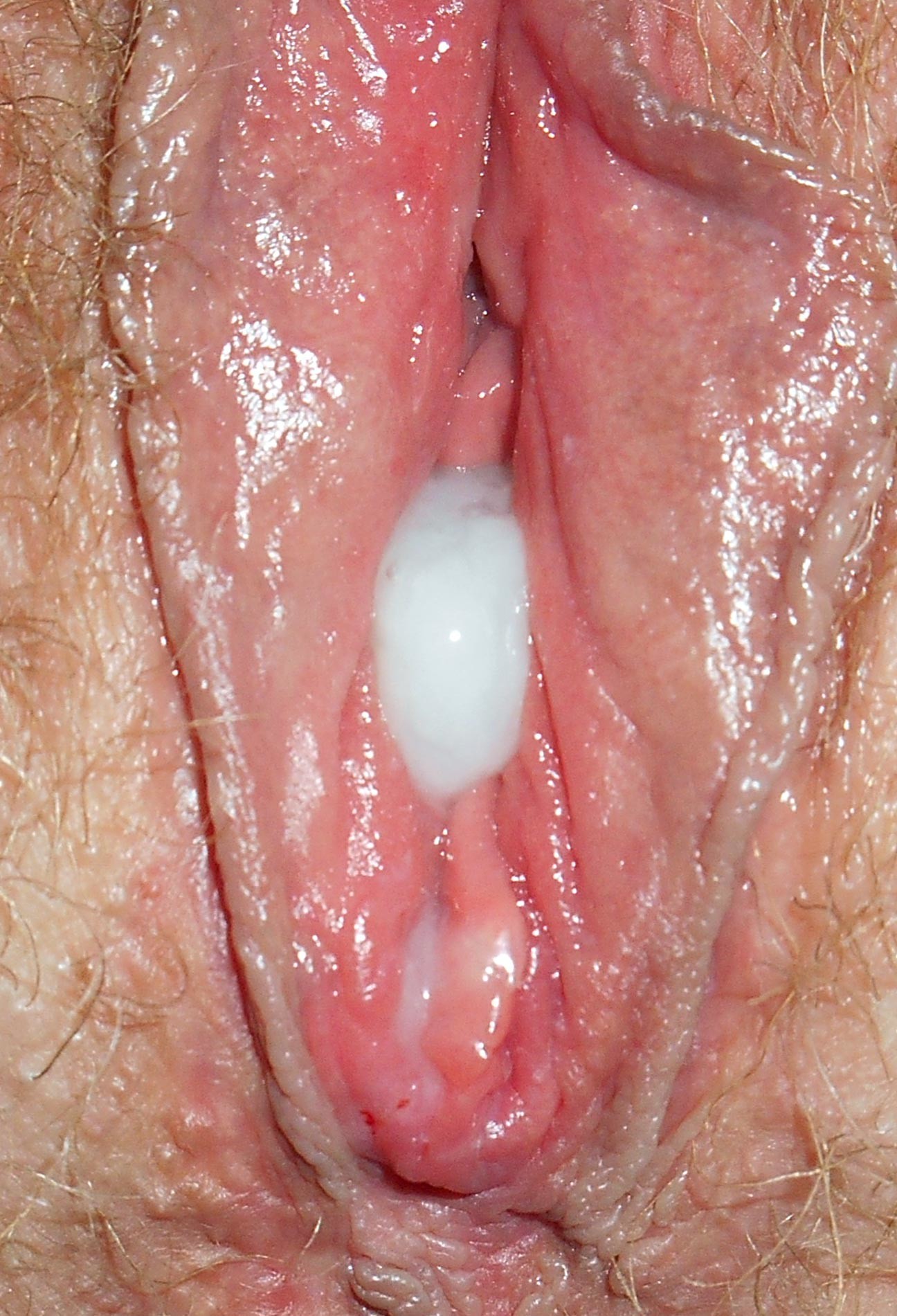
Белый налет на входе и стенках влагалища
Вагинальный кандидоз - симптомы и лечение
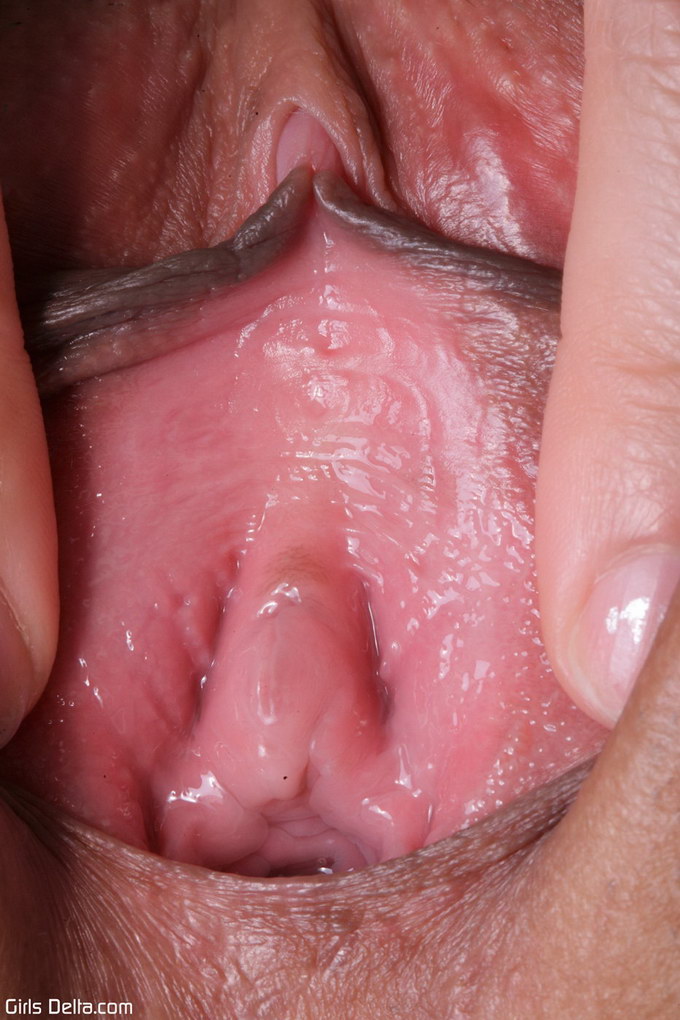
Белый налет внутри влагалища с сильным зудом: причины появления, болезни...
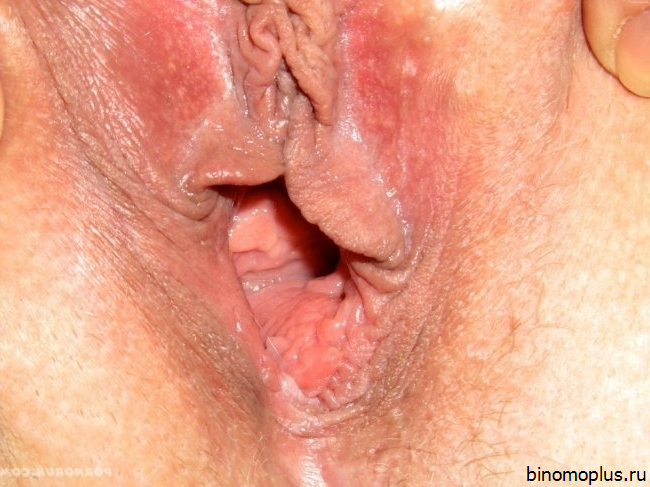
Белый налет на входе и стенках влагалища . Белый налет во влагалище
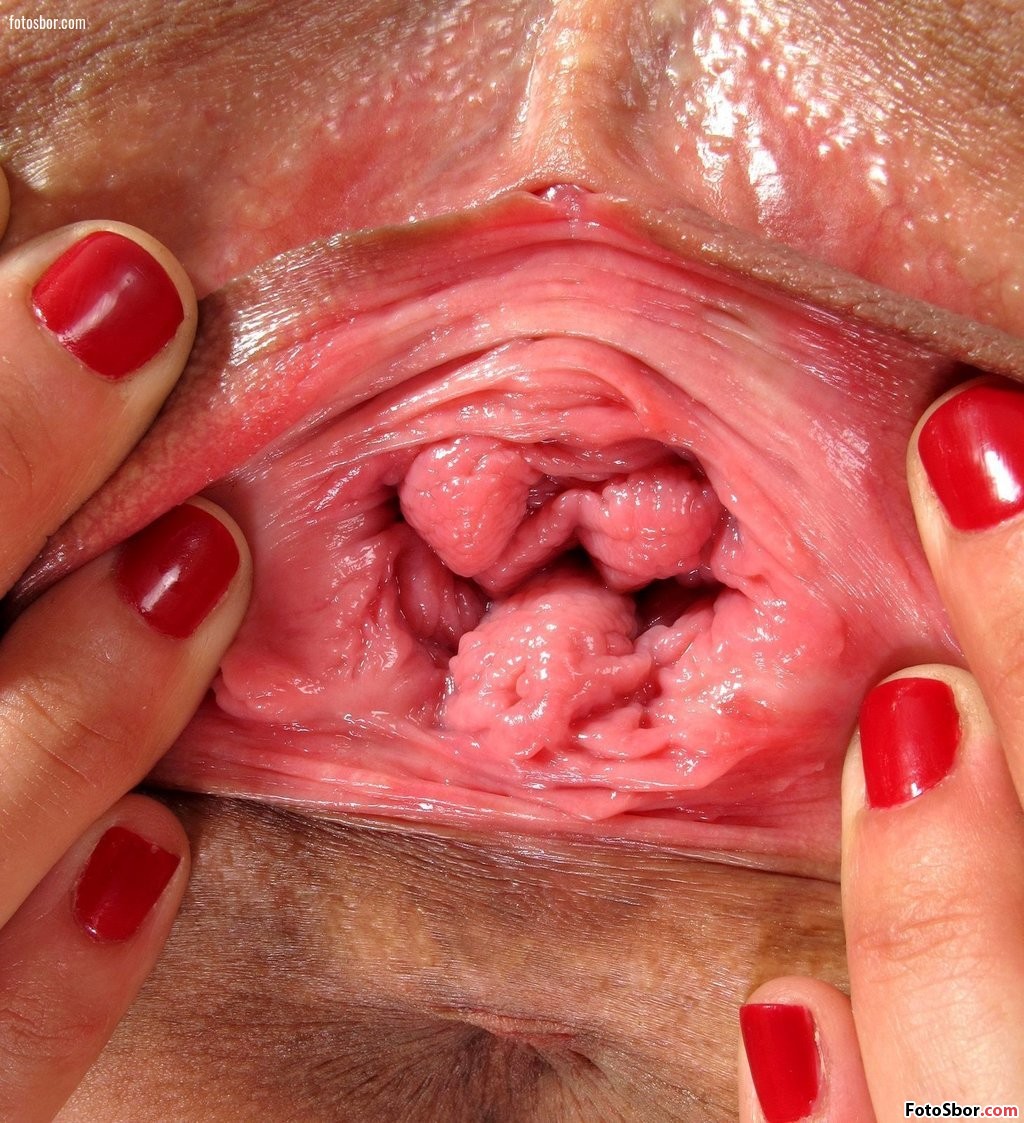
Белые выделения из влагалища - причины, диагностика и лечение
Зуд и белый налет внутри влагалища может появляться по причине развития патогенной микрофлоры. При этом стоит знать, что большая часть проблем — следствие нарушения естественного баланса условно-патогенной микрофлоры. К таким микроорганизмам относятся грибы рода кандида — Candida albicans. Они присутствуют во влагалищной микрофлоре здоровой женщины, но подавляются иммунной системой, которая продуцирует определенные ферментативные вещества. При снижении защитной функции организма, а также при нарушении правил личной гигиены, грибковая микрофлора начинает быстро размножаться и вызывает самые неприятные ощущения в области половых органов. Это заболевание известно под названием молочница или кандидоз.
При отсутствии своевременного лечения может наблюдаться распространенная локализация, которая захватывает паховые зоны, и области верхней части внутренних поверхностей бёдер.
Для назначения лечения кандидоза необходимо обратиться за медицинской помощью к гинекологу или венерологу. Самостоятельно устранить зуд и белый налет внутри влагалища в этом случае не удастся. Половой партнёр обычно не заражается, однако лечение необходимо проводить одновременно и у женщины и у мужчины. Терапия комплексная и длительная. Она включает в себя меры гигиенической защиты, витамины, гормональные коррекции и противогрибковые средства.
Белый налёт во влагалище может также свидетельствовать о нарушении баланса микрофлоры. В нормальном состоянии здесь размножаются и развиваются многочисленные формы бактерий и простейших микроорганизмов. Все они необходимы для того, чтобы поддерживать нормальный баланс pH. При любом сдвиге этого хрупкого равновесия может возникать чрезмерное развитие той или иной формы микрофлоры. В конечном итоге это может вылиться в развитие бактериального вагиноза. Наиболее часто это заболевание вызывается коли бактериями, которые попадают во влагалище из отверстия прямой кишки при недостаточном уровне личной гигиены.
Зудом, припухлостью, болезненностью и обильными выделениями проявляются некоторые болезни, которые затрагивают шейку и придатки матки. Белесые выделения сгустками и комочками могут сопровождать аднекситы, эндометриты, цервициты.
Установить самостоятельно причину белого налета во влагалище практически невозможно. Хотим предостеречь всех, кто читает эти строки. Самостоятельное лечение без предварительного лабораторного исследования состава микрофлоры влагалища может привести к переходу инфекции в хроническую форму. Также не рекомендуется без назначения врача принимать препараты от молочницы. Они могут провоцировать гибель благоприятной микрофлоры и развитие на её месте патогенных штаммов.
Длительный зуд в области половых органов, который вызывает белый налет во влагалище, является сильным эмоциональным фактором, который негативно влияет не только на качество жизни женщины, но и на её настроение и самочувствие. Поэтому лечение нужно начинать незамедлительно.
Для этого, прежде всего, следует посетить врача гинеколога, который возьмет мазок для анализа. На основе полученных данных будет назначена терапия, в состав которых будут включены препараты нескольких групп:
Основа успешного лечения — правильная гигиена, своевременная смена нательного белья, исключение беспорядочных половых связей (лучше отказаться от половых контактов на время лечения), усиление защитных сил организма.
Помните о том, что белый налёт во влагалище, сопровождаемый сильным зудом, может быть симптомом венерического заболевания (трихомониаз, гонорея, уреаплазмоз). Не откладывайте визит к врачу.
Меры первой помощи в домашних условиях могут включать в себя изменение режима питания: следует отказаться от острых, мучных и сладких блюд, проведение регулярных водных процедурах с использованием гипоаллергенных гигиенических средств. Примите таблетку антигистаминного препарата (кларитин, супрастин, пипольфен). Снять зуд также помогает спринцевание со слабыми растворами соды или марганцовки.
Внимание: все отзывы проходят модерацию.
Материал публикуется исключительно в ознакомительных целях и ни при каких обстоятельствах не может считаться заменой медицинской консультации со специалистом в лечебном учреждении. За результаты использования размещённой информации администрация сайта ответственности не несёт. По вопросам диагностики и лечения, а также назначения медицинских препаратов и определения схемы их приёма рекомендуем обращаться к врачу.
Трансвеститы Т Друг Друга
Быстро Скачиваемое Порно Онлайн
Глубокий Минет Большого Члена
Скачать Частные Фото Парней
Порно Тотали Спайс Видео





















.jpg)