Тёмные стороны инфузионной терапии
Critical Doc
Внутривенное введение жидкости — пожалуй, самый распространённый стартовый метод интенсивной терапии, который является спасительным во многих клинических ситуациях. Однако,несмотря на то,что инфузия растворов считается универсальной и относительно безопасной интервенцией, она не лишена «темных сторон», к которым особенно чувствительны тяжелые пациенты.
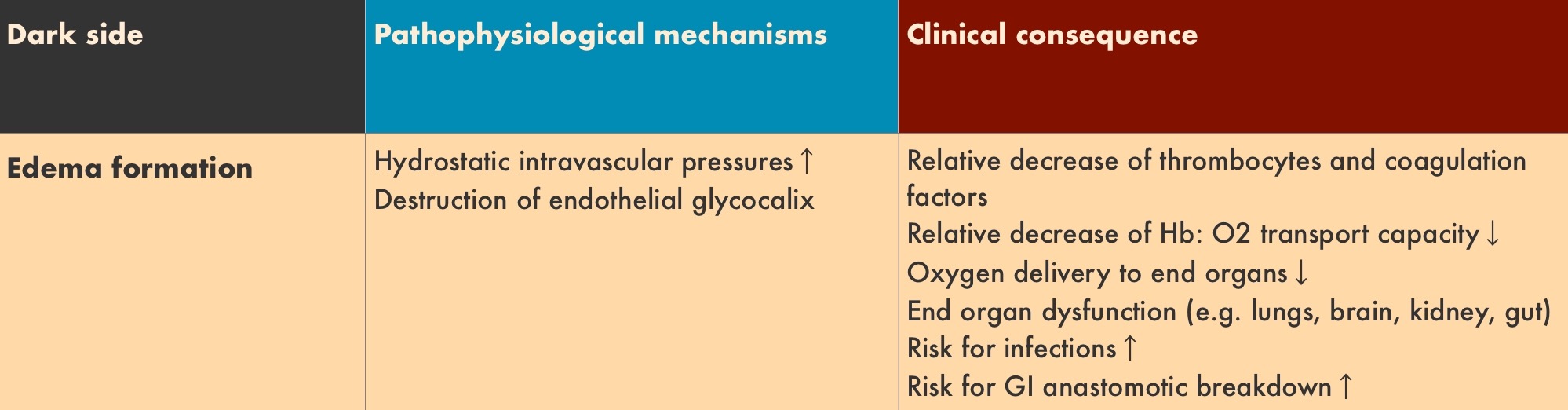
Отеки. Главный механизм образования отеков — деградация эндотелиального гликокаликса, регулирующего сосудистую проницаемость.
Даже в условиях интактного гликокаликса происходит сдвиг безбелковой жидкости и электролитов из сосудистой сети. Когда дренирующая способность лимфатической системы исчерпывается, возникает тканевой отек.
Зачастую при критических состояниях изменения гликокаликса приводят к патологическому сдвигу богатой белками плазмы в интерстиций — капиллярной утечке. Отеки такого типа могут развиваться даже до гемодинамической перегрузки жидкостью.
Последствия — снижение доставки кислорода, органная дисфункция, повышенный риск инфекционных осложнений, замедление регенерации тканей.
Дилюционная анемия. Разведение крови растворами вызывает относительное снижение концентрации гемоглобина. Уменьшение количества заполненных эритроцитами капилляров вследствие гемодилюции может привести к снижению доставки кислорода и развитию органной дисфункции. Парадоксальное снижение доставки кислорода, вызванное ятрогенной гемодилюцией, может склонить врача к продолжению инфузионной терапии или применению катехоламинов. Значительное снижение уровня гемоглобина вследствие перегрузки жидкостью зачастую вынуждает прибегнуть к гемотрансфузии, которую потенциально можно было бы избежать.
Кроме того,за счёт гемодилюции может снизиться уровень креатинина сыворотки и тем самым способствовать недооценке острой почечной недостаточности.

Дилюционная коагулопатия увеличивает риск кровотечения у хирургических пациентов. Использование для инфузии холодных растворов способствует развитию гипотермии и усугублению гипокоагуляции.

Электролитные нарушения. Инфузионные растворы содержат нефизиологические концентрации электролитов. Поэтому чрезмерная нагрузка жидкостью способна вызвать электролитный дисбаланс и нарушения кислотно-щелочного состава, например, гиперхлоремический ацидоз при введении большого количества 0,9% хлорида натрия.

Неоднократно было доказано, что только половина хирургических и критически больных пациентов фактически восприимчивы к инфузионной терапии (fluid responsive),т.e. реагируют на введение жидкости увеличением сердечного выброса.
Тезисы из видео:
- Не каждый пациент с шоком восприимчив к инфузионной нагрузке.
- Инфузионная нагрузка у нереспондеров может вызвать отек легких и снизить доставку кислорода.
- Излишнее введение жидкости может нанести вред пациенту.
- Вследствие 1,2 и 3, крайне важно прогнозировать восприимчивость к инфузионной терапии
- Статические методы оценки преднагрузки неспособны достоверно предсказать fluid responsiveness (FR).
- Динамические тесты надежны в оценке FR.
- Протоколы с динамическими тестами связаны с лучшими исходами.
- Оценка восприимчивости к инфузионной нагрузке не рекомендована для стартовой терапии шока.
- Наличие признаков FR обязательно для принятия решения о продолжении инфузионной терапии
- Наличия признаков невосприимчивости к преднагрузке достаточно для прекращения инфузионной терапии.
Инфузионная терапия должна должна быть физиологически обоснованной и индивидуально отрегулированной терапевтической мерой. Чтобы свести к минимуму ее побочные эффекты,необходимо предотвращать или как можно раньше выявлять циркуляторную перегрузку.
Источники:
1)Daniel A. Reuter, Daniel Chappell and Azriel Perel. The dark sides of fluid administration in the critically ill patient. Intensive Care Med. 2018 Jul;44(7):1138-1140. doi: 10.1007/s00134-017-4989-4. Epub 2017 Nov 11
2)Teboul JL. «Fluid responsiveness: what have we learnt over the past 20 years?» (доклад на 2nd EuroAsia Conference, Hong Kong,2018)