Транделенбург и гиповолемия
Combat WorryorСегодня мы немного поговорим про физиологию.
Все медицинские вмешательства на догоспитальном уровне условно можно разделить на базовые (Basic Life Support -- BLS) и продвинутые (Advanced Life Support -- ALS). И если во вторую категорию входит все, что мы привыкли ассоциировать с экстренной медициной (инвазивные процедуры вроде интубации, фармакология, различные виды электрического шока, etc.), то в категории BLS большинство техник представляют из себя простые маневры, которые должны улучшить состояние пациента только на основании нашего первого впечатления, еще до того, как мы понимаем, что именно с ним не так. Например, усадить ровно человека, которому тяжело дышать, чтобы максимально освободить его прощадь легких, или перевернуть на бок пациента без сознания/в судорогах, чтобы не захлебнулся рвотными массами, или еще например поднять ноги пациенту с низким давлением, чтобы это давление ему повысить за счет крови в ногах. Эти действия выполняются перед любым вмешательством на уровне ALS (или параллельно), основаны на очень простом понимании физиологии, выглядят очень логично и чаще всего на первый взгляд действительно работают, и вот тут как раз и кроется проблема. Мы так привыкли их выполнять, что никогда не задумываемся о реальной физиологии у каждого конкретного пациента.
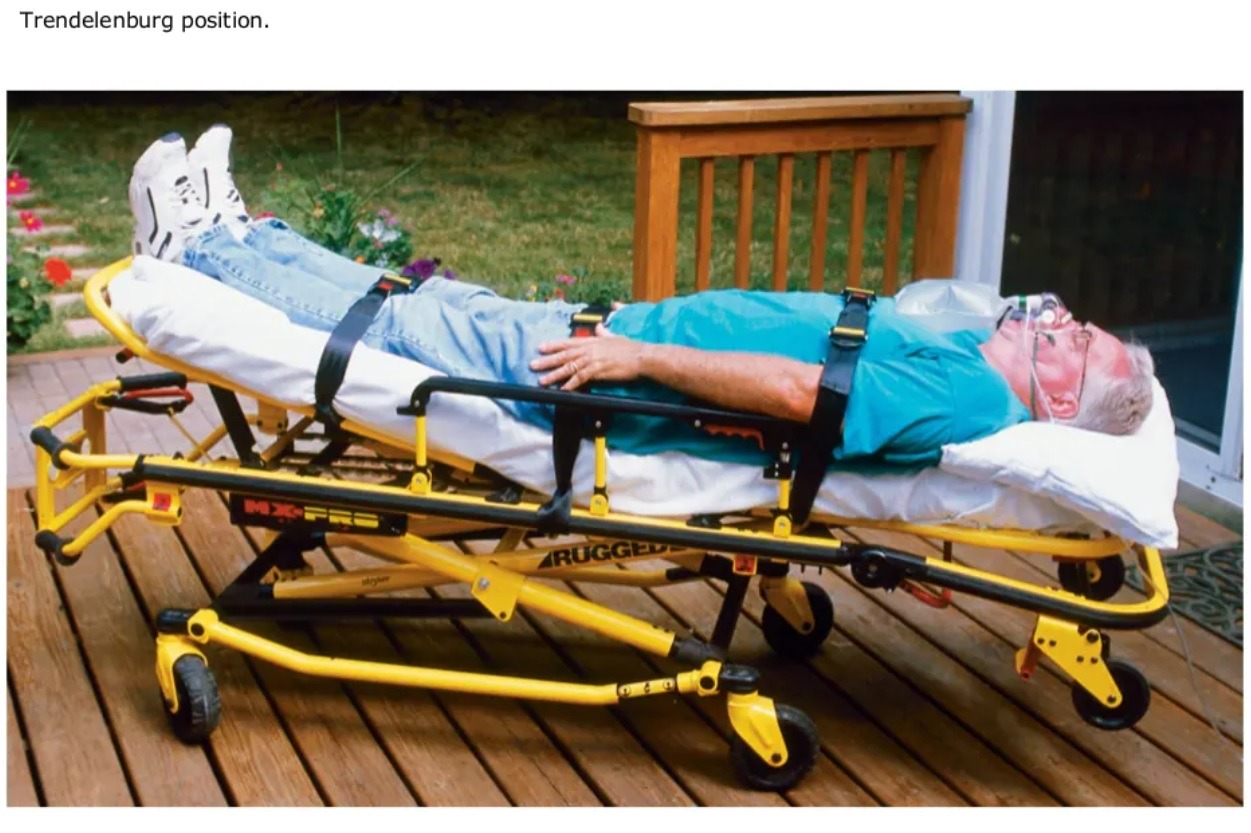
Конкретно сегодня мы поговорим про пассивное поднятие ног, или позицию Транделенбурга. В отличии от университета, на своей практике на скорой, особенно на сменах с "динозаврами", я выучил насколько это простое действие критичное и обязательное в любом случае, где пациент при первичном осмотре выглядит бледным, слабым, в холодном поту и с быстрым сердцебиением. И эта техника обязательна не потому, что пациентам действительно вроде бы легчает в первые минуты, но из-за того, что если я не применяю ее сразу же как вижу пациента, то большинство ведущих парамедиков в разных вербальных формах выразят сомнения в моем понимании основ экстренной медицины и быстро отстранят меня от управления сценой. Кроме того, этот прием применяется очень широко и на уровне приемного покоя, в том числе и многими врачами. И несмотря на то, что я всегда чувствовал себя неуютно при применении этой техники, я никогда не пытался подумать о ней с физиологической стороны. Но практика подошла к концу и сомнения пересилили. Если смотреть в медицинскую литературу, то сегодня вы уже не найдете рекомендаций на применение позиции Транделенбурга в экстренной медицине, единственное место техники пассивного поднятия ног на догоспитальном/первом госпитальном этапах осталось только в качестве предиктора успешности инфузионной терапии. Но чтобы понять, что с этой техникой не так, нужно сначала вспомнить, как в принципе работает сердце.
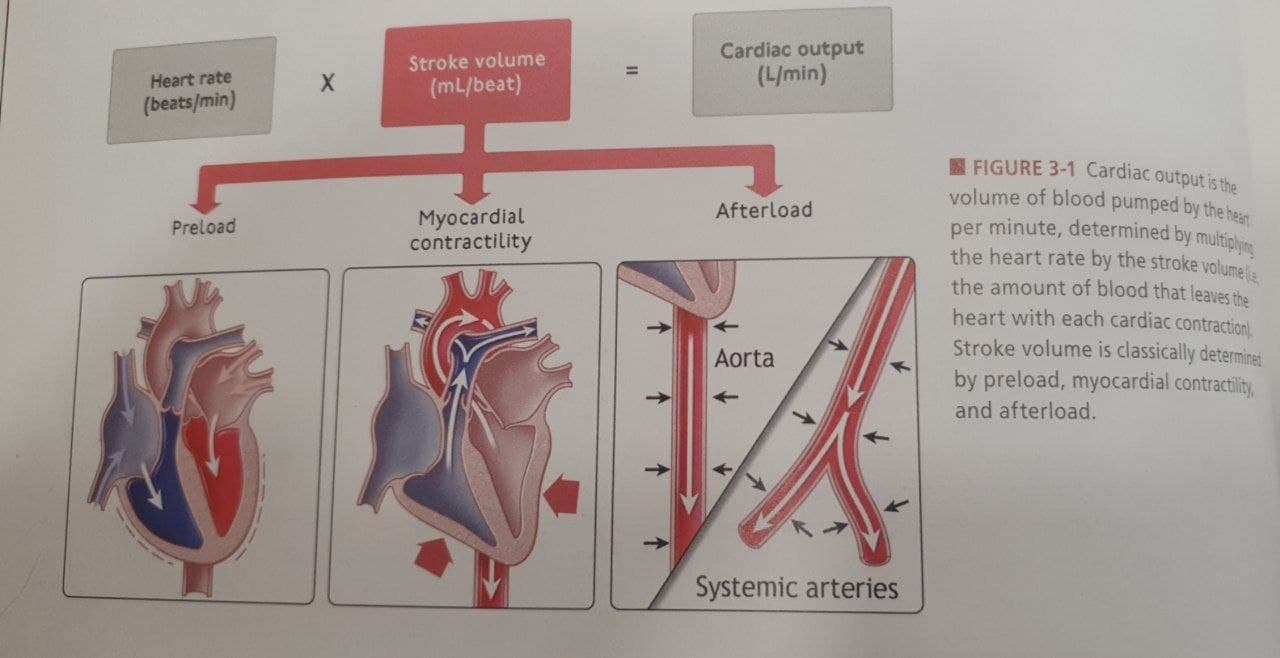
Если упрощать, то работа сердца заключается в том, чтобы прокачивать венозную кровь в легкие, где она обогащается кислородом, а затем эту обогащенную кровь перекачивать в системную циркуляцию, чтобы мозг, органы и все остальные ткани организма получили нужный им кислород. Работа сердца зависит от нескольких параметров. Во-первых, от объема поступающей крови, то есть предварительной нагрузки (preload), во-вторых, от силы сжатия сердечной мышцы при каждом сокращении, и от давления в системной циркуляции, против которого серду приходится работать, то есть постнагрузке (afterload). Сердце эластичное, и чем сильнее оно растягивается, тем сильнее будет сжатие (закон Франка-Стерлинга), и в нормальной ситуации в него поступает достаточный объем крови, чтобы при каждом сокращении оно могло преодолевать давление в аорте и выбрасывать свежую обогащенную кислородом кровь в системную циркуляцию, то есть компенсировать метаболическую потребность организма (cardiac output). Все эти параметры связаны друг с другом, и изменение одного влияет на все остальные, и тогда вступают в дело компенсаторные механизмы. В случае с низким давлением, про которое мы говорим, страдают preload и afterload: с одной стороны сердце не получает достаточного объема крови и не может сокращаться с необходимой силой, с другой стороны общее давление так же падает, и это позволяет при недостаточном объеме циркулирующей жидкости какое-то время компенсировать недостаток более частыми сокращениями (тахикардия первый признак шока). В такой ситуации пациенту нужно компенсировать недостающий объем, и поднять пациенту ноги, чтобы венозной крови было проще попасть к сердцу, звучит достаточно логично, верно?
Теперь я думаю, что эта техника почти всегда приводит скорее к вреду, чем к пользе. И первоначальный эффект облегчения достигается только за счет того, что большой объем венозной крови (до 300 мл, почти как целый пакет крови для переливания) из поднятых ног в первые минуты действительно увеличивает выброс крови сердцем. Но поднятые ноги одновременно повышают afterload, то есть давление в системной циркуляции, которое сердце должно преодолевать каждым сокращением. Дополнительный объем венозной крови из ног уменьшается, сила сокращений сердца снижается (тот самый закон Франка-Стерлинга), и сердце не сможет компенсировать возросшее противодействие в системной циркуляции и не сможет получить повышенный венозный возврат еще раз.
Поднимая ноги пациенту, мы нарушаем эквилибриум системы, мы повышаем preload, повышаем afterload, как итог снижаем cardiac output и по факту просто заваливаем сердце излишней нагрузкой, особенно если мы говорим про престарелых пациентов в сепсисе и/или с фибрилляцией, у которых сердце и так тряпочка.
И таким образом мы не только не помогаем пациенту с гиповолемией и/или больным сердцем и/или нарушениями ритма, но и ухудшаем его состояние, повышая шансы на отёк легких.
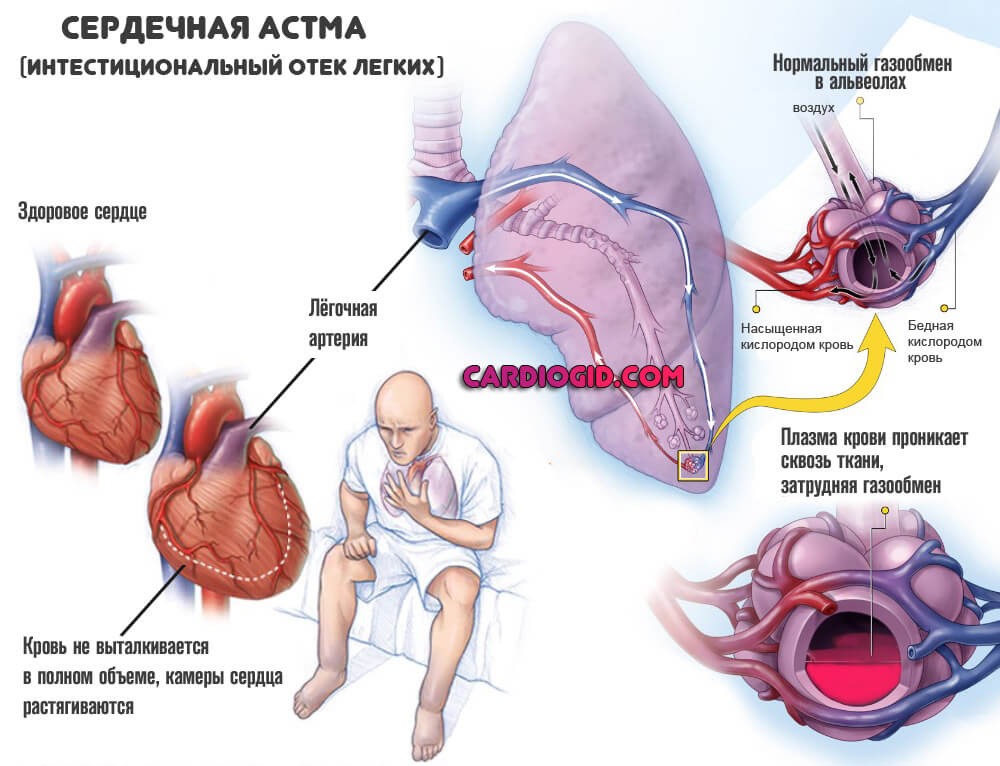
Мне кажется, что источник проблемы в первую очередь кроется в особенностях нашей подготовки. Основы реанимации мы начинаем учить в самом начале обучения, еще до того, как начинается кардиология, просто в виде механической отработки протокола (чтобы побыстрее получить сертификацию EMT). Понимание физиологии на этом этапе дается очень упрощенное: сердце и вся кардиоваскулярная система в моменты кризиса это что-то вроде ведра и труб, которые надо наполнить жидкостью, чтобы поднять давление и помочь пациенту. И чаще всего, особенно у среднего медицинского персонала, это понимание остается неизменным до конца карьеры. Но самое важное измение в кардиологии происходит, когда мы осознаем, что сердце это не пустое ведро, а постоянно наполненный жидкостью пакет, и главная задача это не накачать его еще сильнее, а обеспечить прокачивание этой жидкости через него в _обоих_ направлениях. И когда мы не можем обеспечить хорошее прокачивание (из-за игры между preload-afterload-cardiac output), то жидкость вместо прокачивания будет просто накапливаться там, где это позволяет разница в давлении. И это главная причина, почему после плохо выполненной СЛР или при инфузионной терапии с поднятыми ногами пациента мы заканчиваем с отеком легких и/или мозга.

Окей, но если человек просто упал в обморок, имеет ли смысл поднимать ему ноги? Это достаточно проблемный вопрос, потому что "просто" обмороков не бывает, пока мы не исключили возможные причины, которые мы помним про аббревиатуре CRAPS. Но даже если мы убедились, что причина обморока, например, связана с вазо-вагальным рефлексом, все равно поднятие ног будет лишним, лежачего положения достаточно, чтобы организм мог сам справиться с этой ситуацией и восстановить гемодинамику.
Ну и конечно ничего из этого не изменит нашу привычку задирать ноги кому попало, потому что "мы всегда это делали, а значит это работает". Вот только то, что мы можем что-то сделать, не значит что это нужно делать.
