Путешествуем без лейшманиоза
Dr.Pilipenko Kristina
Что такое лейшманиоз?
Лейшманиоз - забытое [3] инфекционное паразитарное тропическое заболевание, эндемичное почти в 100 странах мира, вызываемое Leishmania spp. [2]
Актуальность
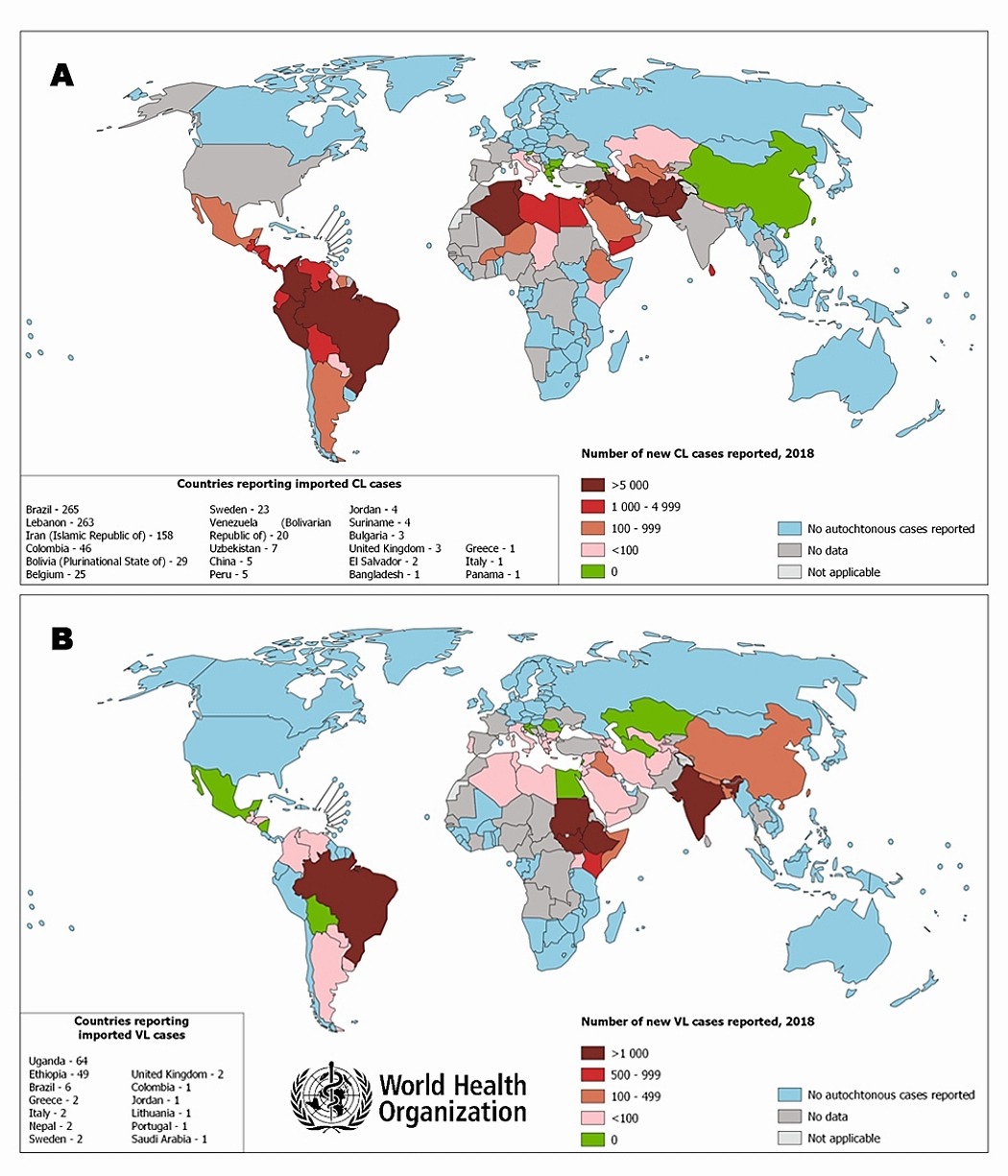
В мире инфицировано от 10 до 15 миллионов человек [2], а ежегодный показатель новых случаев лейшманиоза составляет от 700 000 до 1 млн (ВОЗ, 2023)[3].
Среди всех паразитарных заболеваний ежегодная смертность от лейшманиоза уступает только малярии.[2]
Как распространяется лейшманиоз?
Возбудителем лейшманиоза являются паразитирующие простейшие рода Leishmania.
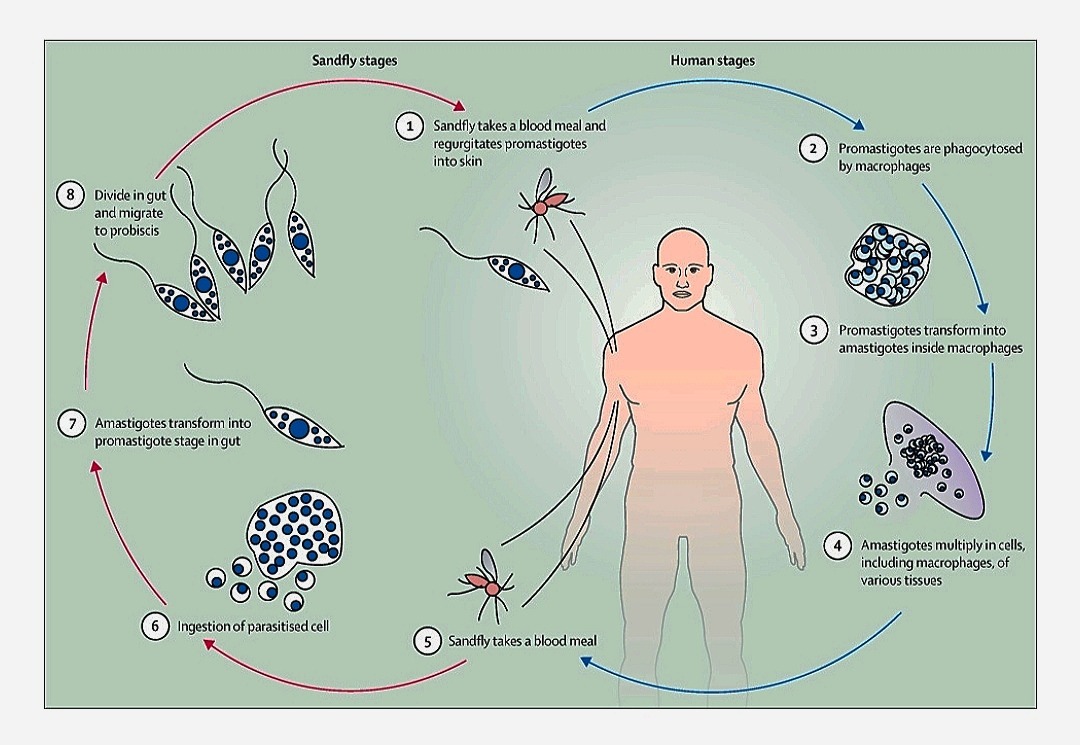
Паразиты Leishmania передаются при укусах инфицированных самок песчаных мух, которые для откладывания яиц питаются кровью.


Естественными резервуарами паразитов Leishmania могут выступать более 70 видов животных, включая человека. [3]
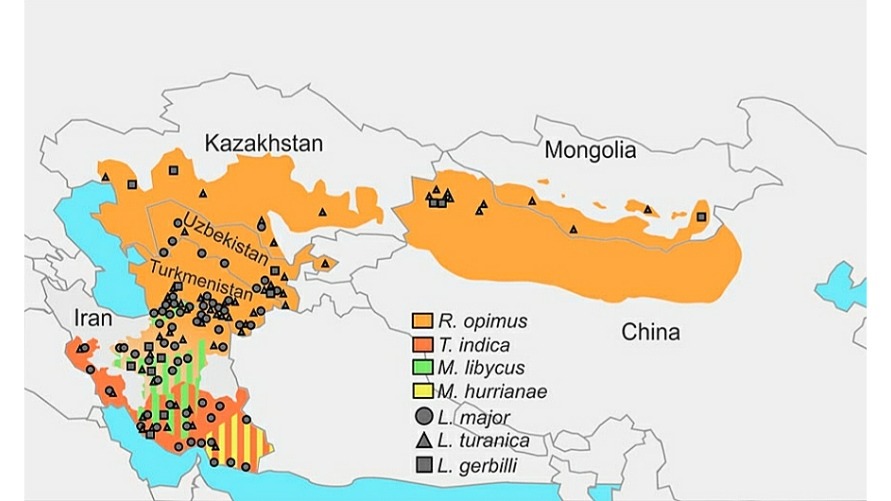
В Центральной Азии и на Ближнем Востоке основными животными резервуарами служат большие песчанки (Rhombomys opimus) и толстые песчаные крысы (Psammomys obesus).

В регионе Юго-Восточной Азии наиболее распространенной формой заболевания является висцеральный лейшманиоз, но регион также эндемичен по кожному лейшманиозу. [3]
Клинические проявления
Клиническая картина, в основном, зависит от вида лейшмании и от иммунокомпетентности организма человека.
Может протекать как длительно бессимптомно (годами), так и с быстро нарастающей ярко выраженной клиникой.
Выделяют 3 основные формы заболевания:
• Кожный лейшманиоз является наиболее распространённой формой лейшманиоза и сопровождается поражениями кожного покрова, главным образом язвами, на открытых участках тела.
Поражения могут оставлять непроходящие шрамы, вызывать тяжелую инвалидность и приводить к стигматизации людей, перенесших заболевание.
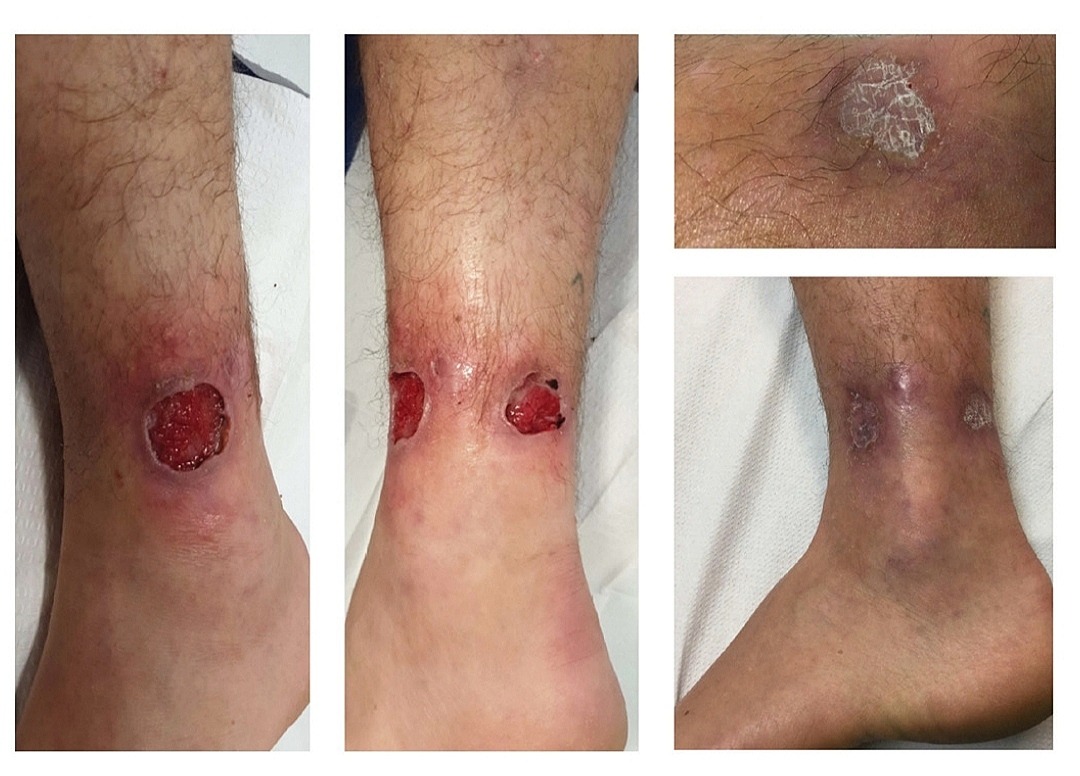
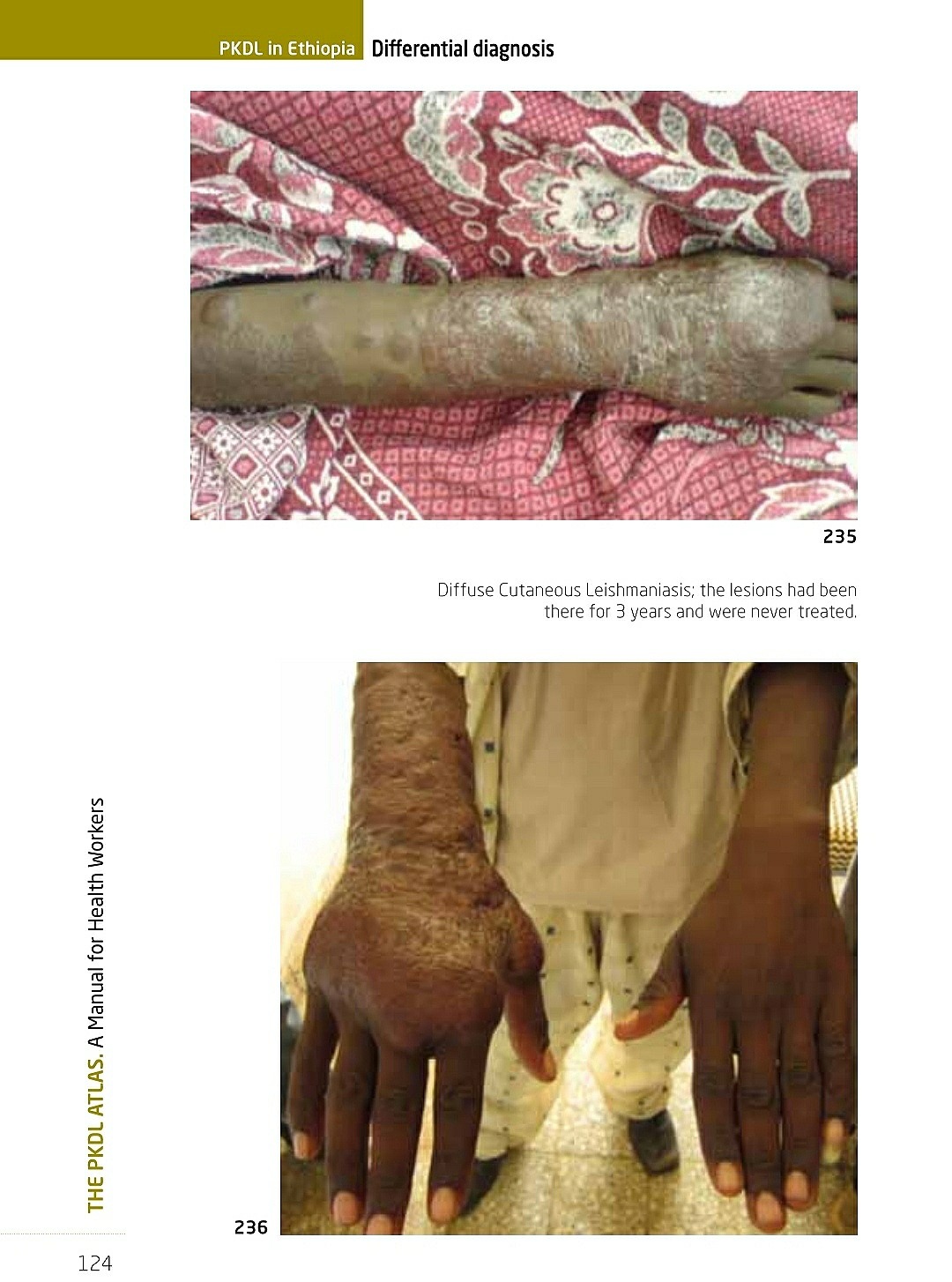
• Слизисто-кожный лейшманиоз приводит к частичному или полному разрушению слизистых оболочек носа, рта и гортани.
• Висцеральный лейшманиоз или кала-азар.
Для этой формы характерны нерегулярные приступы лихорадки, потеря веса, увеличение селезёнки и печени и анемия.
При отсутствии лечения в 95% случаев приводит к летальному исходу. [3]
Факторы риска
1. Социально-экономические условия
Неудовлетворительные жилищные условия и бытовая антисанитария, скученность людей, сон на открытом воздухе увеличивают риск инфицирования лейшманиозом в эндемичных районах.
2. Неполноценное питание
Белково-энергетическая недостаточность и дефицит железа, витамина А и цинка в рационе повышают риск развития клинической формы заболевания в случае инфецированности.
3. Перемещение населения
Переезд людей, не имеющих иммунитета к инфекции, на территорию районов активной передачи инфекции.
4. Экологические и климатические изменения
Вырубка лесов, засуха, наводнение и глобальное потепление способствует расширению зон риска по инфицированию лейшманиозом.[1]
Часто лейшманиоз называют заболеванием беднейшего населения. [3]
Диагностика
В диагностике лейшманиоза, кроме оценки клинических признаков заболевания и эпидемиологических рисков, используются лабораторные тесты.
1. Кожный лейшманиоз
Исследование образца пункционной биопсии язвы.
ПЦР обязательна для видообразования;
Также доступны посев и гистология.
Серология не информативна.
Культура на споротрихоз в высокоэндемичных районах.
2. Слизисто-кожный лейшманиоз
Гистология и ПЦР биопсийного материала наиболее активного очага поражения.
Серология не информативна.
3. Висцеральный лейшманиоз
Аспират костного мозга для гистологии, посева, ПЦР или серологии. [4]
Лечение
Лечение лейшманиоза зависит от комплекса факторов.
В первую очередь, от клинических проявлений заболевания.
При отсутствии клиники, даже при подтвержденном инфицировании лейшманиозом, рекомендована тактика наблюдения.[4]
Для лечения кожного лейшманиоза используют паромомициновую мазь, тепловую терапию, внутриочаговую сурьму - меглюмин антимониат (Глюкантим), криотерапию, лазернаую терапию, очищают рану от некротизированной ткани перед введением какой-либо местной терапии.
Для осложнённого кожного лейшманиоза, кожно-слизистого (+/- Глюкантим) и висцерального лейшманиоза используют липосомальный амфотерицин В.
Для ВИЧ-позитивных пациентов к липосомальному амфотерицину В в схему добавляют милтефозин. [4]
Назначение лекарственных препаратов и других методов медицинской помощи при лейшманиозе находится в компетенции лечащего врача.
Как не заболеть лейшманиозом?
Песчаные мухи встречаются в некоторых частях Азии, на Ближнем Востоке, в Африке, Южной Европе, Мексике, Центральной Америке и Южной Америке.
Путешественники, отправляющиеся в эти районы, подвергаются риску инфицирования лейшманиозом.
✔️ Если вы собираетесь путешествовать, то по этой ссылке можно просмотреть, какие инфекционные заболевания, встречаются в стране вашего назначения, в том числе оценить риск инфицирования лейшманиозом.
✔️Используйте репеллент от насекомых, зарегистрированного EPA (Агентство по охране окружающей среды США), с одним из перечисленных ниже активных ингредиентов:
° ДЭТА
° Пикаридин (известный как KBR 3023 и икаридин за пределами США)
° IR3535
° Масло лимонного эвкалипта (OLE)
° Параментандиол (ПМД)
° 2-ундеканон
Безопасны для беременных и кормящих женщин.
При использовании солнцезащитного крема, сначала наносите крем, потом - средство от насекомых.
Не используйте продукты, содержащие масло лимонного эвкалипта (OLE) или параментандиол (PMD), для детей младше 3 лет.
✔️ Носите рубашки с длинными рукавами и длинные брюки.
✔️ Обработайте одежду и снаряжение перметрином.
(видео тут)
✔️ Выбирайте жилье с кондиционером подальше от мест естественного обитания насекомых.
Если спите на улице или с открытыми окнами, пользуйтесь москитной сеткой.
Выберите компактную, белую, прямоугольную москитную сетку со 156 отверстиями на квадратный дюйм и достаточной длины, чтобы ее можно было заправить под матрас.
Москитные сетки, обработанные перметрином, обеспечивают большую защиту, чем необработанные. [1]

📚 Источники адаптированной информации
[1]https://wwwnc.cdc.gov/travel/diseases/leishmaniasis
[2]Review Article "Revisiting epidemiology of leishmaniasis in central Asia: lessons learnt"/Parasitology/ cambridge.org/par/ Vyacheslav Yurchenko, Daniil S. Chistyakov, Lyudmila V. Akhmadishina, Alexander N. Lukashev, Jovana Sádlová and Margarita V. Strelkova./December 2022
[3]https://www.who.int/ru/news-room/fact-sheets/detail/leishmaniasis
[4]Sanford Guide/2023
[5]https://www.thelancet.com/journals/lancet/article/PIIS0140-6736%2818%2931204-2/fulltext