Про догоспитальную кровь
Combat Worryor
В медицине любят модные темы. Потому что модные темы — это, как правило, что-то прорывное, что дает тебе абсолютный ответ на проблему, над которой бились годами. Как правило, все эти темы связаны с выживаемостью и качеством жизни. Оземпик, CRISPR, вот это вот всё. В нашем случае в экстренной медицине всё крутится вокруг реанимаций и выживаемости при травме.
Проблема только в том, что прорывные решения, как правило, проверяются постфактум. Изначально их применение чаще всего строится на логике, и любые проблемы в процессе обтекаются, чтобы не мешать красивому и логичному решению. Но в большинстве случаев выясняется, что либо новые практики не работают так, как хотелось бы, либо осложнений от них намного больше, либо результат настолько незначительный, что изменение существующих практик не оправдывает себя. Как недавние примеры в экстренной медицине могу вспомнить:
- Head Lift CPR (который даже успел зайти в некоторые протоколы у заокеанских коллег).
- Попытку расширить триаду смерти до "ромба" из-за ожидаемой гипокальцемии от кровопотери, которая по реальным результатам так и осталась в логичных предположениях, не подтвержденных реальностью (по крайней мере, пока).
С одной стороны, в процессе исследований подобные предположения могут приводить к действительно значимым прорывам. И без подобных предположений и проверок мы бы сегодня так и продолжали давить на поясницу вместо груди во время СЛР. С другой стороны, "плохие" практики превращаются в привычки, которые потом сложно переделать или адаптировать под новые данные, и пациенты получают не самое лучшее лечение, которое могли бы получить. Про прорывы в реанимации поговорим в другой раз, а пока закончим про травму и про кровь.
При кровопотере мы логично теряем кровь. Давление падает вместе с возможностью снабжать кислородом жизненно важные органы, и человек умирает.
Годами нас учили:
— При большой кровопотере останавливать кровотечение и лить физраствор литрами.
— Падает давление → подними его, чтобы остатки крови могли работать.
Пока в конце 90-х не пришло понимание, что логика была с изъяном. Потому что те, кто при серьёзной травме не получал физраствор в больших количествах, выживали чаще, чем те, кто его получал согласно принятым протоколам (не учитывая специфические случаи вроде ожогового шока). Тогда в целом стало понятно, что если человек теряет горячую кровь, наполненную гемоглобином и факторами свертывания, то заливать в него холодный кислотный физраствор без всех работающих компонентов крови не просто не помогает, но и делает хуже.
Почему физраствор убивает?

— Триада смерти.
🔸Гипотермия и ацидоз усиливают коагулопатию, а значит, холодное кислотное тело теряет способность свёртывать кровь.
🔸Факторы свертывания — это белки, которые могут работать только при определенных условиях внутренней среды.
🔸Холодный кислотный пациент не коагулирует, и физраствор усиливает кровотечения, которые мы не остановили, вымывает тромбы, которые уже образовались на местах ранений, делает попытки остановки кровотечений при сочетанной травме намного сложнее.
— Кривая диссоциации кислорода.
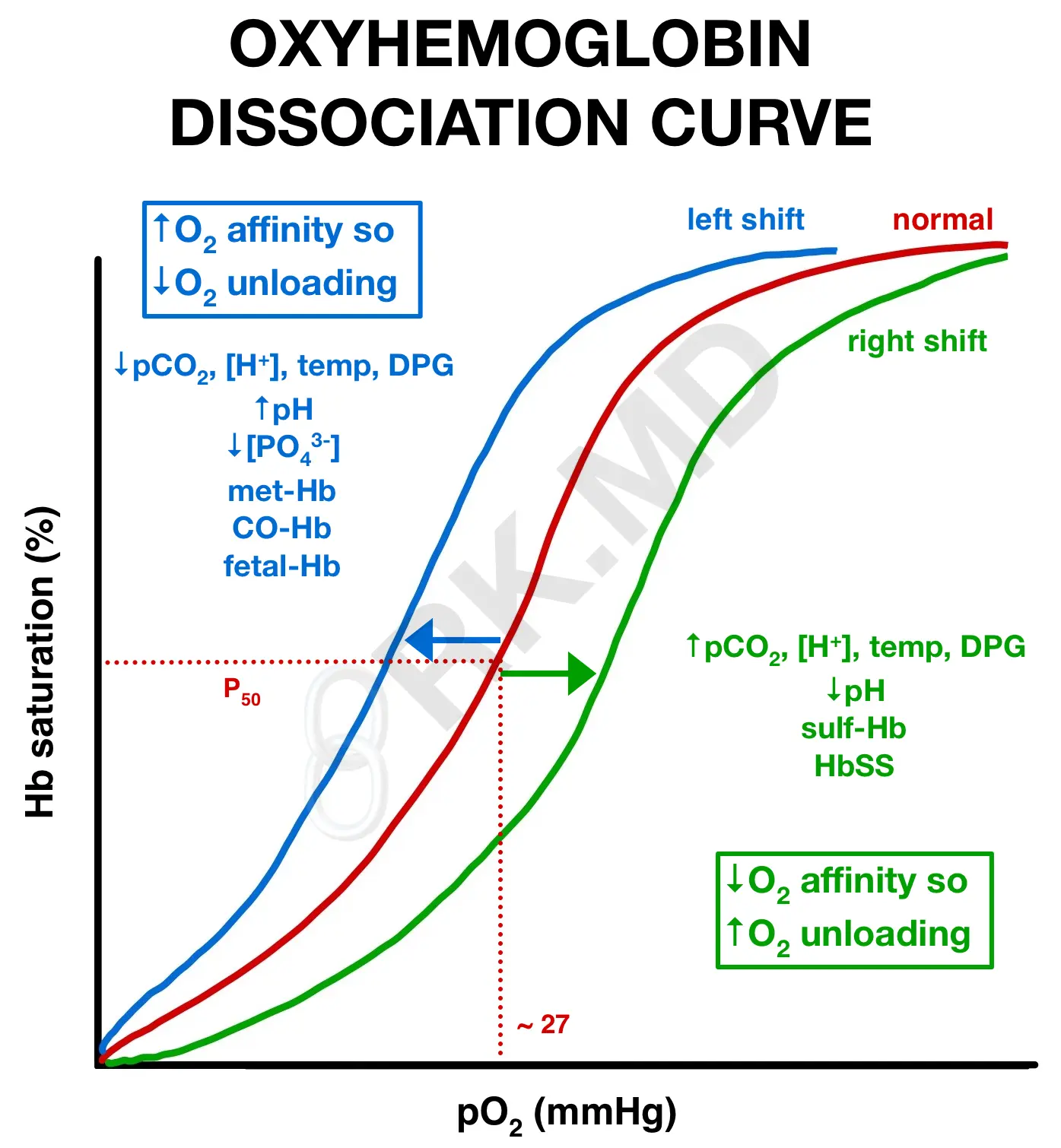
🔸Гипотермия и ацидоз снижают способность гемоглобина отделять от себя кислород и доставлять его к тканям.
🔸Гемоглобин — это белок, который может работать только при определенных условиях внутренней среды.
🔸Холодный кислотный пациент не оксигенирует, особенно на догоспитальном уровне, где:возможность кислородной поддержки (тоже холодным кислородом, между прочим) либо отсутствует, либо ограничена, и возможности поэксплуатировать эффект Бора нет.
Что мы в целом поняли из этих двух принципов?
Во-первых, пациента надо максимально согревать. Тепло не должно покидать раненого так же, как и кровь. У нас нет возможности его эффективно вернуть.
Во-вторых, кровь мы вернуть можем. Сегодня критерий продвинутости экстренной медицинской службы измеряется возможностью переливать юниты крови прямо на догоспитальном этапе.
И вроде бы по исследованиям это работает. Кривая выживаемости при травме у пациентов, которые получили догоспитальную кровь, отличается в лучшую сторону от тех мест, где этой возможности нет. Всё вроде бы хорошо, и кровь даже начали доставлять дронами или перевозить в холодильниках прямо до точки ранения.
Но.
Медицину можно описать войной двух противоположных принципов:
"Мы всегда так делали, и это работало." vs. "Если что-то заработало — начинай искать, где ты ошибся."
Человеческая ленивая когнитивная природа с эмоциональной нагрузкой vs. правильный научный подход.
Помните историю с физраствором? Эта практика убила такое количество пациентов, потому что после того как мы нашли очевидное решение, мы перестали искать ответ (и продолжаем лить и сегодня, несмотря на все данные). И этот подход работает не только на стратегическом уровне развития медицины, но и на практике любой индивидуальной работы.
Когда я был большим опытным парамедиком, я очень старался учить молодых практикантов:
— "После определения диагноза, параллельно с лечением, начинай думать, где ты ошибся, и какие ещё возможны варианты."
Чтобы потом они не пытались стабилизировать кардиальную астму вентолином.
Если проецировать этот принцип на тему нашего поста, то в случае с кровью мы знаем, что это хорошее решение, но сейчас важно не переставать искать, как сделать его ещё лучше.
Для начала приведу пример из области сердечной реанимации.
Есть такой проект — "50.1% выживаемости". Его цель — собрать доказанные методики реанимации, чтобы повысить неврологическую выживаемость после клинической смерти с наших 4% (7-10% в нормальных странах) минимум до 50%. Вообще, это очень интересный сайт, и всем, кто связан с реаниматологией, я советую на него заглянуть. Но для примера возьму только один момент.
Мы знаем, что среди главных критериев выживаемости при сердечной реанимации первое место с непрерывностью СЛР делит своевременный электрический шок, который должен перезапустить электрическую систему сердца.
— "Увидел смертельное нарушение ритма — выдал разряд."
Это основа ДНК любого парамедика.
И в большинстве случаев это действительно работает.
Но.
В определённых случаях разряд полностью прекращает электрическую активность сердца, и реанимация заканчивается констатацией смерти.
С одной стороны, можно сказать:
— "Ну, щито поделать, ну умер и умер."
Но с другой — сегодня мы знаем, что потенциал электрической системы сердца к перезапуску зависит в том числе от оксигенации и кислотности клеток миокарда. И если они недостаточны, любой электрический шок, даже несмотря на модные способы смены вектора и двойного одновременного разряда, не сможет обратить нарушение ритма в нормальную работу. Как вариант, уже существует (и в определённых случаях у заокеанских коллег уже применяется) рекомендация отложить применение шока и продолжать качественную СЛР, пока капнометрия не покажет требуемые значения.
Против всего, что составляет основу нашего ДНК.
В случае с кровью может быть похожий эффект.
Помните, я говорил, что крутость агентства измеряется возможностью доставки крови к пациенту прямо на место ранения? Дело в том, что пакеты крови доставляются в переносных холодильниках, где поддерживается температура раствора в районе 6°C. И несмотря на то, что по рекомендациям любые растворы должны вводиться внутривенно через специальные подогреватели, на практике в полевых условиях они не всегда доступны.
В итоге кровь льют как есть.

Помните, в самом начале мы говорили про два фактора, которые убивают пациентов при травме? В обоих случаях гипотермия играет решающую роль.
И когда ты вливаешь в пациента, который уже холодный и не может поддерживать собственную температуру, 450 мл жидкости с температурой 6°C (что, в зависимости от уровня кровопотери и глубины шока, может составлять до 1/6 общего количества оставшейся крови, и это только один пакет), нет никаких вариантов не усугубить эту гипотермию.
А вместе с ней — и триаду смерти, и кривую диссоциации кислорода.
И вот что важно: это может как просто замедлить начало оксигенации с новой кровью до такой степени, что разницы, получил пациент кровь до госпиталя или нет, уже не будет, так и серьёзно усложнить реанимацию в дальнейшем.
Проблема только в том, что сегодня нет никаких исследований конкретно на эту тему.
Мы знаем, что в целом переливание крови в таком виде улучшает общую выживаемость при травме.
Но что происходит с теми редкими пациентами, у которых:
🔸тяжёлая мультитравма
🔸глубокая гипотермия
🔸и нет возможности греть раствор?
Возможно ли, что в их случае негативные эффекты холодных порций крови убьют их раньше, чем организм сможет эффективно воспользоваться этой кровью?
Я не знаю. Этот вопрос, насколько я понимаю, ещё никто не ставил. И, судя по моим попыткам поговорить об этом с нашими знакомыми травматологами, поставят ещё не скоро.
Потому что:
— "Вот же, кровь, вливай — точно поможет."
Примерно так же, как когда-то физраствор "однозначно" помогал повышать давление.
Вывод?
Мы нашли решение? Значит, пора искать, где мы ошиблись.
