При Гломерулонефрите Рекомендуется Диета Номер

⚡ 👉🏻👉🏻👉🏻 ИНФОРМАЦИЯ ДОСТУПНА ЗДЕСЬ ЖМИТЕ 👈🏻👈🏻👈🏻
Что есть при гломерулонефрите – твоя диета и ограничения в питании
Что есть при гломерулонефрите – твоя диета и ограничения в питании
Наша команда профессионалов работает в соответствии с современными мировыми стандартами диагностики и лечения, чтобы в короткие сроки установить точный диагноз, выбрать оптимальные методы терапии и достичь стойкого лечебного эффекта.
Наличие недуга накладывает отпечаток на образ жизни пациента, и прежде всего на характер питания. Без упорядоченного рациона невозможно осуществление полноценного лечения. Узнайте больше, что предусматривает диета при болезнях почек.
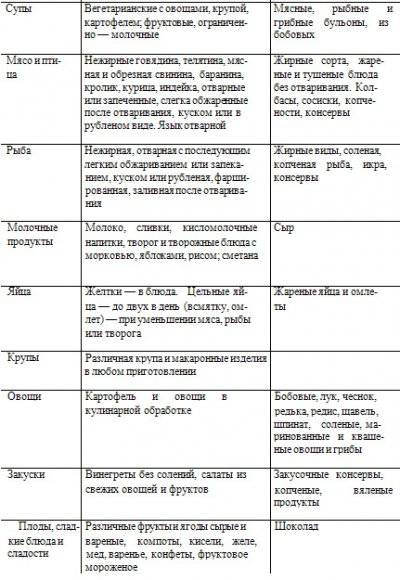
Врачи-нефрологи детально инструктируют пациентов, что можно, а что нельзя есть при гломерулонефрите. При заболеваниях почек назначается лечебная диета стол 7.
Её общий принцип – уменьшение или полное исключение из рациона поваренной соли. Суточная норма не должна превышать 6 г. Количество свободной жидкости – до одного литра в сутки. Количество белков и пуринов сводится к минимуму, содержание углеводов также снижается.
Соль кладется в уже приготовленные блюда (с учетом рекомендаций врача). Мясо и рыба отвариваются, чтобы в бульон перешли экстрактивные вещества и соль.
Основными способами тепловой обработки продуктов являются отваривание в воде или на пару и запекание. Допускается легкое обжаривание. Блюда подаются маленькими порциями в теплом виде. Количество приемов пищи – 5-6
Особенности диеты при гломерулонефрите способствуют тому, что у пациентов:
Диета 7 при гломерулонефрите назначается на срок, определяемый врачом после комплексного обследования больного. При составлении рациона необходимо принимать во внимание другие хронические заболевания, имеющиеся у пациента, и подходить к подбору блюд индивидуально. В этом случае рекомендации могут иметь место расхождения с классическим меню стола 7.
Диета при нефрите почек разрешает следующие продукты:
В ограниченных количествах допускается употребление корицы, ванилина и яблочного уксуса.
Пациентам, которым диагностирован гломерулонерфрит, придется воздержаться от:
Основное назначение специального стола для больных гломерулонефритом — снизить нагрузку на почки. С этой целью запрещены жареные, соленые, копченые, острые и пряные продукты. По мере выздоровления что-то из запретного списка может быть включено в рацион. Это определяет лечащий врач и устанавливает допустимое количество того или иного продукта.
Помимо снижения нагрузки на почки, употребление в пищу специально приготовленных продуктов питания призвано снизить отечность организма и устранить гипертонию, которая вполне возможна при данном заболевании.
По характеру протекания выделяют острый (несколько недель), подострый (несколько месяцев) и хронический (несколько лет) гломерулонефрит. При определенных условиях хронический гломерулонефрит также способен переходить в острую стадию.
Диета при остром гломерулонефрите должна быть направлена на снижение суточной нормы калорий путем сокращения жиров и углеводов и увеличения потребления белка. Для этого необходимо ограничить прием жидкости и исключить пищу, которая раздражает почки.
Диета в стадии обострения при хроническом гломерулонефрите предполагает те же мероприятия, что и при первичном остром гломерулонефрите.
В первые три дня обострения показано употребление арбузной мякоти и отказ от соленых продуктов. Рекомендуется безнатриевое сахарно-фруктовое питание. Можно есть вареный картофель в мундире, яблоки, виноград, кефир.
Затем переходят на бессолевую молочно-растительную диету. Включают в рацион молоко, творог, рыбу, яичный белок.
При выздоровлении в меню добавляют мясные блюда. Но количество белка не должно превышать 90 г в сутки. Диета при остром гломерулонефрите предусматривает ограничение потребления соли. Такой низкосолевой диеты нужно придерживаться минимум в течение трёх месяцев.
Питание должно быть дробным (4-5 раз день), а порции – маленькими. Общая энергетическая ценность пищи за день не должна превышать 2100 ккал.
Существуют определенный способ приготовления продуктов, которые можно употреблять не только больным гломерулонефритом, но и пациентам, страдающим любыми почечными заболеваниями.
Нарежьте кусочками мякоть говядины и филе судака. Охладите и пропустите всё это через мясорубку. В фарш добавьте сливочное масло, крахмал картофельный а также яйца и молоко. Посолите и хорошо вбейте туда все эти ингредиенты.
Врачи рекомендуют диетический стол № 7
Сформируйте котлеты и сварите их на пару. На одну порцию — две котлеты.
Используются яйца, молоко, говядина и масло. Мясная мякоть варится до готовности, затем, после удаления из нее сухожилий, пропускается через мясорубку. Яйца взбиваются и перемешиваются с молоком.
Смешайте мясо и яйцо с молоком, посолите по вкусу и сварите на пару.
Исходные продукты: картофель, молоко, твердый сыр и масло. Картошку нужно помыть, очистить от кожуры и нарезать тонкими ломтиками. Сыр нарежьте.
Смажьте кастрюлю сливочным маслом и выложите картошку и сыр слоями, чередуя их. На каждый слой сыра кладите несколько кусочков сливочного масла.
Всё блюдо залейте молоком, поставьте в духовку и выпекайте в течение часа. За 20 минут рекомендуется снять крышку, чтобы картошка приобрела красивый цвет.
Диета при хроническом гломерулонефрите предполагает уменьшение потребления соли и белка. Кроме того, следует отказаться от пряностей, мясных и рыбных бульонов.
Особое внимание нужно уделить белковой пище, овощам, фруктам и кисломолочным продуктам. Следует обязательно включать в меню картофель, яйца (белок), сою.
Исключить из рациона придется сыр, яичный желток, бобовые, орехи, какао. Количество выпиваемой за день жидкости должно превышать количество выделяемой из организма не более чем на 500 мг.
Как и при острой стадии заболевания, необходимо есть маленькими порциями и придерживаться дробного питания (5 раз). При хроническом гломерулонефрите ограничевается калорийность потребляемых продуктов и назначается диета с суточной калорийностью не более 3000 ккал.
Питание при гломерулонефрите базируется на таких принципах:
Диета при гломерулонефрите у детей зависит от особенностей протекания заболевания. В острой стадии строго ограничивается потребление соли, животных белков и жидкости. По мере улучшения состояния меню расширяется путем добавления молока, кисломолочных продуктов, яиц, пшеничного хлеба.
Ребенку с хроническим нефритом в стадии ремиссии показана преимущественно молочно-растительная диета: каши, картофель, фрукты, овощи, соки, варенье, мармелад
Рацион строится на следующих продуктах:
Определенная пища может оказать негативное влияние на течение заболевания и усугубить его, привести к почечной недостаточности.
Под запрет попадают следующие категории продуктов:
Составление дневного рациона – дело сугубо индивидуальное. Необходимо провести комплексное обследование пациента, учесть особенности его организма и предпочтения в еде.
Ориентировочное меню на день может выглядеть следующим образом:
Дополнительно специалисты дают следующие рекомендации:
Запущенный гломерулонефрит приводит к тяжелым осложнениям. Чтобы противостоять недугу, недостаточно только правильного питания. Необходимо принимать медицинские препараты, назначенные нефрологом. Но и полагаться исключительно на лекарства не стоит.
Только комплексное противостояние болезни, включающее отказ от запрещенных продуктов, соблюдение режима дня, следование рекомендациям врача и своевременный прием медикаментов поможет побороть недуг и даст пациенту возможность вести полноценную жизнь.
г. Екатеринбург
ул. Юлиуса Фучика, 13
Режим работы:
Пн – Пт с 8:00 до 20:00;
Сб, Вс с 9:00 до 17:00
Главная
Отделения
Врачи
Статьи
Контакты
Главная • Библиотека • Болезни почек и мочевыводящих путей •
Питание при остром и хроническом гломерулонефрите
При этом инфекционно-аллергическом заболевании используются диета № 7 и ее модификации, которые зависят от выраженности нарушений функций почек.
При остром нефрите резко ограничивается количество хлорида натрия (соли), белков, экстрактивных веществ мяса и рыбы, эфирных масел, овощей и фруктов. Количество потребляемой в сутки жидкости (включая первые блюда) должно соответствовать количеству мочи, выделяемой больным за сутки, или превышать его на 300-400 мл.
При тяжелом остром нефрите с отеками и задержкой мочи рекомендуется лечение "голодом и жаждой" - исключение пищи и питья на 1-2 дня. В следующие 2-3 дня назначают 2 стакана чая с лимоном и сахаром (150 г) на 4-5 приемов в день. Это так называемые сахарные дни.
Если заболевание протекает в форме средней тяжести, сахарную диету назначают с первых дней. Можно использовать и другие углеводы при соблюдении разгрузочных диет: картофель (по 300 г отварного в кожуре или печеного картофеля без соли 5 раз в день, всего 1,5 кг в день), арбузы (по 300-400 г 5 раз в день), компот (6 раз в день по стакану сладкого компота), виноградный сок (600 мл сока с 200 мл воды на 4 приема). При улучшении состояния назначают на 3-4 дня диету № 7а, а примерно к 7-му-10-му дню болезни, при уменьшении отеков, снижении артериального давления, улучшении анализов мочи больному рекомендуют диету № 7б. При возникновении вновь ухудшения самочувствия переходят на диету № 7а или на разгрузочные дни. В дальнейшем при улучшении состояния больного назначается диета № 7; для закрепления положительных результатов лечения периодически на 2-3 дня используют разгрузочные дни или диету № 7б.
Цель назначения - сведение до минимума нагрузки на почки, улучшение их выделительной функции, уменьшение выраженности гипертонии и отеков.
Рекомендуемые продукты: безбелковый и бессолевой хлеб на белковом крахмале или пшеничный дрожжевой, выпекаемый без соли хлеб, овощные и фруктовые супы, нежирные мясо, птица и рыба (до 50 г в сутки), молоко, сливки, сметана (50-60 г), 2-3 яйца в неделю, саго, безбелковые макароны, картофель и свежие овощи, укроп, петрушка, разные фрукты и ягоды, сливочное и растительные масла.
Исключаются следующие продукты: обычный хлеб, мучные изделия с добавлением соли, мясные, грибные, рыбные бульоны, крупы (кроме саго), бобовые, колбасы, консервы, копчености, творог, сыр, соления, маринады, квашеные овощи, шпинат, щавель, цветная капуста, грибы, редька, чеснок, шоколад, молочный кисель, мороженое, горчица, перец, хрен, какао, натуральный кофе, натриевые минеральные воды.
В пищевом рационе должно быть 20 г белков, 80 г жиров, 350 г углеводов. Калорийность - 2100-2200 ккал, режим питания - прием пищи 5-6 раз в день.
Ниже приведен пример однодневного меню.
Первый завтрак: котлеты овощные (морковные с добавлением яблок) на растительном масле, каша молочная из саго, чай.
Второй завтрак: свежие фрукты (яблоко, персик, груша и др.).
Обед: суп вегетарианский овощной (полпорции), картофельное пюре, мясо отварное с луковым соусом, кисель из абрикосового сока.
Полдник: отвар шиповника или пшеничных отрубей с сахаром или медом.
Ужин: фруктовый плов с саго, винегрет с растительным маслом, чай.
На ночь: стакан фруктового сока. При необходимости количество жидкости уменьшают.
Цель назначения такая же, как и цель назначения диеты № 7а. По сравнению с диетой № 7а увеличено в 2 раза количество животного белка за счет дополнительного введения мяса, рыбы, творога, яиц, сметаны, молока. Увеличено также количество безбелкового бессолевого хлеба на кукурузном крахмале, саго или риса, картофеля и овощей, сахара и растительного масла.
Таким образом, пищевой рацион, соответствующий диете № 7б, содержит 40-50 г белков, 80-90 г жиров, 450 г углеводов (100 г сахара). Общая калорийность -2600-2800 ккал. Количество свободной жидкости -1-1,2 л. Режим питания - прием пищи 5-6 раз в день.
Ниже приведено примерное однодневное меню, соответствующее диете № 7б.
Первый завтрак: салат овощной (винегрет) с растительным маслом, пудинг рисовый с яблочным джемом, чай.
Второй завтрак: яблоки, запеченные с сахаром.
Обед: суп овощной вегетарианский, куриное филе отварное в молочном соусе, картофель отварной, кисель из сухофруктов.
Полдник отвар шиповника с медом. Ужин: омлет паровой из 1 яйца, оладьи из кабачков, чай.
Диета № 7 отличается от диеты № 7б меньшей строгостью и назначается при остром нефрите в период выздоровления с 3-й-4-й недели лечения при отсутствии резких симптомов обострения и недостаточности почек.
Пищу также готовят без соли, но разрешают досаливать готовые блюда, в зависимости от самочувствия и выраженности отеков, используя 3-6 г хлорида натрия в день.
Так же, как и в более строгих диетах № 7а и № 7б, исключаются экстрактивные вещества мяса, рыбы, грибов, продукты, содержащие щавелевую кислоту и эфирные масла.
Мясо и рыбу отваривают и слегка обжаривают, тушат, фаршируют, делают заливные блюда; исключают тушение без предварительного отваривания, используют кулинарную обработку без механического щажения, но с умеренным химическим щажением.
Дополнительно вводятся в рацион различные крупы (рис, кукурузная, перловая), макаронные , изделия, несоленые оладьи и блинчики на дрожжах, вегетарианские супы с овощами, крупами и фруктами, ограниченно - молочные супы. Разрешаются два яйца всмятку или в виде омлета в день, немного творога.
Исключаются следующие продукты: обычный хлеб и мучные изделия с солью, наваристые бульоны, бобовые, грибы, жирные сорта мяса и рыбы, колбасы, сосиски, копчености, консервы, икра, маринованные и квашеные овощи, перец, горчица, хрен, какао, крепкий кофе, минеральные натриевые воды.
Пищевой рацион, соответствующий диете № 7, содержит 80 г белков, 90-100 г жиров, 400-450 г углеводов (80-90 г сахара). Общая калорийность - 2700-2900 ккал. Количество свободной жидкости - 1000-1100 мл. Питание 4-5-разовое.
Ниже приведено примерное однодневное меню.
Первый завтрак: омлет из одного яйца (или яйцо всмятку), каша кукурузная с топленым маслом, чай.
Второй завтрак: яблоки печеные с сахаром.
Обед: суп овощной вегетарианский со сметаной (1/2 порции), отварной картофель с тушеным мясом под томатным соусом, компот из свежих ягод.
Полдник: отвар из пшеничных отрубей с медом.
Ужин: котлеты морковно-тыквенные, запеченные под брусничным соусом, макароны с творогом, сок фруктовый.
Рацион при лечебном питании обязательно обогащают витаминами. Необходимо упомянуть также и о необходимости осторожного употребления сахара и сахаросодержащих продуктов, учитывая аллергический компонент развития острого или хронического нефрита.
Как следствие обеднения организма натрием и хлором при использовании диеты № 7 и ее модификаций могут возникнуть потеря аппетита, тошнота, слабость. Поэтому уже на 20-Й-25-Й день диетотерапии нужно начинать слегка досаливать блюда (3-5 г соли). При нарастании отеков употребление хлорида натрия вновь ограничивают. Для того чтобы расширить вкусовое разнообразие диетических блюд, рекомендуется широко использовать различные разрешенные сладкие, пряные и кислые подливки и соусы (томатные, овощные, молочные, фруктовые, сметанные, вываренный и поджаренный лук), ванилин, корицу, уксус, лимонный сок и специальные медицинские заменители соли, не содержащие натрия.
Диета при гломерулонефрите - Medside.ru
Что есть при гломерулонефрите – твоя диета и ограничения в питании
Лечебная диета № 7А, при гломерулонефрите | Волшебная Eда.ру
Диета при нефротическом синдроме, остром гломерулонефрите , хронической...
Питание при остром и хроническом гломерулонефрите
Ребенок 4 Года Лишний Вес
Диета Дюкана Этапы
Как Сбросить Вес После Курения
При Гломерулонефрите Рекомендуется Диета Номер