Памятка Диета Для Лихорадящих Пациентов

🛑 👉🏻👉🏻👉🏻 ИНФОРМАЦИЯ ДОСТУПНА ЗДЕСЬ ЖМИТЕ 👈🏻👈🏻👈🏻
Партнеры
Новости
Вопрос специалисту
Лучшие доклады
Toggle navigation
ПРАКТИЧЕСКАЯ ДИЕТОЛОГИЯ
>> А. Ю. Барановский , д. м. н., профессор, врач высшей категории, заведующий кафедрой гастроэнтерологии и диетологии Северо-Западного государственного медицинского университета им. И. И. Мечникова, г. Санкт-Петербург >> Л. И. Назаренко , д. м. н., профессор кафедры гастроэнтерологии и диетологии Северо-Западного государственного медицинского университета им. И. И. Мечникова, врач высшей категории
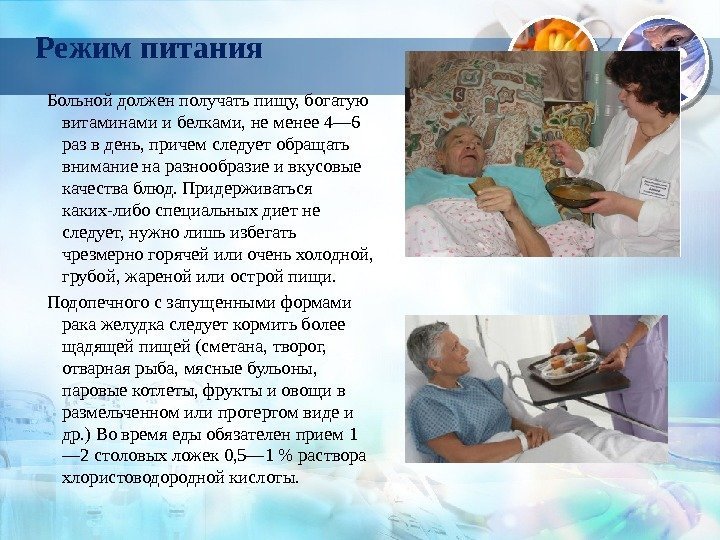
Питание при острой ревматической лихорадке строится с учетом особенностей течения болезни, ее фазы, наличия нарушений кровообращения, лекарственной терапии. Характеристика продуктов, рекомендуемых для включения в рацион больных ревматической лихорадкой, приведена в табл. 1.
Для острой ревматической лихорадки характерны выраженные аллергические и воспалительные явления, в частности в суставах (полиартрит), повышение температуры тела. Нарушаются обменные процессы, особенно углеводный и водно-солевой, что при повышении проницаемости сосудов ведет к задержке в тканях жидкости и натрия, также наблюдается выраженный дефицит витаминов и микроэлементов.
Соблюдается принцип ограничения углеводов, особенно легковсасываемых, калорийности, поваренной соли, экстрактивных веществ, при нормальном количестве белков и жиров. Одновременно с этим диета обогащается витаминами С, Р, РР, В 1 и В 2 .
Кулинарная обработка. Блюда готовятся без соли, мясо и рыбу подают в отварном или слегка притушенном виде, овощи — в хорошо разваренном виде.
Масса тела рациона — 2 кг. Общее количество свободной жидкости — около 1 литра (включая первое блюдо). Количество приемов пищи — 6 раз в день.
Таблица 1. Продукты и блюда, рекомендуемые больным ревматической лихорадкой
Энергетическая ценность и химический состав. Белки — 90 г, жиры — 70 г, углеводы — 200 г, энергетическая ценность — 1800– 2000 ккал, поваренная соль — 4 г. Необходимо включать в рацион и назначать дополнительно достаточное количество витаминов (аскорбиновой кислоты — 150 мг, тиамина и рибофлавина — по 4 мг, витамина Р — 0,5 мг, никотиновой кислоты — 20–30 мг/сут).
Применяются нормы лечебного питания при соблюдении диеты с физиологическим количеством белка при снижении калорийности диеты (вариант диеты с пониженной калорийностью) с включением специализированных продуктов питания смесей белковых композитных сухих в объеме 24 г смеси (например, при применении СБКС «Дисо®» «Нутринор» — 9,6 г белка) в составе суточного набора продуктов.
В табл. 2 приведено примерное меню диеты для больных острой ревматической лихорадкой. Длительность ее назначения определяется продолжительностью острой фазы заболевания. Обычно при современном активном противоревматическом лечении купирование основного синдрома болезни (лихорадки, полиартрита и воспалительных явлений в миокарде) наступает на 6–12-й день.
Таблица 2. Примерное меню на один день диеты для больных острой ревматической лихорадкой (1927 ккал)
В острой фазе болезни пищевой рацион должен содержать достаточное количество витаминов, так как они имеют непосредственное отношение к метаболическим процессам в организме. Аскорбиновая кислота необходима прежде всего для компенсации имеющегося у таких больных дефицита ее и снижения воспалительных процессов в соединительной ткани.
Известно, что витамин Р не только положительно влияет на обменные процессы в сосудистой стенке, способствуя, в частности, восстановлению эндотелия сосудов, но и участвует в нормализации белкового обмена, который значительно нарушается при этом заболевании. Пиридоксин участвует в белковом обмене, что приводит к повышению содержания альбуминов и снижению уровня глобулинов.
Содержание рибофлавина в организме рассматриваемых больных, как правило, снижено. Между тем этот витамин имеет прямое отношение к окислительно-восстановительным процессам, участвует в обмене аминокислот. Поэтому в пищевой рацион необходимо включать достаточное количество рибофлавина. Естественно, это касается и других витаминов группы В. Важным источником витаминов этой группы являются пекарские дрожжи, которые могут входить в рацион больных ревматизмом в виде дрожжевого напитка из расчета 50 г прессованных пекарских дрожжей на 300 мл настоя черных сухарей.
Хотите больше новой информации по вопросам диетологии?
Оформите подписку на информационно-практический журнал «Практическая диетология»!
Итак, целевое назначение диеты при острой ревматической лихорадке должно определяться ее влиянием на основные механизмы болезни, то есть она должна активно положительно влиять на основные регулирующие системы организма, и прежде всего на обменные процессы, способствовать активизации иммунных защитных реакций, снижению повышенной проницаемости соединительнотканных структур, выравниванию нарушенного водно-солевого баланса и оптимизации метаболических процессов в мышце сердца и сосудистой стенке.
Исследования подтвердили ведущее значение белков в лечебной диете при хроническом течении заболевания, содержание которых в рационе в фазе затухания ревматического процесса и в неактивной фазе может быть увеличено до 140 г/сут. В соответствии с нормами лечебного питания при соблюдении диеты с повышенным количеством белка в рацион больного включается специализированный продукт питания смесь белковая композитная сухая в объеме 36 г смеси (например, при применении СБКС «Дисо®» «Нутринор» — 14,4 г белка) в составе суточного набора продуктов.
Увеличение количества углеводов, особенно при одновременном снижении содержания белков, нередко способствует обострению ревматического процесса. Поэтому количество углеводов должно быть ограничено (250–300 г/сут).
Для обеспечения полноценного питания больных ХРБС в неактивной фазе необходимо, чтобы кроме животных жиров в рацион включались и растительные (20–25 г) при достаточно высокой общей калорийности. Пища должна содержать необходимое количество витаминов, особенно водорастворимых (РР и С).
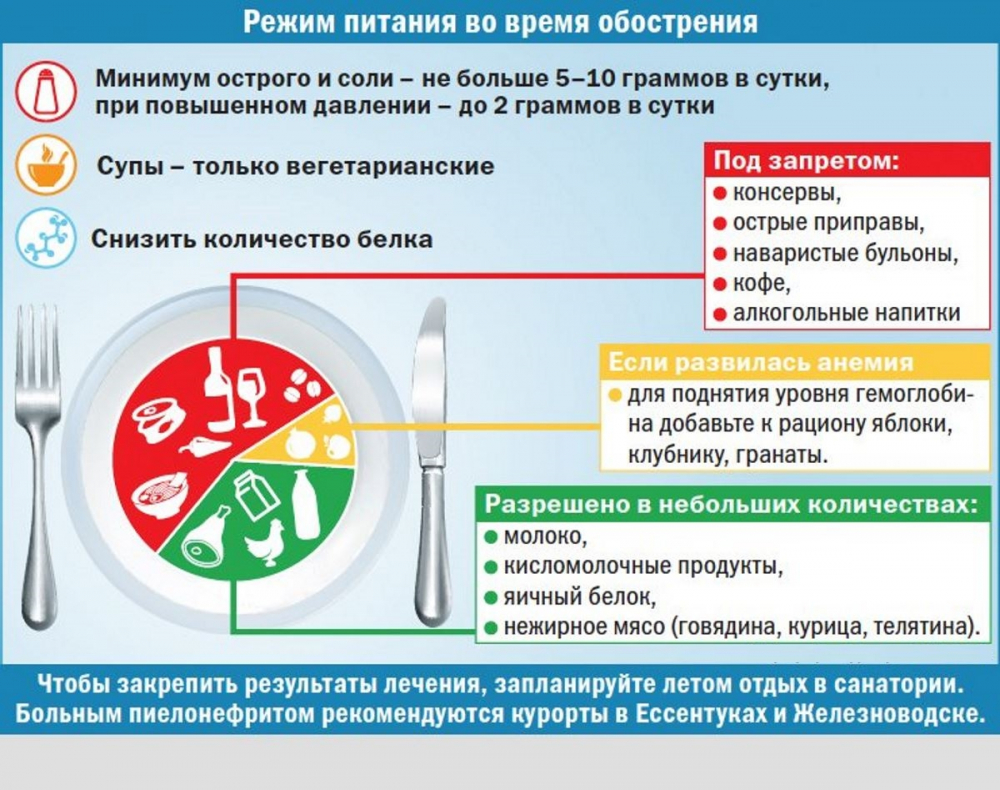
При наступлении рецидива болезни следует снова вернуться к более ограниченной диете, особенно в отношении поваренной соли, углеводов и жидкости. Целесообразно в этот период на 4–6 дней переходить на диету с повышенным содержанием солей калия (включают картофель, капусту, курагу, шиповник, изюм, чернослив). Соотношение калия и натрия — 8:1.
Следует длительное время ограничивать количество углеводов до 250–300 г/сут (особенно легкоусвояемых — сахара и кондитерских изделий). Необходимо помнить, что гранулематозный ревматический процесс в соединительной ткани иногда протекает в течение 4–6 месяцев, поэтому организм находится в состоянии сенсибилизационной готовности, и под влиянием патогенных факторов (обострения очаговой инфекции, переохлаждения, физического и психического перенапряжения и др.) болезнь может обостряться. Вот почему и в этой фазе заболевания сохраняется настоятельная необходимость соблюдения определенного диетического режима (ограничения углеводов).
Следует также согласовывать диетические рекомендации с медикаментозным лечением. Так, при назначении больным глюкокортикоидов в диету дополнительно включают продукты, содержащие большое количество минеральных веществ, особенно калия и кальция. Из продуктов, богатых солями кальция, следует указать на молоко и молочные продукты — творог, ацидофильное молоко, кумыс, кефир, простоквашу и др.
Таким образом, диетотерапия при хронической ревматической болезни сердца должна проводиться с учетом патогенетических особенностей болезни, а также фазы и стадии заболевания, наличия или отсутствия расстройства кровообращения.
Диетическая терапия при ревматоидном артрите может быть разделена на два вида:
Первый вид диетической терапии состоит в удалении/ограничении продуктов, которые вызывают те или иные симптомы болезни. У ряда больных прослеживается четкая взаимосвязь между развитием ревматоидного артрита, его активностью и переносимостью пищевых продуктов.
Обострение артрита наступает при употреблении определенных продуктов, а последующая отмена пищевых аллергенов приводит к улучшению течения заболевания. Непереносимость и ухудшение клинических и лабораторных параметров у больных ревматоидным артритом вызывают преимущественно зерновые и молочные продукты. Наиболее часто приводят к обострению воспалительного процесса кукуруза, пшеница, бекон (свинина), цитрусовые, молоко, овсянка и рожь. Вредным компонентом зерновых является глютен, образованный из глютенинов и глиадинов.
Молоко и молочные продукты также вызывают ухудшение ревматоидного процесса, выражающееся в усилении болей в суставах, утренней скованности и нарастании воспалительных изменений в суставах. Было показано, что у больных ревматоидным артритом, реагирующих на продукты, происходит образование антител и иммунных комплексов, содержащих пищевые антигены, в количестве, значительно превышающем нормальный уровень у здоровых людей.
С учетом вышеизложенного разработаны оригинальные виды диет для этой группы больных. Так, в США используется диета Донга, свободная от химических добавок, консервантов, цитрусовых, красного мяса, трав и молочных продуктов. Большой интерес представляет диета эскимосов, среди которых практически не регистрируется ревматоидный артрит. В их питании преобладают рыба, рыбий жир; резко ограничено употребление животных жиров и молочных продуктов. В скандинавских странах популярны молочно-вегетарианские диеты и чисто вегетарианские диеты, которым больные следуют годами, отмечая значительное улучшение самочувствия. Вегетарианские диеты, испытанные на больных, могут быть охарактеризованы как лакто-вегетарианские либо овощные.
Финские ревматологи при лечении больных ревматоидным артритом с хорошим эффектом применяют сырую овощную диету, обогащенную лактобациллами, которая еще называется «живой пищей». Она не содержит продуктов животного происхождения, рафинированной пищи и соли. Большинство пищевых продуктов подвергается замачиванию, проращиванию (семена, зерно), ферментированию и механической обработке. В диету включаются макро- и микроэлементы (железо, цинк), витамины-антиоксиданты (С и Е) и ниацин. С эффектом применяются и 7–10-дневные курсы голодания с последующим переводом на вегетарианскую диету. Для обеспечения больных адекватным количеством воды и микроэлементами им назначается чай из трав и напитки из фруктов и овощей (морковный, грушевый, смешанный овощной).
Рекомендуемые диеты соответствуют современным требованиям, но являются дефицитными по содержанию ряда незаменимых компонентов питания.
Накопленный опыт зарубежных и отечественных ученых в области диетической терапии, наличие определенных особенностей питания, состояние пищевого статуса, характер метаболических нарушений, отсутствие научно обоснованных принципов диетической терапии больных ревматоидным артритом позволили сформировать основные требования, предъявляемые к лечебному питанию:
С учетом изложенных принципов разработан вариант противовоспалительной гипоаллергенной диеты, в котором выделен комплекс нутриентов, оказывающих благоприятное воздействие на патогенетические механизмы, проявляющиеся у больных ревматоидным артритом, и повышающих эффект медикаментозного лечения больных. Диета характеризуется наличием физиологической квоты белков с равным содержанием белков животного и растительного происхождения, ограничением животных и увеличением растительных жиров в соотношении 1,2 : 1 и обогащением полиненасыщенными жирными кислотами, физиологической квотой углеводов с уменьшением доли легкоусвояемых углеводов (моно-, дисахаридов), ограничением содержания ионов натрия, полной обеспеченностью потребностей организма больных в витаминах и минеральных веществах.
Продолжительность диетической терапии составляет 35–40 дней и более, рекомендуется больным, принимающим как нестероидные противовоспалительные препараты, так и базисные препараты.
Под влиянием диетотерапии уже к концу первой — началу второй недели отмечаются выраженная положительная динамика суставного синдрома и значительное улучшение общего состояния. В процессе диетотерапии на фоне отмены гипотензивных средств наблюдалась нормализация повышенного артериального давления, а также значительно уменьшались воспалительные изменения и язвенный процесс в слизистой желудка и двенадцатиперстной кишки, подтвержденные гастроскопическими исследованиями. Использование диеты позволяет снизить дозы применяемых нестероидных противовоспалительных препаратов и глюкокортикоидов.
Учитывая различный ассортимент продуктов питания в зависимости от времени года, предложены летний и зимний варианты диеты (см. табл. 3).
Белковая коррекция проводится путем введения в состав диетических блюд смеси белковой композитной сухой в соответствии с Приказом Минздрава России от 21.07.2013 № 395н «Об утверждении норм лечебного питания».
Таблица 3. Сезонные варианты диет для больных ревматоидным артритом
Хотите больше новой информации по вопросам диетологии?
Оформите подписку на информационно-практический журнал «Практическая диетология»!
© 2011-2020 «Практическая диетология». Все права защищены
Электронное периодическое издание «Практическая диетология» зарегистрировано Федеральной службой по надзору в сфере связи, информационных технологий и массовых коммуникаций 25 января 2013 г.
Свидетельство о регистрации ЭЛ № ФС 77 – 52586.
Хлеб пшеничный белый и серый, отрубной, выпеченный без соли, сухари из белого хлеба, несдобное печенье
Свежий хлеб, изделия из сдобного и слоеного теста
Вегетарианские из разных круп и овощей, фруктовые, молочные, свекольник по ½ порции
Мясной и рыбный бульон, грибной навар, супы из бобовых
Нежирные сорта говядины, телятины, курица, индейка, кролик в отварном виде с последующим запеканием
Жирные сорта мяса, утка, гусь, копчености, мясные консервы
Навага, хек, треска, щука, ледяная и др. нежирные сорта в отварном виде куском или рубленые
Жирные сорта, соленая, копченая рыба, консервы, икра
Молоко, кефир, простокваша, творог в натуральном виде и в блюда. Сливки и сметана ограниченно в блюда
Белковые омлеты паровые и запеченные. Цельное яйцо по ½ шт. в блюда
Каши из разных круп, пудинги запеченные, отварная вермишель
Морковь, кабачки, тыква, свекла, цветная капуста, картофель в отварном виде. В сыром виде — огурцы, помидоры, тертая морковь. Ограниченно — зеленый горошек, белокочанная капуста
Бобовые, шпинат, щавель, редька, редис, грибы, соленые, маринованные, квашеные овощи
Сладкие спелые фрукты и ягоды сырые и после тепловой обработки. Курага, урюк, инжир, изюм, чернослив, арбуз, мед, сахар, варенье
Фрукты и ягоды, богатые клетчаткой. Шоколад, пирожные
Некрепкие чай и кофе с молоком, фруктовые и овощные соки, отвар шиповника, черной смородины
Черный кофе, какао, газированные напитки
Петрушка, укроп, лавровый лист, корица, гвоздика, соус молочный (белая безжировая пассеровка муки)
Соусы на мясном, рыбном, грибном отваре, перец, горчица, хрен
Салаты из сырых овощей и фруктов, сыр неострый и сельдь вымоченная — 1 раз в неделю
Жирные, копченые колбасы, соленая копченая рыба, консервы
Масло сливочное и топленое, растительные масла
Бараний, говяжий, свиной, кулинарный жир в блюда
Специализированные продукты лечебного питания
Смесь белковая композитная сухая «Дисо®» «Нутринор» (содержит легкоусвояемый белок)
Смеси белковые композитные сухие, не отвечающие требованиями ГОСТ Р 53861-2010 «Продукты диетического (лечебного и профилактического) питания. Смеси белковые композитные сухие. Общие технические условия»
Щи вегетарианские без соли (полпорции)
• Салат из свежих помидоров и огурцов. • Омлет белковый паровой из двух яиц. • Каша гречневая на воде с растительным маслом — 250 г. • Кофейный напиток — 1 стакан.
• Салат из квашеной капусты домашнего приготовления с малым содержанием соли. • Мясо отварное — 60 г. • Каша овсяная на воде с растительным маслом — 250 г. • Кофейный напиток — 1 стакан.
• Суп овощной вегетарианский —250 г. • Мясо отварное — 60 г. • Кабачки тушеные — 150 г. • Компот из фруктов без сахара — 200 г (можно с ксилитом — 15 г).
• Суп перловый вегетарианский — 250 г. • Курица отварная — 100 г. • Рис отварной с растительным маслом — 150 г. • Компот из сухофруктов без сахара — 200 г (можно с ксилитом — 15 г).
• Салат фруктовый, несладкий — 200 г (или фрукты, ягоды). • Сухарики из дневной нормы.
• Чернослив размоченный — 50 г. • Отвар шиповника без сахара — 200 г (можно с ксилитом — 15 г).
• Рыба отварная — 100 г. • Картофель отварной с растительным маслом — 150 г. • Чай — 1 стакан.
• Пудинг из обезжиренного творога паровой — 100 г. • Каша гречневая на воде с растительным маслом — 150 г. • Чай — 1 стакан.
• Хлеб пшеничный белый — 150 г. • Хлеб ржаной — 100 г. • Сахар — 30 г.
• Хлеб пшеничный белый — 150 г. • Хлеб ржаной — 100 г. • Сахар — 30 г.
Каталог 400+ продуктов
Главная
Свойства
продуктов
Овощи
Фрукты
Травы
Зелень
Ягоды
Грибы
Специи
Крупы
Орехи
Сухофр-ты
Мясо
Птица
Рыба
Яйца
Морепр-ты
Молочные
Масла
Мёд
Напитки
Поиск
Cостав и калорийность
Еда при болезнях
Нутриенты
Витамины
Минералы
Белки
Жиры
Углеводы
Все компоненты
Е-добавки
Анализ тела и рациона
Еда для органов
Еда по воздействию
Вегетарианство
Еда по сезону
Очистка организма
Еда стран мира
Диеты
Советы по питанию
Системы питания
Способы готовки
Иллюстрации и фото
Наши книги
Инстаграм
Telegram
Фейсбук
Вконтакте
Одноклассники
Твиттер
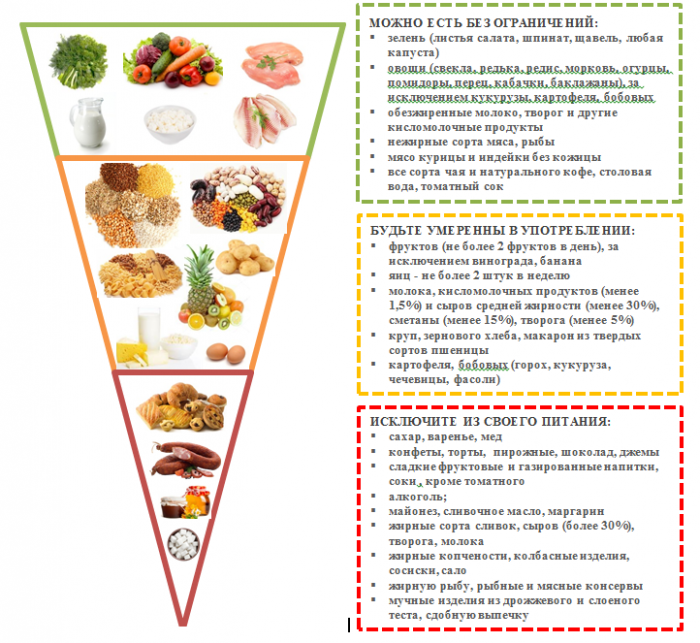
Опасные и вредные продукты при лихорадке
жирные и жареные блюда;
твердый и плавленый сыр;
сдоба и магазинные сладости;
полуфабрикаты и фаст-фуд;
рыба и мясо жирных сортов;
сладкая газировка;
острая пища;
жирные бульоны;
каши из ячневой и пшеничной крупы;
бобовые;
консервы и колбасы.
Татьяна Елисеева
главный редактор проекта Еда+
Задать вопрос
Достоверность информации
10
Это повышение температуры тела вследствие
того, что теплопродукция превышает теплоотдачу. Процесс сопровождается
ознобом, тахикардией, учащенным дыханием и др. Её часто называют "жар" или "горячка"
Как правило, лихорадка является спутником почти всех инфекционных
патологий. Причем у маленьких детей лихорадка возникает за счет повышения
теплопродукции, в то время, как у взрослых ее провоцирует ограничение
теплоотдачи. Гипертермия – это защитное действие организма в ответ
на патогенные раздражители.
У каждого больного причина гипертермии носит индивидуальный характер.
Повышение температуры тела может провоцировать:
В зависимости от перепадов температуры лихорадки классифицируют на:
Лихорадка протекает поэтапно. На первом этапе происходит повышение
температуры, кожные покровы становятся бледными, возникает ощущение
гусиной кожи. Вторая стадия – это удержание температуры, продолжительность
ее составляет от одного часа до нескольких дней. Кожные покровы при
этом становятся горячими, больной ощущает чувство жара, при этом озноб
исчезает. В зависимости от показателя термометра вторую стадию жара
делят на:
Третья стадия предполагает снижение
Питание лихорадящего больного . Полный медицинский справочник диагностики
Диетотерапия при основных ревматологических заболеваниях.
Лихорадка – правильное питание , полезные и опасные продукты
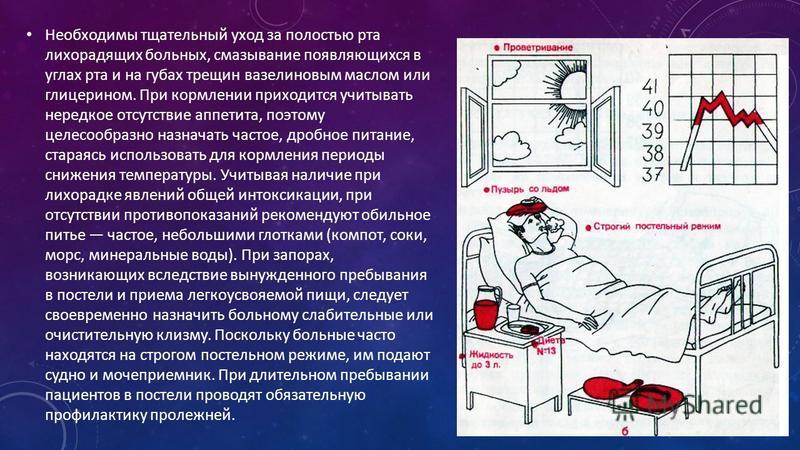
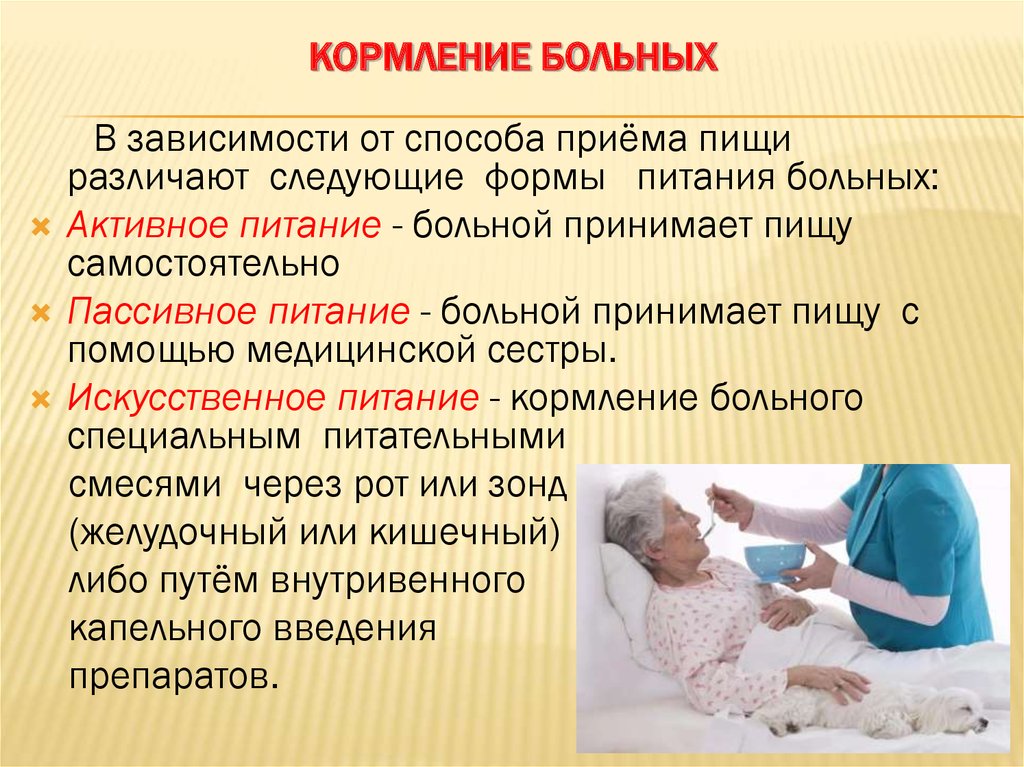
Особенности ухода за лихорадящими больными
Питание при сердечно-сосудистых заболеваниях — Детская городская...
Села Кошка На Диету
Какие Параметры Питания Определяет Диета
Диета Номер Пять Рецепты На Каждый
Памятка Диета Для Лихорадящих Пациентов