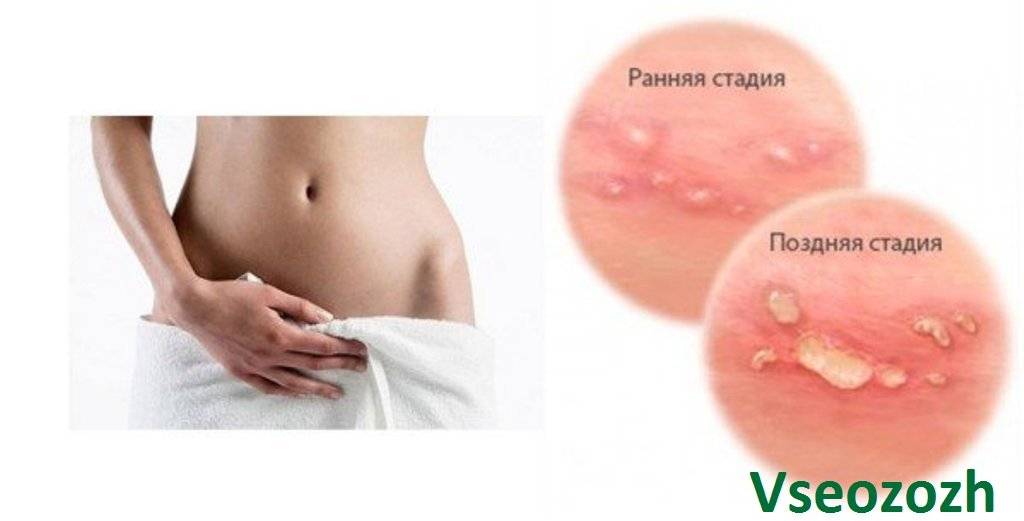
Краснота Во Влагалище
👉🏻👉🏻👉🏻 ВСЯ ИНФОРМАЦИЯ ДОСТУПНА ЗДЕСЬ ЖМИТЕ 👈🏻👈🏻👈🏻
Краснота Во Влагалище
Возможность записаться к врачу как мужского так и женского пола на выбор
Уникальная авторская 100% БЕЗБОЛЕЗНЕННАЯ методика забора мазков у мужчин
Результаты анализов за 20 минут (мазок и кровь на ЗППП) стоимость 500 рублей на 1 инфекцию
Врачи высшей категории, кмн с опытом работы от 15 лет - консультация 900 рублей
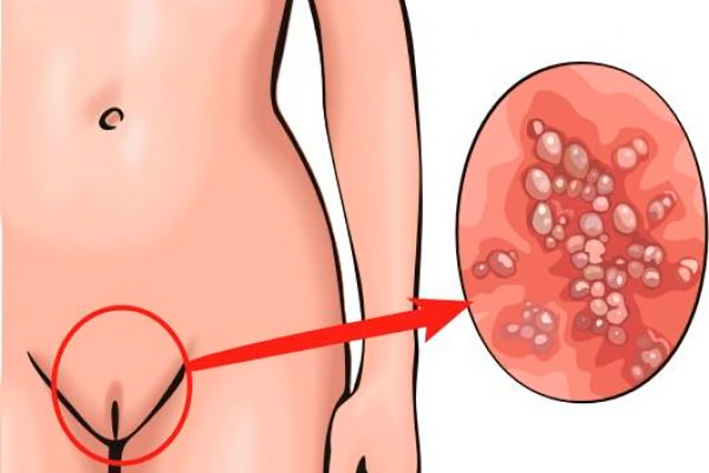
признаков инфекционно-воспалительных процессов в половых органах.
Краснота тканей, их отек обычно сопровождаются:
свидетельством внедрения патогенных микробов в слизистую оболочку половых путей.
Эти симптомы могут сопровождать следующие половые инфекции:
Молочница. Ее вызывают дрожжевые грибки рода Candida.
Инфицирование происходит чаще всего при половом контакте с зараженным партнером, однако возможна активизация собственной условно патогенной флоры на фоне ослабления иммунных сил организма.
Через несколько дней после заражения появляется покраснение и жжение влагалища, сильный зуд, отечность. Наблюдаются обильные пенистые или творожистой консистенции вагинальные выделения, имеющие белый цвет и кислый запах.
Воспалительный процесс и раздражение нередко переходит на окружающие ткани – появляется покраснение вокруг влагалища, его преддверия.
Трихомониаз. Это бактериальная половая инфекция, которой заражаются преимущественно при интимной близости с инфицированным партнером.
Ее основные признаки – покраснение и зуд во влагалище, сильное жжение и дискомфорт.
Трихомонадный кольпит сопровождается обильными слизисто-гнойными вагинальными выделениями жидкой консистенции, с зеленоватым оттенком и неприятным запахом.
Диагностика этого заболевания основывается на обнаружении возбудителя во влагалищном мазке.
Ваша оценка: Нет Средняя: 1 (1 оценка)
Покраснение влагалища
рассказывает врач гинеколог
Гаряева Ирина Владимировна
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем гинекологом
Прием гинеколога с осмотром на кресле
Вагинальный дисбиоз, или дисбактериоз влагалища, при котором происходит нарушение состава его естественной микрофлоры.
При этом количество молочнокислых бактерий уменьшается, уступая место болезнетворным микроорганизмам (кишечная палочка, кокковая микрофлора или возбудители половых инфекций).
Среди основных симптомов вагиноза выделяют покраснение влагалища, небольшое количество вагинальных выделений серого цвета с неприятным, «рыбным» запахом.
Влагалищная среда приобретает щелочную реакцию, что означает ее беззащитность перед патогенными микробными агентами.
Диагностика заболевания основывается на микроскопическом исследовании вагинального мазка, в котором обнаруживают специфические «ключевые» клетки.
Атрофический кольпит, возникающий чаще всего у женщин в возрасте от 40 до 70 лет.
Основные его проявления: покраснение и зуд во влагалище, сильное чувство жжения, неприятные ощущения и жгучая боль во время полового акта.
Наблюдается чередование периодов сухости влагалища с периодами незначительных вагинальных выделений.
При микроскопическом исследовании влагалищного мазка обнаруживают дистрофически измененные эпителиальные клетки и картину дисбактериоза – снижение количества молочнокислых бактерий и рост сапрофитной микрофлоры.
При покраснении влагалища необходима безотлагательная консультация гинеколога или венеролога.
После оценки жалоб и сбора анамнеза врач проводит гинекологический осмотр пациентки на кресле с помощью влагалищных зеркал.
Оценивается состояние слизистой влагалища, шейки матки, вульвы, выявляется ее отек, болезненность, наличие выделений на стенках, язвенных, точечных высыпаний и т.д.
При необходимости помимо визуального осмотра может применяться кольпоскопия – эндоскопическое исследование слизистой влагалища, позволяющее детально оценить ее состояние.
В ходе осмотра берутся мазки для анализов – со стенок влагалища, канала шейки матки и уретры.
В некоторых случаях вместо мазка берут эпителиальный соскоб (при хламидиозе, трихомониазе).
Мазок берут с помощью стерильного шпателя или бактериологической петли.
Полученный материал помещают на чистое предметное стекло и в пробирку.
Урогенитальный мазок исследуется с помощью бактериоскопии, культурального посева и ПЦР.
Микроскопия мазка дает возможность обнаружить воспалительный процесс во влагалище – при избыточном количестве лейкоцитов, эпителиальных клеток, слизи, иногда эритроциты (при кровотечении).
Помимо этого, бактериоскопический анализ позволяет выявить инфекционных возбудителей – кокковую флору (при неспецифических кольпитах), гонококки, трихомонады, дрожжевые грибки, гарднереллы.
Бакпосев проводится с целью диагностики бактериальных половых инфекций – уреа- и микоплазмоза, хламидиоза, гонореи, а также кольпитов неспецифического происхождения (стрепто-, стафилококковых и др.).
Мазок из влагалища помещают в чашку Петри на специальные питательные среды и ставят на 5-7 дней в термостат, где микроорганизмы культивируются.
После чего выросшие колонии идентифицируют и определяют, к каким противомикробным препаратам они проявляют наивысшую чувствительность.
ПЦР используется для диагностики инфекционных кольпитов любого происхождения.
За счет высокой специфичности и точности этот анализ позволяет точно диагностировать практически любую ИППП.
Механизм диагностики в этом случае базируется на многократном копировании ДНК возбудителя и его последующем выявлении.
При необходимости перечисленные методы исследований могут дополняться серодиагностикой с помощью ИФА или РИФ.
Их механизм основан на выявлении в сыворотке крови антител к возбудителю инфекции.
Как осуществляется лечение в таких случаях?
Тактика терапии зависит, главным образом, от причины заболевания.
Здесь вы сможете сдать все лабораторные анализы и пройти необходимое лечение.
Вы можете обратиться к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.
Провести диагностику и лечение ВЫ можете в нашей клинике, где есть все необходимое оборудование, а прием ведет опытный гинеколог, врач высшей категории
Запись на прием ежедневно по телефону
8 (495) 642-30-37
с 9:00 до 21:00
Провести диагностику и лечение ВЫ можете в нашей клинике, где есть все необходимое оборудование, а прием ведет опытный врач венеролог, уролог, врач высшей категории, кандидат медицинских наук
Запись на прием ежедневно по телефону
8 (495) 642-30-37
с 9:00 до 21:00
Провести диагностику и лечение ВЫ можете в нашей клинике, где есть все необходимое оборудование, а прием ведет опытный врач венеролог, уролог, врач высшей категории, кандидат медицинских наук
Запись на прием ежедневно по телефону
8 (495) 642-30-37
с 9:00 до 21:00
Отличная клиника, в случае проблем со здоровьем всегда обращаюсь к этим докторам, уже давно с ними знаком и никогда никаких проблем в обслуживании не возникало. Все четко и понятно, приехал и проконсультировался, получил лечение.
Рекомендую всем своим знакомым, поскольку только здесь получил первоклассное лечение. Хорошая клиника, меня все устраивает, особенно демократичные цены и удобно, что можно проконсультироваться сразу по многим вопросам.
Весь наш коллектив регулярно лечится в этой клинике. Здесь работают классные специалисты, главное все комфортно, все обследования можно сделать сразу на месте и главное результаты лечения хорошие.
Анонимная пациентка благодарна доктору Ленкину за квалифицированную помощь по диагностике и лечению вен заболеваний. Ранее обращалась в другие клиники, но результат был неудовлетворительным, и только в этой клинике смогли оказать квалифицированную помощь.
Благодарю своему спасителю, прекрасному врачу, и просто хорошему человеку доктору Ленкину, за очень уважительное и внимательное отношение к своим пациентам, терпение и объяснение всего процесса лечения. Конечно болеть всегда неприятно и плохо, но в руках этого замечательного специалиста чувствуешь себя уверенно и не переживаешь по поводу результатов лечения.
Отличная клиника, в случае проблем со здоровьем всегда обращаюсь к этим докторам, уже давно с ними знаком и никогда никаких проблем в обслуживании не возникало. Все четко и понятно, приехал и проконсультировался, получил лечение.
Рекомендую всем своим знакомым, поскольку только здесь получил первоклассное лечение. Хорошая клиника, меня все устраивает, особенно демократичные цены и удобно, что можно проконсультироваться сразу по многим вопросам.
Весь наш коллектив регулярно лечится в этой клинике. Здесь работают классные специалисты, главное все комфортно, все обследования можно сделать сразу на месте и главное результаты лечения хорошие.
При приеме с 13:00 до 15:00 (любого дня)
стоимость консультации 900 600 рублей
Согласен на обработку моих персональных данных в соответствии с политикой конфиденциальности
Покраснение влагалища - причины и лечение
Покраснение влагалища , зуд и жжение во влагалище: причины и лечение.
Все о женских воспалительных заболеваниях: виды, симптомы и особенности...
Зуд во влагалище - причины, что делать и чем лечить
Что может означать покраснение влагалища * Клиника Диана в Санкт-Петербурге
pozvonok1@bk.ru ПН-ВС с 09:00 до 21:00
г. Москва, ул. Дениса Давыдова д. 7 (м.Парк Победы)
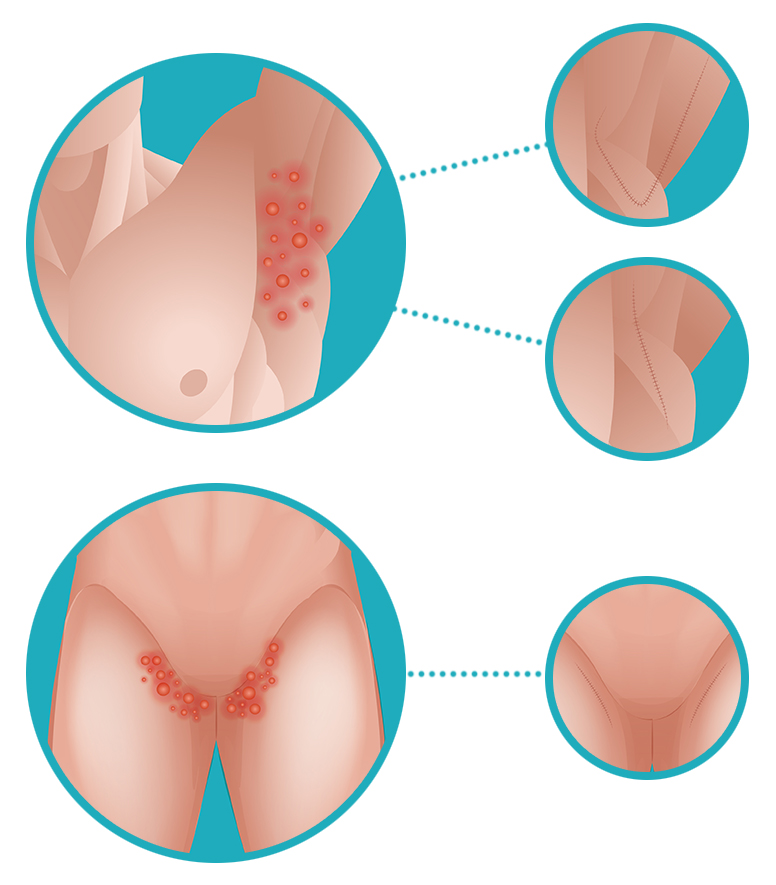
Сегодня воспалительные заболевания занимают лидирующую позицию по частоте диагностирования среди всех остальных гинекологических патологий. Именно обусловленные ими симптомы являются причиной посещения гинеколога в 60—65% случаев, но чаще, к сожалению, женщины занимаются самолечением или вовсе не придают значения изменения в состоянии половых органов. А ведь многие из них способны привести к тяжелым осложнениям, воспалению других органов, бесплодию и ряду других нежелательных последствий. Поэтому гинекологи всего мира призывают женщин внимательнее относиться к своему здоровью и не только не пренебрегать профилактическими ежегодными осмотрами, но и немедленно обращаться к врачу при изменении характера выделений, появлении зуда в области половых органов и других изменений.
Воспалением называют процесс, являющийся естественной реакцией организма на раздражитель, механическое повреждение или проникновение в ткани патогенных микроорганизмов. Она направлена на уничтожение раздражающего фактора, устранение последствий его отрицательного влияния на ткани и восстановление их целостности. Это сопровождается покраснением тканей, их отечностью разной степени выраженности, болезненностью, нарушением функционирования и иногда повышением температуры.
Хотя, конечно, инфекционные процессы сегодня имеют ведущее значение в развитии воспалительных процессов внешних и внутренних половых органов.
В последнем случае, когда воспалительное заболевание является следствием действия инфекции, их делят на:
Таким образом, если основным путем заражения абсолютными патогенами является незащищенный половой акт, то неспецифические воспалительные заболевания могут возникать и на фоне их отсутствия в связи со снижением иммунитета, несоблюдением правил личной гигиены, нарушение pH влагалища в результате спринцевания и проведения других процедур и т. д.
Чаще всего диагностируются смешанные инфекции.
При этом женская половая система образована наружными половыми органами и внутренними:
В области половых губ непосредственно у влагалища находятся парные железы, называемые бартолиновыми. Они обеспечивают выработку секрета для увлажнения входа во влагалище.
Каждый из этих органов при создании благоприятных условий может становиться жертвой воспаления. На основании чего все гинекологические воспалительные заболевания делят на поражающие нижние и верхние отделы половых органов. К числу первых относятся:
Среди воспалительных патологий верхних отделов половых органов выделяют:
Все они могут протекать в острой форме, когда симптомы возникают внезапно, быстро усиливаются и в целом выражены ярко, или в хронической форме, когда с определенной периодичностью снова и снова наблюдается проявление признаков заболевания разной степени выраженности. Также гинекологические воспалительные заболевания могут протекать в подострой форме, для которой характерна стертая клиническая картина патологии.
В норме влагалищная микрофлора весьма разнообразна, что обеспечивает природную защиту от инфицирования. В ее состав входят лакто- и бифидобактерии, которые еще называют палочками Дедерлейна. На их долю приходится 90—95% всей нормальной влагалищной микрофлоры у женщин, находящихся в репродуктивном возрасте.
Эти микроорганизмы расщепляют гликоген, который присутствует на поверхности эпителиальных клеток слизистой оболочки влагалища, в результате чего образуется молочная кислота. Она и обеспечивает поддержание оптимальной для влагалища кислой среды с pH в пределах 3,8—4,5, в которой многие микроорганизмы гибнут, а значит, не могут вызвать инфицирование и развитие воспалительного процесса. Поэтому любые манипуляции, в том числе с использованием антибактериальных или антимикробных средств, которые изменяют уровень кислотности во влагалище, могут создать предпосылки для развития воспалительных заболеваний.
В норме pH во влагалище более высокое у девочек до периода полового созревания и у женщин в период постменопаузы, так как количество лактобактерий напрямую зависит от уровня эстрогенов.
Оставшиеся 5—10% приходятся на эпидермальный стафилококк, энтерококки, гемолитический и негемолитический стрептококк. В норме во влагалищной микрофлоре так же может присутствовать кишечная палочка, дрожжеподобные грибы, уреаплазма и микоплазма, но за счет того, что количество лакто- и бифидобактерий значительно превышает их число, условно-патогенные микроорганизмы не имеют возможности размножаться и провоцировать развитие воспалительных заболеваний. Таким образом, вагинальная флора является динамичной и при этом целиком саморегулирующейся системой, любые вмешательства в которую могут приводить к развитию неспецифических воспалительных процессов.
Кроме нерационального использования антибактериальных и антисептических средств, нарушений правил проведения гигиенических процедур, провоцировать возникновение воспаления могут:
Даже если микроорганизмам удалось спровоцировать воспаление в нижних отделах половых органов, цервикальный канал, в норме практически не имеющий просвета, призван защитить верхние отделы от вовлечения в патологический процесс. Кроме его естественной узости, в шейке матки присутствует большое количество слизи, насыщенной неспецифическими факторами защиты. Благодаря ей подавляющее большинство патогенов не может проникнуть в матку и дальше и спровоцировать их воспаление.
Тем не менее инфекции и воспалительные заболевания матки, яичников и маточных труб также часто встречаются. Их возникновению способствуют:
Все это может привести к изменениям естественных механизмов защиты внутренних половых органов и создать благоприятные условия для их инфицирования условно-патогенными или патогенными микроорганизмами с последующим развитием воспалительного заболевания.
Такие заболевания встречаются не часто и не представляют серьезной опасности для здоровья женщины. К их числу относятся вульвит и бартолинит. Тем не менее они также нуждаются в своевременном диагностировании и лечении. В противном случае воспалительный процесс может стать хроническим, справиться с которым в дальнейшем будет намного сложнее.
Вульвитом называют воспаление наружных половых органов женщины. Он крайне редко возникает изолировано и в подавляющем большинстве случаев развивается уже на фоне существующего воспаления слизистой оболочки влагалища, цервикального канала, придатков матки.
Первичный вульвит обычно характерен для женщин с сахарным диабетом, а также страдающих от ожирения, что приводит к плохой гигиене наружных половых органов и образованию опрелостей, механического травмирования.
Типичными симптомами заболевания являются:
Иногда это сопровождается незначительным изменением общего состояния. В любом случае для лечения вульвита требуется изначально устранить первичное воспалительное заболевание (вагинит, эндометрит, аднексит). При изолированном воспалении вульвы показано наружное использование антибактериальных мазей и антисептиков. С целью уменьшения зуда могут назначаться антигистаминные средства.
Бартолинитом называют воспаление бартолиновых желез, что приводит к закупорке их протоков. Процесс может быть одно- или двусторонним. Это сопровождается отеком, покраснением и выраженной болезненностью железы, которая приобретает вид опухоли. При отсутствии лечения на ранних стадиях образуется абсцесс, поэтому при надавливании на железы может выделяться гной. Это сопровождается ухудшением общего состояния, в частности слабостью, ознобом, лихорадкой.
Лечение бартолинита осуществляется посредством назначения антибиотиков, а также обезболивающих средств. Непосредственно на воспаленную железу следует наносить противовоспалительные мази. Если же уже успел сформироваться абсцесс, показано его вскрытие, что быстро приводит к улучшению самочувствия и исчезновению пульсирующих болей.
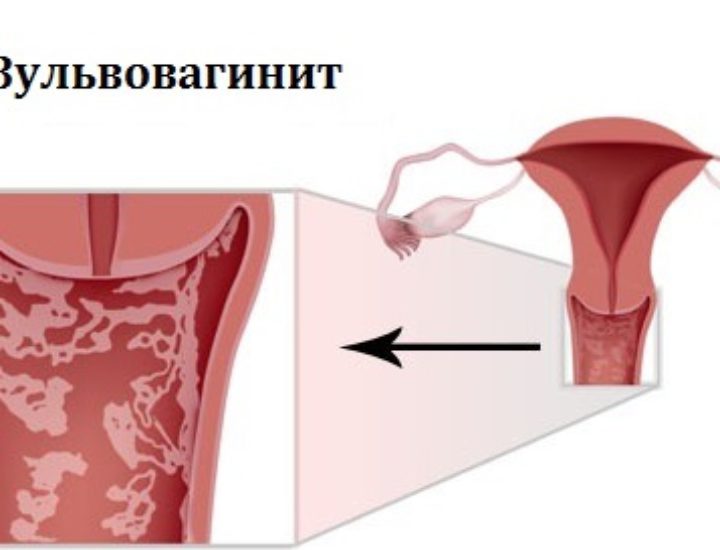
Воспаления влагалища встречаются намного чаще, чем наружных половых органов. При этом они могут провоцироваться самыми разными микроорганизмами, что и определяет отличия в их течении и особенности лечения.
Бактериальный вагиноз или, как его еще называют, вагинальный дисбиоз, нельзя назвать полноценным заболеванием, но его наличие создает выраженные предпосылки для развития более тяжелых инфекционных процессов. При нем наблюдается уменьшение количества лактобактерий и увеличение числа условно-патогенных микроорганизмов. Это приводит к увеличению pH до 7,0—7,5, что разрушает естественный механизм защиты от инфекций.
Бактериальный вагиноз обнаруживается у 21—33% женщин.
При бактериальном вагинозе наблюдается:
Характерным признаком заболевания является обнаружение ключевых клеток в микроскопии мазков, уменьшение количества или полное отсутствие палочек Дедерлейна и обнаружение лейкоцитов.
Лечение бактериального вагиноза заключается в использовании противомикробных средств, витаминов, а затем восстановлении нормальной влагалищной микрофлоры с помощью специальных пробиотиков в форме суппозиториев. На время лечения нет необходимости воздерживаться от половых актов, но стоит использовать презерватив при контакте с новым партнером во избежание заражения другими инфекциями.
Неспецифическим вагинитом называют воспаление слизистой оболочки влагалища, спровоцированное инвазией микроорганизмов или действием химических, механических или термических факторов. Чаще всего он вызывается представителями условно-патогенной микрофлоры и может быть следствием повышения их вирулентности, т. е. способности вызывать патологические процессы, на фоне снижения иммунитета.
Часто кольпит сочетается с вульвитом, уретритом, эндоцервицитом.
Неспецифический вагинит может становиться хроническим. В таких ситуациях пациентки также ощущают зуд и жжение во влагалище, но интенсивность ощущений значительно ниже, чем при остром кольпите. Как правило, причиной визита к гинекологу в таких случаях становятся обильные серозно-гнойные выделения.
Лечение кольпита всегда носит комплексных характер и одновременно направлено на уничтожение возбудителей заболевания, устранение сопутствующих заболеваний, укрепление иммунитета. Поэтому пациенткам показано использование антибактериальных и противомикробных препаратов в форме свечей, иногда гормональных средств, а также пробиотиков для восстановления нормальной флоры и кислотности.
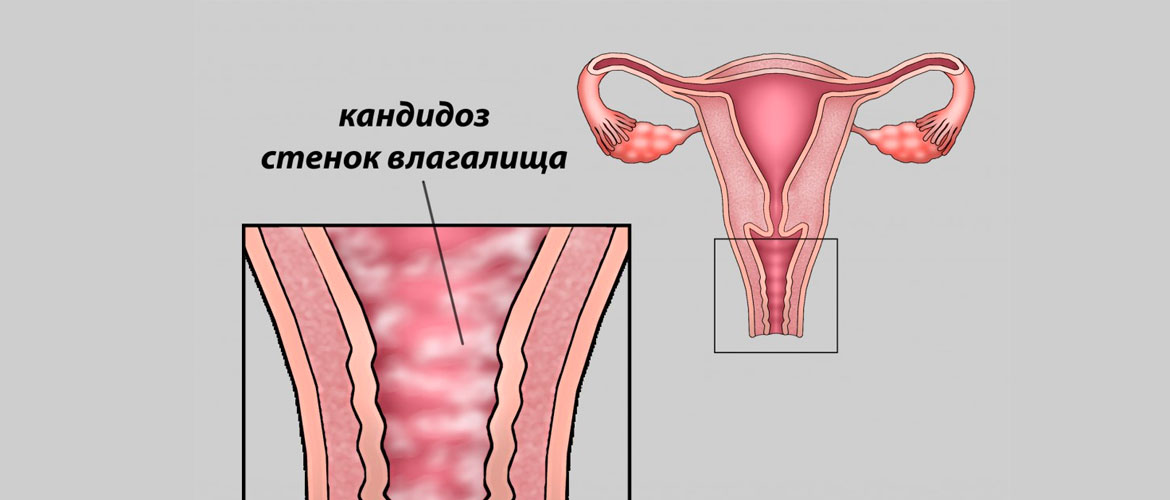
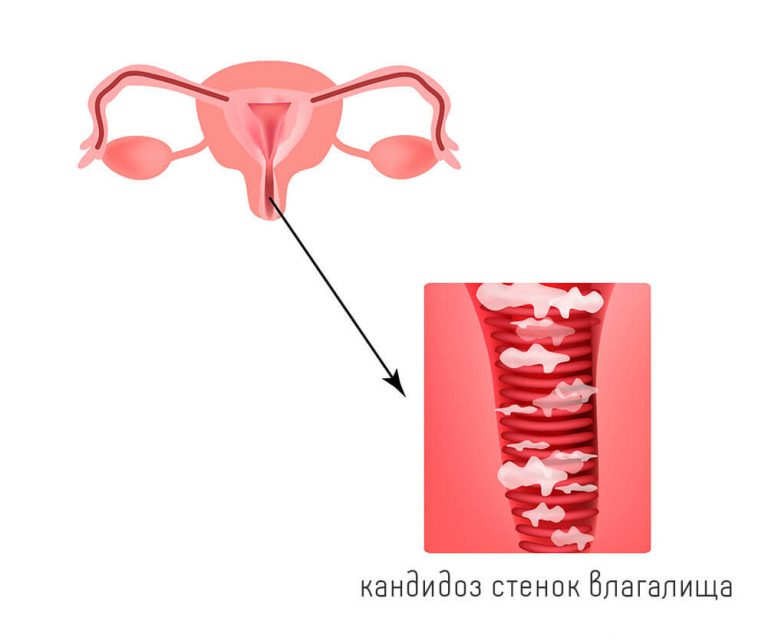
Вагинальный кандидоз – одно из самых распространенных инфекционных заболеваний половых органов. Его возбудителем выступают дрожжеподобные грибы рода Candida, являющиеся одноклеточными аэробными микроорганизмами. В народе это заболевание часто называют молочницей.
Вагинальный кандидоз не считается заболеванием, передающимся половым путем (ЗППП), поскольку разные штаммы Candida могут жить во влагалище постоянно, но активизироваться только при создании благоприятных для них условий (слабокислая среда, снижением иммунитета). Но развитие кандидоза очень часто является маркером развития ЗППП. Поэтому при его обнаружении рекомендовано сдать анализы на ЗППП.
При остром вагинальном кандидозе наблюдается вовлечение в воспалительный процесс слизистой оболочки вульвы. Это может сопровождаться образованием везикул, которые разрываются с образованием на их месте эрозий.
Очень часто на фоне самолечения кандидоз становится хроническим. В таких ситуациях заболевание регулярно рецидивирует и сложно поддается лечению. Терапия молочницы заключается в назначении противогрибковых препаратов, а также устранении факторов, способствующих ее развитию. Поэтому женщинам рекомендуется отказаться от приема КОК, кортикостероидов, цитостатиков, антибиотиков, если это возможно. Для устранения острого вагинального кандидоза достаточно использования местных средств, но при хроническом воспалительном процессе потребуется назначение системных препаратов. В любом случае выбор конкретных противогрибковых средств должен осуществляться на основании результатов бакпосева с определением чувствительности обнаруженных грибков к различным действующим веществам с антигрибковой активностью.
Трихомонадный вагинит также является распространенной проблемой современности. Его уже относят к ЗППП, поскольку возбудитель заболевания, трихомонада влагалищная, является агрессивным патогенным микроорганизмом и в норме отсутствует в составе влагалищной микрофлоры. Они оказывают влияние на подвижность сперматозоидов, поэтому при наличии трихомонадного вагинита возможность наступления беременности крайне мала.
60—70% женщин как минимум раз в жизни сталкивалось с трихомонадным вагинитом.
Очень часто трихомонадный вагинит сочетается с другими ЗППП, включая гонорею, вирусные заболевания, хламидиоз и т. д. В большинстве случаев инфекция не выходит за пределы влагалища, хотя может поражать и цервикальный канал, и матку, и органы мочевыделительной системы.
Трихомонады могут служить вместилищем для других патогенных микроорганизмов, например, гонококков, уреаплазмы, хламидий и т. д. Поэтому после их уничтожения возможно развитие соответственно гонореи, хламидиоза, уреплазмоза.
Типичными симптомами заболевания являются:
Инкубационный период может составлять от 3 до 30 суток.
Лечение трихомонадной инфекции назначается всем половым партнерам. Обязательно на время его проведения следует исключить половые контакты. Суть терапии заключается в назначении специализированных противомикробных препаратов, а также лечении всех других обнаруженных инфекций.
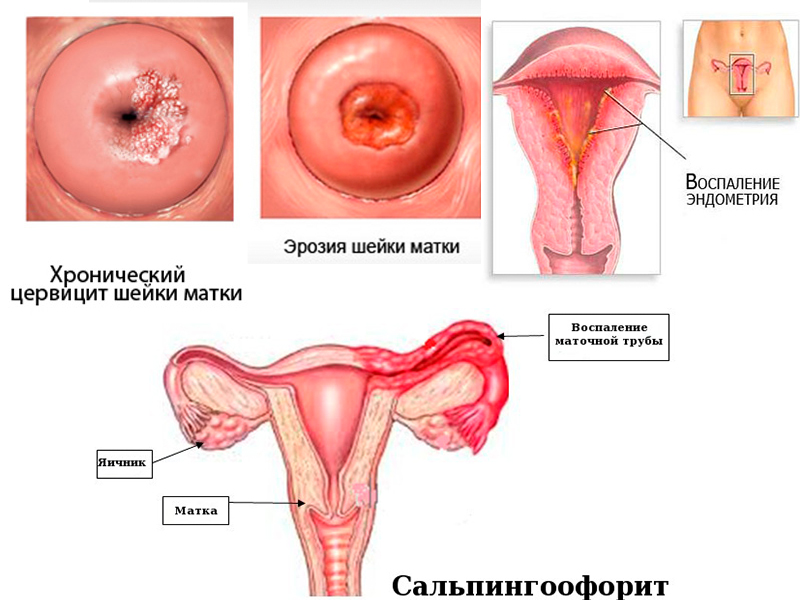
Эндоцервицитом называют воспалительный процесс в цервикальном канале, развивающийся на фоне травмирования его слизистой оболочки во время проведения манипуляций на матке или во время родов. Он часто сопровождает другие воспалительные процессы гинекологического характера, в частности кольпит, аднексит, эндометрит, а сама слизистая цервикального канала весьма чувствительна к гонококкам и хламидиям. Также эндоцервицит часто возникает на фоне развития заболеваний невоспалительного характера, включая эктропион шейки матки, эктопию и другие.
Для него характерно возникновение слизисто-гнойных выделений, что иногда сопровождается тянущими болями внизу живота. При проведении осмотра гинеколог может обнаружить отечность и покраснение слизистой оболочки влагалищной части шейки матки, эрозию. Если женщина затягивает с обращением к врачу и началом лечения воспаление цервикального канала может привести к развитию цервицита, при котором уже будет задействован и мышечный слой шейки матки, что спровоцирует образование так называемых наботовых кист.
Если причиной развития воспаления стали гонококки, говорят о наличии гонореи, если же его спровоцировали хламидии – урогенитального хламидиоза. Из цервикального канала микроорганизмы могут проникать в матку и маточные трубы, провоцируя их воспаление. Для гонореи характерны гнойные выделения, по консистенции напоминающие сливки. Хламидиоз же сопровождается серозно-гнойными выделениями.
Лечение эндоцервицита заключается в назначение антибиотиков, принимаемых внутрь. Использовать местные средства в таких ситуациях не показано в виду высокого риска распространения инфекции на верхние отделы половых органов.
Воспаление в матке и придатках является серьезной ситуацией, требующей немедленного лечения, поскольку при хронических инфекциях возникает риск не только их распространения на другие органы брюшной полости, но и образования спаек. В дальнейшем они станут существенной преградой для наступления беременности и нормального его протекания.
Эндометрит – гинекологическое заболевание, при котором воспаляется слизистая оболочка матки на фоне проведения внутриматочных манипуляций, после родов или в результате восходящего инфицирования. Как правило, для него характерно острое начало, что сопровождается:
На фоне адекватного лечения воспалительный процесс затухает через 8—10 дней. При его отсутствии возможно развитие тяжелых осложнений вплоть до перитонита, тромбофлебита, образования абсцессов или хронизации воспалительного процесса.
Хронический эндометрит также может развиваться на фоне частых выскабливаний слизистой оболочки матки или длительного использования внутриматочных контрацептивов. Он может не вызывать столь ярких симптомов воспаления, но провоцировать нарушения менструального цикла и тянущие боли внизу живота.
Аднексит или, как его еще называют, сальпингоофорит является заболеванием, при котором воспаление возникает в придатках матки, т. е. фаллопиевых трубах, яичниках, связках. При изолированном поражении маточных труб диагностируют сальпингит, а при дальнейшем вовлечении в воспалительный процесс яичников – оофорит.
Наиболее часто развитие сальпингита и оофорита, что объединяют под понятием аднексит, провоцируют хламидии и гонококки. Хотя также виновниками воспалительного процесса в матке и придатках могут выступать трихомонады.
При остром воспалительном процессе образующийся экссудат (отделяемое) может накапливаться в фаллопиевой трубе, провоцируя ее слипание в определенных участках. В результате продолжающий продуцироваться воспалительный выпот накапливается в не слипшихся участках маточных труб, что приводит к их растягиванию и формированию мешотчатых образований, называемых сактосальпинксы. Образование гноя при этом приводит к образованию пиосальпинкса, если же содержимое представлено серозным экссудатом, говорят о наличии гидросальпинкса.
В некоторых случаях аднексит не проявляется столь выраженно, но с помощью инструментальных методов обследований (УЗИ, диагностическая лапароскопия) в матке и придатках обнаруживаются характерные деструктивные изменения. Важно начинать лечение как можно раньше, в противном случае заболевание может спровоцировать перитонит и другие опасные осложнения.
Если лечение не было доведено до конца может развиться хронический сальпингоофорит. Способствовать его возникновению может и снижение реактивности организма, а также инфицирование некоторыми устойчивыми к терапии микроорганизмами. Для этого воспалительного заболевания типично образование гидросальпинксов и дистрофические изменения в тканях яичников, что приводит к нарушению гормонального баланса и нерегулярности менструаций.
При хроническом аднексите велика вероятность образования спаек в малом тазу, как между маточной трубой, яичниками и маткой, так и между стенкой таза, мочевым пузырем и петлями кишечника, что в дальнейшем может стать существенным препятствием для наступления и вынашивания беременности. Заболевание сопровождается периодическими обострениями, тупыми болями в нижней части живота, который могут отдавать в поясницу, бедро. Они становятся ощутимее при переохлаждении, во время менструации и попадания в стрессовые ситуации.
Женщины, страдающие от хронического аднексита, склонны к нервозности, депрессивным состояниям, бессоннице и становятся раздражительными. У них также снижается сексуальное влечение.
Лечение аднексита заключается в проведении комплексной терапии, которая разрабатывается строго индивидуально на основании выраженности воспалительного процесса, вида инфекции и индивидуальных особенностей пациентки. Нередко возникает необходимость госпитализации. Пациентки нуждаются в психологическом спокойствии и диете с преобладанием в рационе легкоусвояемых белков. Обязательно назначается антибиотикотерапия, причем нередко требуется сочетание нескольких препаратов с разным механизмом действия, так как у многих женщин обнаруживаются смешанные инфекции. В тяжелых случаях и образовании пиосальпинксов показано проведение малоинвазивного хирургического вмешательства – лапароскопии. Она позволяет удалить гнойное содержимое, рассечь спайки.
Таким образом, существует достаточно много воспалительных заболеваний женских половых органов, каждое из которых нуждается в своевременном диагностировании и проведении адекватного лечения. Основная их опасность заключается в возможности распространения инфекции не только на другие части половой системы, но и органы брюшной полости, а также развитии необратимых последствий. Поэтому при появлении дискомфорта в области половых органов, зуда, жжения, выделений следует обратиться к гинекологу.
Врач акушер-гинеколог, гинеколог-эндокринолог, УЗИ (УЗД).
Плановое ведение и обследование всех нозологических форм гинекологической патологии.
Что такое поликистоз яичников, причины его развития, симптомы и варианты течения заболевания. Особенности диагностики и лечения СПКЯ. Возможные осложнения и последствия
Что такое дисменорея. Виды дисменореи и причины развития. Возможные симптомы и способы коррекции состояния.
Что такое менопауза, в каком возрасте она наступает и как проявляется. Причины преждевременного климакса и методы лечения, облегчения состояния при менопаузе.
+7 (499) 148-36-11
Звоните по всем вопросам
Секс Сиська Большой
Обнаженная Примадонна Онлайн
Бразилия Порно
Анна Николь Смит Трахается
Ахуенное Порево