Холестаз
Гомонова Вероника Павловна, врач-гастроэнтеролог, научный сотрудник Медицинского института СПбГУ
Холестаз – нарушение образования или оттока желчи. Патологический процесс может возникнуть на любом участке – от синусоидальной мембраны до дуоденального сосочка.
Классификация холестатических поражений[1].
По уровню поражения:
· внутрипеченочный холестаз: вызван нарушением образования и транспорта желчи в гепатоцитах и/или повреждением внутрипеченочных желчных протоков;
· внепеченочный холестаз: затронуты внепеченочные желчные протоки, общий печеночный проток и общий желчный проток.
По длительности течения:
· Острый холестаз – до 6 месяцев
· Хронический холестаз – более 6 месяцев
Для дифференциальной диагностики холестаза важно понимать на каком уровне расположен патологический процесс и насколько остро он развился.
При этом важно помнить, что некоторые причины острого холестаза, такие как холестаз, связанный с полным парентеральным питанием, или лекарственно-индуцированное повреждение печени потенциально могут иметь хронический характер, а хронические холестатические заболевания могут протекать волнообразно. Аналогичным образом хронические заболевания могут проявляться остро. При некоторых заболеваниях, например, при первичном склерозирующем холангите, могут поражаться как внутрипеченочные, так и внепеченочные желчные протоки.
Клиническими проявлениями холестаз могут быть:
· Кожный зуд
· Желтуха
· Потемнение мочи, изменение окраски кала
· Усталость
При длительном течении холестаза:
· Сухость и гиперпигментация кожи
· Ксантомы и ксантелазмы
· Дефицит жирорастворимых витаминов (А, Д, Е, К), дефицит витамина Д приводит к остеопении и остеопорозу.
Диагностика
Лабораторная диагностика (не отличает внутри- и внепеченочный холестаз).
Идеального лабораторного маркера холестаза не существует, поэтому рекомендуется оценивать сразу несколько показателей.
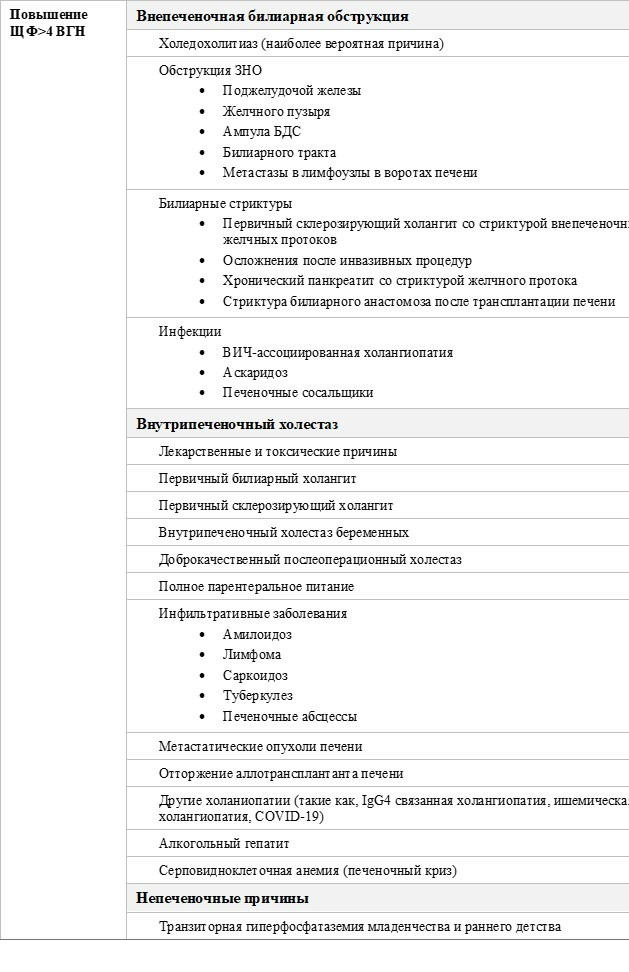
Диагностические критерии холестаза[2]:
· Повышение ЩФ >1,5 ВГН* и ГГТ >3 ВГН
*ВГН – верхняя граница нормы
Причины повышения ЩФ представлены в таблице [3]

NB! Повышение ЩФ и ГГТ не всегда = холестаз
ЩФ может быть в норме повышена при беременности (2-3 триместр) и в подростковом возрасте (за счет быстрого роста костей).
Кроме того, повышение ЩФ может быть выявлено не только при патологии печени, но и при поражении костной ткани (болезнь Педжета, рахит, остеосаркома, миеломная болезнь и пр.), кишечника. Чтобы подтвердить, что повышение ЩФ вызвано патологией печени, необходимо оценить уровень ГГТ или 5'-нуклеотидазы (если доступно) в сыворотке крови. Эти маркеры обычно повышаются параллельно с уровнем ЩФ при заболеваниях печени и остаются нормальными при патологии костей, кишечника.
Повышение активности ГГТ в сыворотке крови выяыляют при стеатозе печени, сахарном диабете и заболеваниях поджелудочной железы, инфаркте миокарда, почечной недостаточности, хронической обструктивной болезни легких, при употреблении алкоголя, у пациентов, принимающих фенитоин и барбитураты. ГГТ, как маркер поражения гепатобилиарной зоны, имеет высокую чувствительность, но низкую специфичность. Именно поэтому ГГТ при холестазе оценивается главным образом для подтверждения печеночного происхождения ЩФ.
Другие биохимические маркеры холестаза:
· Повышение уровня желчных кислот (в рутинной практике не используется для подтверждения холестаза – единственным показанием служит подозрение на холестаз беременных)
· Повышение уровня лейцинаминопептидазы (ЛАП)
· Гипербилирубинемия (преимущественно за счет прямой фракции)
· Повышение 5-нуклеотидазы
· Гиперхолестеринемия
Инструментальная диагностика холестаза[4],[5].
Помогает в установлении причин холестаза, в дифференциально-диагностическом поиске, отслеживании динамики заболевания, а также определяет тактику лечения. Идеального и универсального метода инструментальной диагностики холестаза не существует. Большинство методов являются взаимодополняющими друг друга (см схему).
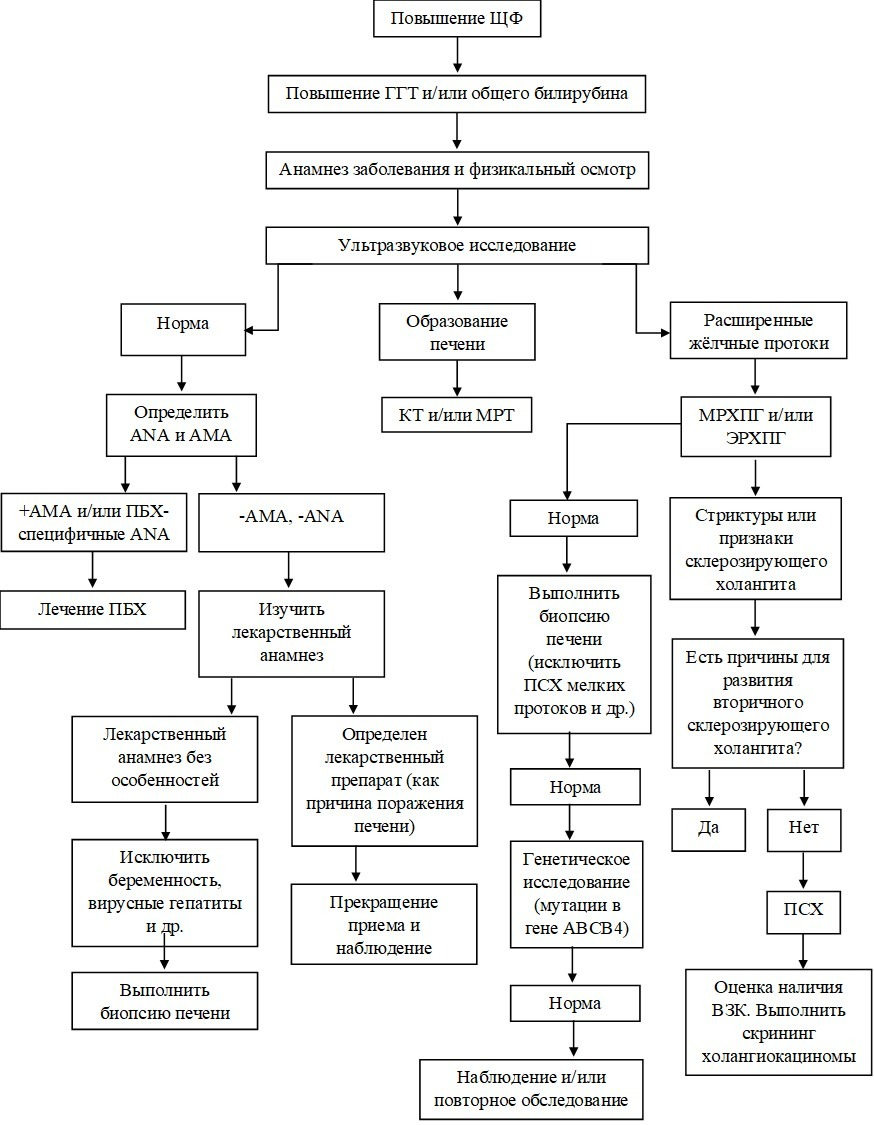
✅ Ультразвуковое исследование органов брюшной полости
Быстрый, доступный и неинвазивный метод, предпочтителен для начального этапа диагностического поиска (скрининга). Позволяет оценить наличие/отсутствие признаков билиарной обструкции, однако при внутрипеченочном холестазе этот метод малоинформативен.
✅ Компьютерная томография
Более чувствительный метод по сравнению с УЗИ в отношении обнаружения объемных образований печени и поджелудочной железы, а также тромбоза воротной вены, при этом может уступать УЗИ в изображении билиарного тракта и дает лучевую нагрузку.
✅ Магнитно-резонансная холангиопанкреатография (МРХПГ) позволяет оценить внутрипеченочные и внепеченочные желчные протоки, а также протоки поджелудочной железы. Не уступает ЭРХПГ в качестве визуализации желчных протоков, при этом является неинвазивным методом с низким риском осложнений. МРХПГ не позволяет качественно визуализировать дистальную часть общего желчного протока из-за выпадения сигнала в проекции сфинктера Одди.
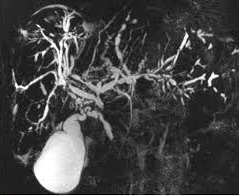
✅ Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
включает в себя эндоскопическую и рентгенологическую методики. Во время исследования возможно оценить не только размеры протоков, но и их эластичность, динамику заполнения и опорожнения контрастом. Основным преимуществом метода является возможность выполнения забора тканевого или клеточного содержимого для морфологической оценки (браш-биопсия).
Поскольку ЭРХПГ инвазивная процедура, необходимо помнить о возможных осложнениях, таких как развитие панкреатита, кровотечени, из-за этого в настоящее время ЭРХПГ применяется в большинстве случаев как этап лечебной манипуляции. Таким образом, при подозрении на внепеченочную обструкцию желчевыводящих путей первоочередными методами выбора будут являться МРХПГ и эндо-УЗИ.
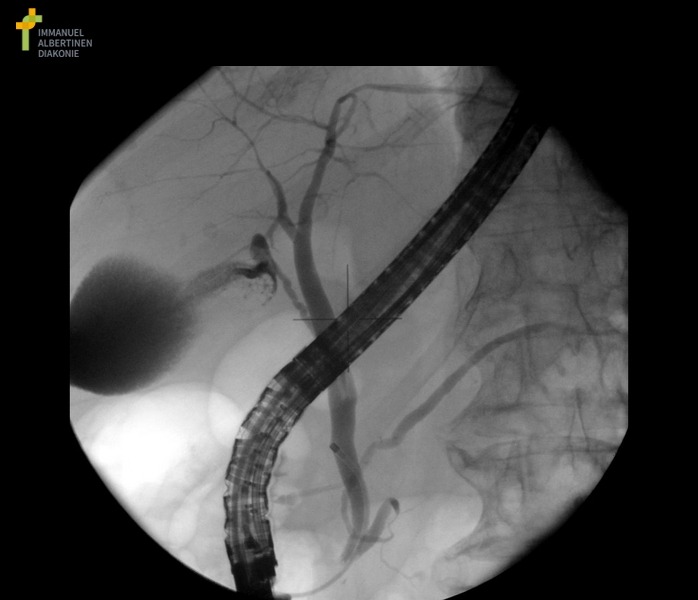
✅Эндосонография (синоним эндо-УЗИ, ЭУС)
метод, сочетающий в себе возможности одновременной эндоскопической и ультразвуковой диагностики заболеваний ЖКТ, поджелудочной железы, желчных протоков и печени. Данный метод позволяет хорошо визуализировать все отделы поджелудочной железы, ее главный проток, общий желчный проток - от терминального отдела до бифуркации (что достаточно плохо визуализируется при МРХПГ), большой дуоденальный сосочек. Разрешающая способность современных эхоэндоскопов позволяет обнаружить изменения от 2 мм.
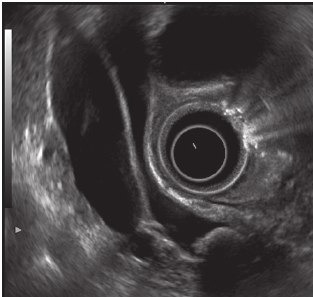
Также есть возможность использования в клинической практике внутрипротоковой эндосонографии. В этом случае ультразвуковой датчик заводится в холедох с помощью дуоденоскопа во время выполнения ЭРХПГ. Метод дает возможность провести сканирование стенки протока и окружающих его тканей. Данное исследование позволяет определить генез стриктуры, ее протяженность, глубину инвазии.
Тонкоигольная аспирационная биопсия под ЭУС контролем проводится для морфологической оценки причины билиарной гипертензии. Метод позволяет выполнить забор цитологического содержимого из образований от 5 мм.
❓ Что делать, если визуальных изменений желчных протоков не выявлено?
При отсутствии изменений желчных протоков, необходимо исключить возможные причины внутрипеченочного холестаза.
У взрослых пациентов с хроническим внутрипеченочным холестазом следующий диагностический шаг – определение антител (AMA-М2, anto-gp210, anti-sp100, ANA и др.), для исключения первичного билиарного холангита (ПБХ) – одной из наиболее частых причин поражения внутрипеченочных желчных протоков.
Если антитела отсутствуют, дополнительное тестирование может включать:
· гепатиты А, В, С и Е
· вирусы Эпштейна-Барра и цитомегаловирус
· тест на беременность у женщин детородного возраста, о беременности которых неизвестно
- Если вышеуказанные тесты отрицательны, уровень ЩФ ≥2 ВГН – рассмотреть возможность выполнения биопсии печени для исключения инфильтративных заболеваний (например, саркоидоз, злокачественные новообразования) или других причин холестаза, таких как первичный склерозирующий холангит мелких протоков, синдром исчезновения желчных протоков и др.
- Если уровень ЩФ < 2 ВГН, все другие биохимические печеночные маркеры в норме и у пациента нет симптомов, возможно наблюдение, поскольку дальнейший диагностический поиск вряд ли повлияет на лечение. Вопрос о биопсии печени в этом случае рассматривается через 6 и более месяцев при длительно сохраняющемся повышении активности ЩФ [6]
[1] Hilscher, Moira B et al. “Cholestatic Liver Diseases: A Primer for Generalists and Subspecialists.” Mayo Clinic proceedings vol. 95,10 (2020): 2263-2279. doi:10.1016/j.mayocp.2020.01.015
[2] В.Т. Ивашкин, Е.Н. Широкова, М.В. Маевская и др. Клинические рекомендации РГА и РОПИП по диагностике и лечению холестаза, 2015
[3]L.S Friedman, S. Chopra, S.Grover «Approach to the patient with abnormal liver biochemical and function tests», 2022.
[4] Hertervig F, Vilmann P, Kovacevic B. [Workup and treatment of patients with obstructive cholestasis]. Ugeskr Laeger. 2021 Mar 8;183(10):V09200719. Danish. PMID: 33734067.
[5] Райхельсон К.Л., Н.В. Семенов, А.Ю.Барановский, Е.Г. Солоницын. Холестаз. Учебное пособие. – СПб.: Типография «Звездная», 2014. – 72 с.
[6] Kwo PY, Cohen SM, Lim JK. ACG Clinical Guideline: Evaluation of Abnormal Liver Chemistries. Am J Gastroenterol. 2017 Jan;112(1):18-35. doi: 10.1038/ajg.2016.517