Embarazo y modulación inmunitaria
Dr. Robert W. MaloneSeparando los matices de la simplificación excesiva
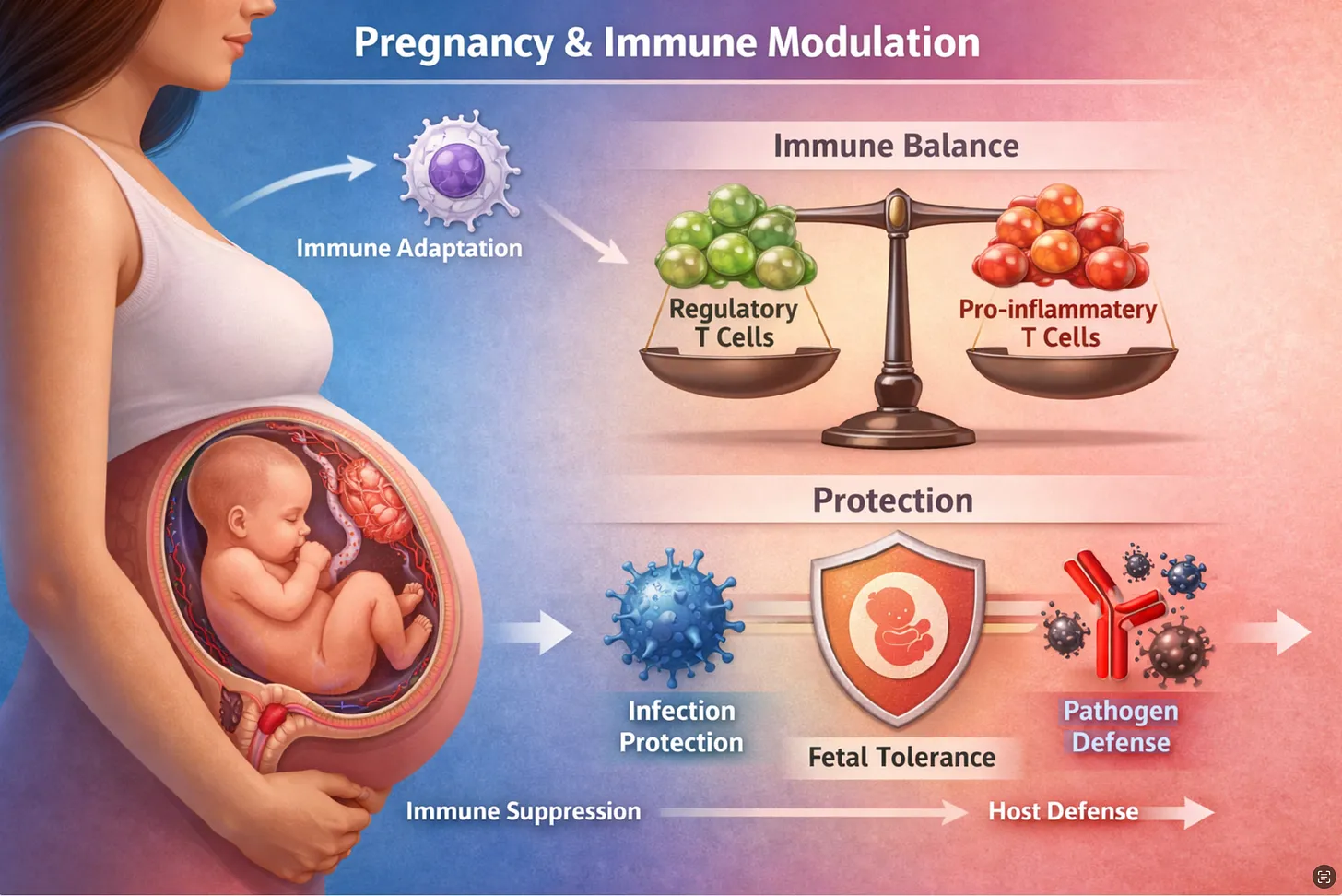
Embarazo y modulación inmunitaria: cómo distinguir los matices de la simplificación excesiva
Autores: Lynn Howard y Robert Malone
La afirmación de que el embarazo "suprime" el sistema inmunitario ha servido durante mucho tiempo como una forma práctica de abreviar tanto para médicos como para comunicadores públicos. La realidad documentada en la literatura científica es considerablemente más sofisticada. El embarazo no debilita la inmunidad en un sentido directo; recalibra el sistema inmunitario de maneras tanto sistémicas como intencionales, con implicaciones que van mucho más allá de la interfaz placentaria y se extienden a la forma en que el cuerpo de la embarazada responde a los patógenos y las vacunas, y a la protección del recién nacido tras el nacimiento.
Modulación, no supresión
La distinción entre inmunosupresión e inmunomodulación va más allá de lo semántico. Múltiples revisiones independientes han concluido que el embarazo reconfigura la respuesta inmunitaria en lugar de simplemente reducirla. Como afirma una síntesis ampliamente citada, el sistema inmunitario durante el embarazo "no se suprime, sino que se modula para facilitar el embarazo", lo que explica la susceptibilidad diferencial a las distintas clases de patógenos observada a lo largo de la gestación (1).
Esta postura está respaldada por datos longitudinales a gran escala. Si bien existe poca evidencia de inmunosupresión global durante el embarazo, el aumento del riesgo asociado con ciertas infecciones virales refleja cambios inmunológicos cualitativos específicos, más que un fallo general de las defensas del huésped.(2) La mayor gravedad observada en casos de influenza, COVID-19 y hepatitis durante el embarazo se atribuye a cambios específicos en la inmunidad celular, no a una reducción generalizada de la función inmunitaria.
Estos cambios son impulsados por las hormonas y afectan a todo el organismo. El estrógeno, la progesterona, la gonadotropina coriónica humana (hCG) y el cortisol modulan componentes inmunitarios específicos (perfiles de citocinas, comportamiento de las células NK, poblaciones de linfocitos T reguladores y actividad de los neutrófilos) de maneras que se propagan sistémicamente mucho más allá del útero. (3) Un estudio de 2025 de la Escuela de Medicina Icahn del Monte Sinaí, que examinó las transiciones inmunológicas en embarazos sin complicaciones, describió cambios drásticos en los mecanismos inflamatorios y la dinámica de las células inmunitarias cuando las personas pasaban de un estado no gestante a uno gestante. La obesidad pregestacional amplificó aún más estos cambios inflamatorios.(4)
Los neutrófilos ilustran bien esta paradoja: aumentan en número durante el embarazo, pero su súbito aumento de oxígeno reactivo y las respuestas de citocinas tras la estimulación se reducen, un estado de "preparación pero restricción". Las proteínas del complemento, como C3a, C4a y CH50, aumentan notablemente, lo que indica que la inflamación sistémica se regula en lugar de suprimirse. Estos cambios reflejan una reconfiguración intencionada diseñada para mantener simultáneamente la defensa materna y la tolerancia fetal.
El circuito de retroalimentación placentario-sistémico
Los cambios inmunitarios locales y sistémicos del embarazo no son independientes. La interfaz materno-fetal constituye un entorno inmunológico único que equilibra la tolerancia fetal con la defensa contra patógenos, protegiendo tanto a la madre como al feto, a la vez que previene el rechazo inmunitario del feto genéticamente distinto. 5 Mecanismos locales especializados —macrófagos de Hofbauer, células NK deciduales y linfocitos T reguladores que se acumulan en la decidua— crean un microambiente tolerante y permisivo, sustentado por la secreción de IL-10 y TGF-β. 5
Fundamentalmente, las señales hormonales que impulsan estas adaptaciones locales se propagan por toda la circulación materna. Este ciclo de retroalimentación entre el microambiente placentario y el compartimento sistémico explica por qué los cambios inmunitarios del embarazo no pueden comprenderse en términos puramente locales. La respuesta de la embarazada a un virus respiratorio o a una vacuna intramuscular refleja el trabajo inmunológico continuo para mantener la placenta, no simplemente una adaptación uterina localizada.
Inmunidad inducida por vacunas durante el embarazo: existen diferencias funcionales
El entorno inmunitario modulado del embarazo tiene consecuencias mensurables en la respuesta a las vacunas. Un estudio de 2025 publicado en npj Vaccines (parte de Nature Portfolio) examinó las respuestas serológicas y celulares a las vacunas de refuerzo de ARNm contra la COVID-19 en mujeres embarazadas y no embarazadas e identificó diferencias cualitativas significativas. Los anticuerpos de las mujeres embarazadas presentaron menor reactividad cruzada con antígenos no vacunales, incluidas las variantes XBB.1.5 y JN.1. Las mujeres no embarazadas mostraron mayores ratios IgG1:IgG3 y una mayor neutralización contra todas las variantes analizadas.(6)
En contraste, las mujeres embarazadas mostraron proporciones IgG1:IgG3 más bajas y una menor amplitud de neutralización, pero mostraron una mayor producción de citocinas de células NK dependientes de anticuerpos y una mayor fagocitosis de neutrófilos, especialmente contra nuevas variantes. El estudio también reveló que el embarazo aumentó los linfocitos T CD4 + de memoria , la producción de IFNγ y la dominancia monofuncional, así como la oxidación de ácidos grasos.(6) Este cambio metabólico limita la expansión y la intensidad funcional de los linfocitos B y T, lo que proporciona una base mecanicista plausible para las diferencias observadas en la calidad de los anticuerpos.
Esta no es una imagen de inmunidad fallida. Es una imagen de inmunidad redirigida. El sistema inmunitario de las embarazadas compensa la reactividad cruzada de anticuerpos reducida recurriendo en mayor medida a los mecanismos efectores innatos. Sin embargo, desde la perspectiva de la protección contra virus de mutación rápida, la reducción de la neutralización cruzada entre variantes constituye una limitación clínicamente significativa, que las comparaciones rutinarias de títulos en estudios de inmunogenicidad a gran escala podrían no captar. Una revisión sistemática de 2025 publicada en el Pediatric Infectious Disease Journal , que comparó la inmunogenicidad de las vacunas contra la COVID-19 en personas embarazadas y no embarazadas, confirmó de forma similar títulos detectables y generalmente protectores durante el embarazo, a la vez que señaló la necesidad de obtener más datos mecanísticos sobre la calidad funcional de los anticuerpos.(7)
Estos hallazgos plantean una pregunta abierta en la literatura: ¿deberían modificarse las formulaciones de las vacunas o los intervalos de dosificación para tener en cuenta el estado inmunitario específico del embarazo? Los datos disponibles no resuelven esta cuestión, pero sí justifican con firmeza una investigación transparente e independiente.
La leche materna: un segundo sistema de transferencia inmunitaria
Tras el nacimiento, el bebé se enfrenta a su mayor riesgo de exposición a patógenos en las superficies mucosas (el tracto respiratorio y el gastrointestinal), en un momento en que su propio sistema inmunitario es inmaduro. La transferencia de IgG placentaria proporciona cobertura sistémica durante el último trimestre, pero la defensa de la mucosa requiere una clase diferente de anticuerpos. La leche materna cubre esta deficiencia, y el mecanismo principal es la IgA secretora (sIgA).
La sIgA constituye más del 90 % de las inmunoglobulinas en la leche materna madura.(8) Cuando la leche materna recubre la mucosa oral, la cavidad nasal, las trompas de Eustaquio y el tracto gastrointestinal del lactante, la sIgA se une a los patógenos en la superficie antes de que puedan invadirlos, manteniéndolos inmovilizados para su digestión y excreción en lugar de su entrada sistémica.(9) Fundamentalmente, la sIgA se estabiliza mediante un componente secretor que la vuelve altamente resistente a las enzimas digestivas (una característica estructural de la que carece la IgG), lo que le permite permanecer funcional en todo el tracto gastrointestinal del lactante.(9)
El contenido de sIgA en la leche materna no es genérico. Según el trabajo fundacional de Brandtzaeg, el contenido de sIgA en la leche refleja la estimulación antigénica del sistema inmunitario mucoso de la madre por los patógenos intestinales y respiratorios con los que se ha topado.(8) Dado que la madre y el bebé suelen compartir un entorno, esto crea un repertorio de anticuerpos personalizado, calibrado para los patógenos específicos a los que el bebé tiene más probabilidades de enfrentarse, una característica que la fórmula no puede replicar.
Más allá de la exclusión inmediata de patógenos, la sIgA de la leche materna desempeña un papel fundamental en la configuración del microbioma intestinal del lactante y la regulación del desarrollo inmunitario. Estudios experimentales en ratones han demostrado que, en ausencia de inmunoglobulinas lácteas, las crías desarrollan respuestas naturales de IgA con mayor rapidez, con reacciones prematuras en el centro germinal, lo que sugiere que la sIgA materna modula activamente el ritmo y la naturaleza de la maduración inmunitaria del lactante, en lugar de simplemente sustituirla.(10)
Infección natural vs. vacunación: Diferencias en el perfil de anticuerpos de la leche
Un hallazgo consistente en múltiples estudios es que la vía de exposición materna al antígeno determina la clase de anticuerpo predominante en la leche materna. La infección natural, que estimula directamente el tejido inmunitario de las mucosas, genera un perfil de anticuerpos en la leche con predominio de IgA. La vacunación intramuscular, que actúa principalmente en los compartimentos sistémicos, genera un perfil de anticuerpos en la leche con predominio de IgG.(11),(12)
Esto se documentó explícitamente en el contexto de la COVID-19: las madres que se recuperaron de la infección por SARS-CoV-2 tenían anticuerpos específicos de antígeno con predominancia de IgA en la leche materna, mientras que las madres que recibieron vacunas de ARNm produjeron respuestas con predominancia de IgG en la leche.(12) Si la IgG o la sIgA de la leche materna proporciona una protección más significativa para la superficie de la mucosa infantil sigue siendo un área activa de investigación.(12) Sin embargo, dado que la sIgA está estructuralmente optimizada para la defensa de la mucosa y la resistencia enzimática, y dado que se ha demostrado que las vacunas contra la influenza y la tos ferina administradas durante el embarazo inducen sIgA e IgG específicas del patógeno en la leche que protegen a los bebés amamantados de esas enfermedades respiratorias,(13) la diferencia en la vía de exposición justifica un estudio continuo.
Conclusión
La literatura científica respalda consistentemente una conclusión general: el embarazo representa un estado de recalibración inmunitaria sistémica, no de supresión. El equilibrio inmunitario cambia de la actividad proinflamatoria de tipo Th1 a mecanismos de tolerancia de tipo Th2; las respuestas de anticuerpos neutralizantes a nuevos antígenos se reducen, mientras que las vías efectoras innatas se expanden; y tras el parto, la leche materna proporciona una capa inmunitaria mucosa personalizada y solo parcialmente replicada por la vacunación sistémica.
Las vacunas durante el embarazo siguen protegiendo y se recomiendan, pero la realidad biológica es más compleja de lo que suelen transmitir los mensajes institucionales. Las mujeres embarazadas generan respuestas inmunitarias detectables y funcionales a las vacunas, al tiempo que operan bajo un marco inmunológico que prioriza la tolerancia fetal, reduce la amplitud de anticuerpos entre variantes y moldea la inmunidad mucosa infantil mediante un mecanismo que las vacunas intramusculares solo actúan de forma incompleta. Comprender estas distinciones es la razón para estudiarlas con mayor rigor y garantizar que las políticas de vacunación reflejen la complejidad completa del estado inmunitario de la embarazada, en lugar de una narrativa de equivalencia simplificada.
Referencias
1. Faas MM, de Vos P. Células NK uterinas y macrófagos en el embarazo. Placenta. 2017;56:44–52. Véase también: revisión de inmunología del embarazo, ScienceDirect 2020: «El sistema inmunitario no se suprime, sino que se modula para facilitar el embarazo». doi:10.1016/j.clim.2020.108427
2. Abu-Raya B, Michalski C, Sadarangani M, Lavoie PM. Adaptación inmunológica materna durante el embarazo normal. Front Immunol. 2020;11:575197. doi:10.3389/fimmu.2020.575197
3. Klein SL, Flanagan KL. Diferencias sexuales en la respuesta inmunitaria. Nat Rev Immunol. 2016;16:626–638. doi:10.1038/nri.2016.90. Véase también: revisión de la modulación inmunitaria sistémica con estrógenos/progesterona, PMC3025805.
4. DeBolt CA, Yu H, Riis V, et al. Revelando la complejidad de los cambios inmunobiológicos del estado no gestante al gestante. Am J Reprod Immunol. 2025;94(3):e70166. doi:10.1111/aji.70166
5. Balasundaram P, Farhana A. Inmunología en la interfaz materno-fetal. En: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; Actualizado el 22 de febrero de 2025. Disponible en: https://www.ncbi.nlm.nih.gov/books/NBK574542/
6. Klein K, et al. El embarazo reduce la inmunidad de la vacuna contra la COVID-19 contra nuevas variantes. npj Vaccines. 2025. doi:10.1038/s41541-025-01236-4
7. Ballivian J, et al. Inmunogenicidad de las vacunas contra la COVID-19 durante el embarazo: una revisión sistemática y comparación entre mujeres embarazadas y no embarazadas. Pediatr Infect Dis J. 2025;44:S27–S31.
8. Brandtzaeg P. Inmunidad secretora con especial referencia a la cavidad oral. J Oral Microbiol. 2013;5. doi:10.3402/jom.v5i0.20401. Citado en: Kosik I et al. Cambios en el perfil de inmunoglobulinas de la leche materna durante la lactancia prolongada. Front Pediatr. 2020;8:428. doi:10.3389/fped.2020.00428
9. Centro de Riesgo Infantil. Anticuerpos, sistema inmunitario y lactancia materna. Centro de Ciencias de la Salud de la Universidad Tecnológica de Texas. Disponible en: https://www.infantrisk.com/content/antibodies-immune-system-breastfeeding-basics
10. Verhasselt V. Anticuerpos en la leche materna: procuerpos diseñados para el desarrollo sano del recién nacido. Immunol Rev. 2024. doi:10.1111/imr.13411
11. Anderson BL, et al. Lactancia materna y los orígenes del desarrollo de la inmunidad mucosa: cómo la leche materna influye en el sistema inmunitario mucoso innato y adaptativo. Curr Opin Gastroenterol. 2021. PMC11451935.
12. Bertotto ME, et al. Vacunación materna como enfoque adicional para mejorar la protección del lactante: Propiedades antiinfecciosas de la leche materna. Front Immunol. 2022;13:895971. PMC9382412. doi:10.3389/fimmu.2022.895971
13. O'Brien KL, et al. Efectos de la vacunación contra la influenza, la tos ferina y la COVID-19 en los anticuerpos de la leche materna: evidencia actual e implicaciones para la equidad en salud. Front Immunol. 2022;13:898291. PMC9314549. doi:10.3389/fimmu.2022.898291
Traducido del original: Pregnancy and Immune Modulation por Robert W. Malone