Диета При Желчном

💣 👉🏻👉🏻👉🏻 ВСЯ ИНФОРМАЦИЯ ДОСТУПНА ЗДЕСЬ ЖМИТЕ 👈🏻👈🏻👈🏻
БУ "Шумерлинский межтерриториальный медицинский центр" Минздрава Чувашии
Министерство здравоохранения России
Медицинский портал Чувашской Республики
Портал органов власти Чувашской Республики
Министерство здравоохранения Чувашии
Социальный портал Чувашской Республики
Министерство физической культуры и спорта Чувашии
БУ "Шумерлинский межтерриториальный медицинский центр" Минздрава Чувашии
Карта сайта
RSS
Медицинский портал
Aa Для слабовидящих
© 2009-2021 www.med.cap.ru — Медицинский портал Чувашской Республики.
При цитировании информации с сайта ссылка на первоисточник обязательна.
Автор концепции: Н.И. Володина
Координация: БУ «МИАЦ» Минздрав Чувашии
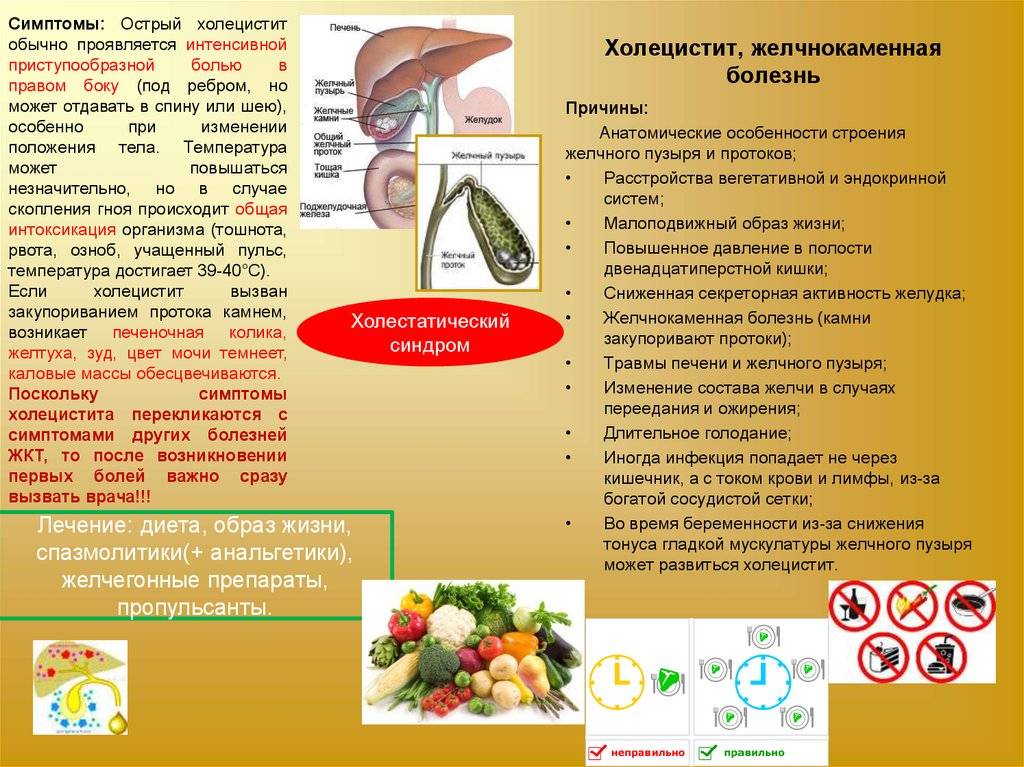
Заболевания гепатобилиарной системы известны человечеству с древних времен. Археологическими исследованиями представлены доказательства их существования в древности: у египетских мумий обнаруживались желчные камни. Анализ исторических записок, дошедших до нас, свидетельствует о том, что Александр Македонский, живший в IV столетии до н. э., страдал холециститом, скорее всего калькулезным.
В настоящее время заболевания печени и желчевыводящих путей принадлежат к наиболее часто встречающимся в гастроэнтерологической практике. В связи с этим стоит серьезная задача предупреждения их возникновения и профилактики обострений хронических процессов.
Среди лечебно-профилактических мероприятий диетотерапия занимает ведущее место. Современные принципы лечебного питания при заболеваниях печени и желчных путей сложились на основе новейших исследований, позволивших оценить действие пищи на уровне самых тонких структур печени, активности ее ферментов, образования и секреции желчи.
Уместно напомнить, что печень недаром называют центральной химической лабораторией организма. Почти все процессы обмена веществ совершаются при ее прямом участии. Печень осуществляет также важную пищеварительную функцию - секрецию желчи.
Печень весьма чувствительна к составу пищи. Любые нарушения баланса питания в сторону, как избытка пищевых веществ, так и их дефицита отражаются в первую очередь на функциональном состоянии печени.
Требования к лечебному рациону при заболеваниях гепатобилиарной системы сводятся к следующему: пища должна способствовать нормализации нарушенных обменных процессов в организме, создавать благоприятные условия для функциональной деятельности печени, активизировать желчевыделительную способность, улучшать состояние других органов пищеварительного тракта, нередко вовлеченных в патологический процесс.
Одним из основных факторов лечебного питания является ритмичность. Пища - наилучшее и наиболее физиологичное желчегонное средство. Напомним, что выход желчи из желчного пузыря происходит только в ответ на прием пищи. В паузе пищеварения, т. е. между приемами пищи и в ночные часы, желчь стационирована в пузыре. Поэтому соблюдение простого правила - достаточно часто (4-5 раз в сутки) и в строго установленные часы принимать пищу - в значительной степени способствует нормализации эвакуации желчи из пузыря, препятствует развитию застоя желчи и инфицированию. Обязательное условие - исключение обильной еды поздним вечером. Возбуждение пищеварения и, следовательно, желчевыделения в ночное время приводит к срыву нормального биологического ритма жизнедеятельности организма.
Совершенно очевидно, что для больных с заболеваниями печени и желчных путей небезразличен состав пищи. Учитывая чрезвычайно большую роль печени в белковом обмене, необходимо прежде всего обеспечить в оптимальных количествах белковую часть рациона. Как при острых, так и при хронических заболеваниях печени суточное количество белков должно соответствовать физиологической норме (80-90 г); при этом животные и растительные белки включаются в равных соотношениях. Следует позаботиться о достаточной доле белковых продуктов, богатых факторами так называемого липотропного действия. К ним относятся творог, сыр, яичный белок, треска, овсяная крупа и пр. Единственным показанием для ограничения белков в диете служит прекоматозное состояние, когда наступает декомпенсация функциональной способности печени. В таких случаях общее количество белков следует уменьшить до 20-40 г вплоть до полного исключения в период печеночной комы.
Количество и состав жиров также играют весьма существенную роль в питании этой категории больных. Широко распространенное ранее мнение о том, что больным с заболеваниями печени следует значительно уменьшать употребление жиров, в настоящее время отвергнуто как необоснованное. Для большинства больных с нарушениями в гепатобилиарной системе нет необходимости ограничивать жиры. Запрещается употребление лишь тугоплавких трудноперевариваемых жиров (баранина, жирные сорта свинины, гуси, утки). Физиологической нормой для этих больных считается 80-90 г жиров; наиболее благоприятное соотношение жиров: 2/3 животных и 1/3 растительных. Терапевтическая эффективность подобных лечебных рационов обеспечивается в первую очередь за счет жиров растительного происхождения. Полиненасыщенные жирные кислоты, содержащиеся в растительных маслах, оказывают нормализующее воздействие на нарушенный холестериновый обмен. Весьма выражено желчегонное действие растительных масел. Последнее обстоятельство особенно важно при заболеваниях печени, сопровождающихся застоем желчи, гипомоторной дискинезией желчного пузыря и сопутствующей гипомоторикой кишечника. В этих случаях доля растительных масел может быть увеличена до 50 % от общего количества жира (110-120 г). Следует соблюдать осторожность при определении допустимого количества жиров растительного происхождения в рационе больных с калькулезным холециститом. Во избежание провоцирования приступа желчной колики необходимо суточное количество растительного масла (обычно около 30 г) распределить равномерно. Обращаем внимание на то, что растительное масло следует вводить только с пищей (не натощак), в натуральном виде, т. е. не подвергая его нагреванию. Из жиров животного происхождения рекомендуется сливочное масло. Введение оптимального количества жиров при адекватных соотношениях с белками также улучшает обмен жирорастворимых витаминов, вкусовые качества пищи и повышает насыщаемость.
Ограничение жиров в диете требуется во всех случаях стеатореи печеночного происхождения, в том числе при холециститах, желчнокаменной болезни, после холецистэктомии, у больных с циррозом, в желтушный период болезни Боткина. При этом количество жиров уменьшают до 50-60 г. Резко ограничиваются или исключаются жиры в период угрожающей или развившейся комы.
С внедрением в клиническую практику метода прижизненного морфологического исследования тканей печени доказано, что только при массивных некрозах печеночной ткани (активный гепатит, декомпенсированный цирроз печени) уменьшаются запасы гликогена. В то же время показано, что избыточное потребление рафинированных сахаров приводит к нарушению процессов желчеобразования и желчевыделения, способствует развитию застойных явлений в желчевыводящей системе, обеспечивает готовность желчи к камнеобразованию. Помимо этого, в результате высокоуглеводного питания развиваются ожирение и связанные с ним нарушения холестеринового обмена.
В связи со сказанным выше не следует превышать физиологичной нормы углеводов (350-400 г) в рационе больных с гепатобилиарными расстройствами; доля простых Сахаров составляет при этом около 70 г. Углеводная часть рациона должна быть представлена достаточным количеством продуктов, богатых растительной клетчаткой: овощи, фрукты, хлеб грубого помола. Пищевые волокна, содержащиеся в этих продуктах, способствуют снижению насыщенности желчи холестерином, его максимальному выведению и задерживают всасывание холестерина в кишечнике. Таким образом, обогащенная пищевыми волокнами пища является действенным профилактическим средством камнеобразования в желчных путях. Велика роль печени в обмене витаминов. И хотя практически при всех заболеваниях печени обязательным компонентом лечения является витаминотерапия, следует обеспечить оптимальное введение источников витаминов с пищей. Источниками витамина С могут служить плоды шиповника, черная смородина, капуста, лиственный салат, помидоры, укроп, петрушка, земляника, клубника, малина, мандарины. Пищевые источники витамина А - сливочное масло, сливки. Каротин (провитамин А) содержится в моркови, помидорах, зеленом горошке, петрушке, салате, абрикосах, вишне. Важное значение имеют витамины группы В, особенно В6 и В12. Целесообразно создание и поддержание некоторого избыточного фона витаминов за счет назначения их препаратов .
Необходимо поддерживать на определенном уровне водно-солевой баланс. Не следует уменьшать количество жидкости (рекомендуется до 1,5 л свободной жидкости в сутки), так как при ее недостатке может повыситься концентрация желчи, увеличиться количество азотистых шлаков, в крови и тканях могут накапливаться вредные продукты обмена. Ограничивается потребление жидкости только у больных циррозом печени. Количество поваренной соли в рационе уменьшается до 8-10 г, а при задержке жидкости в организме - до 3-4 г.
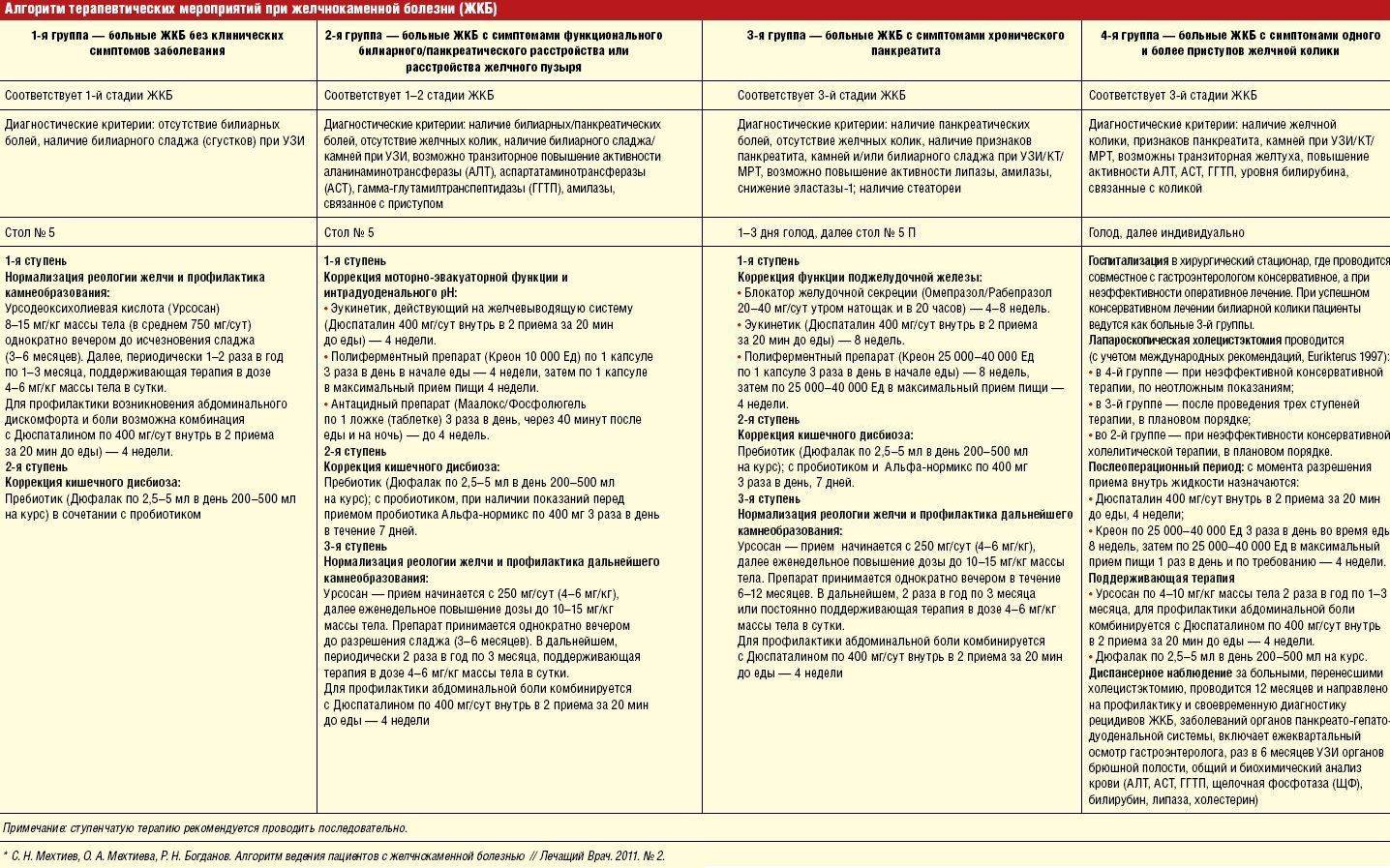
Изложенные принципы диетотерапии легли в основу наиболее широко применяемой в клинической практике диеты № 5 и различных ее модификаций (диет № 5а, 5щ, 5ж).
Показаниями к назначению диеты № 5 являются хронический гепатит, хронический холецистит в фазе ремиссии, цирроз печени в стадии компенсации.
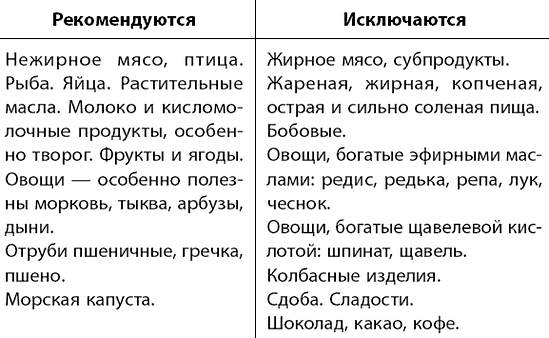
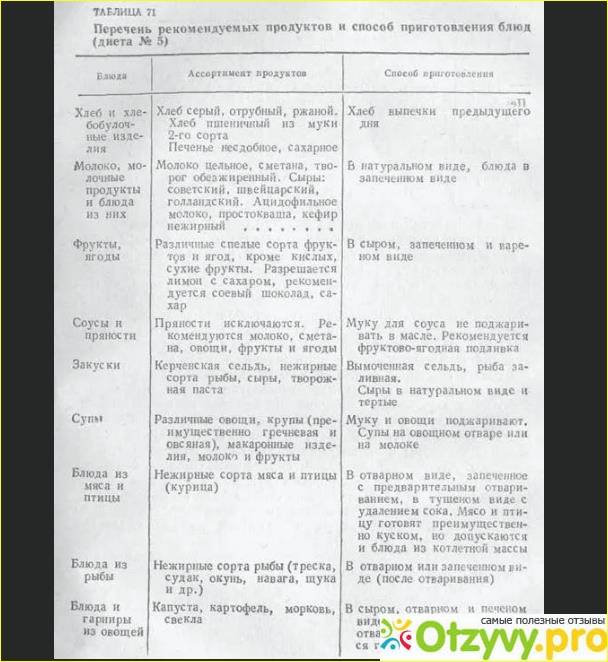
Хлеб - пшеничный вчерашней выпечки или подсушенный, ржаной сеянный из муки обойного помола, печенье и другие изделия, выпечка из несдобного теста.
Супы - из овощей, круп, макаронных изделий на овощном отваре или молочные, борщи, свекольники, щи из свежей капусты, Мука и овощи не пассируются.
Блюда из мяса и птицы - нежирные сорта мяса и птицы (говядина, телятина, куры) в отварном или запеченном (после предварительного отваривания) виде, а также тушеные (с удалением сока). Мясо и птицу готовят куском или делают из них котлетную массу.
Блюда из рыбы - нежирные сорта рыбы (треска, судак, окунь, навага, сазан, щука) в отварном или запеченном (после отваривания) виде.
Жиры - масло сливочное (30-40 г) и растительное (20-30 г): оливковое, подсолнечное или кукурузное (добавляются в готовые блюда в натуральном виде без кулинарной обработки).
Блюда и гарниры из овощей - различные виды отварных и запеченных овощей (капуста свежая и некислая квашеная, картофель, морковь, тыква, кабачки, зеленый горошек, молодая фасоль, цветная капуста); лук добавляется только после ошпаривания кипятком. Овощи и овощные соки рекомендуются и в сыром виде, особенно при наклонностях к запорам (в том числе помидоры, томатный сок).
Блюда и гарниры из круп и макаронных изделий - рассыпчатые и полу вязкие каши, особенно овсяная из крупы «Геркулес» и гречневая, запеканки из круп и макаронных изделий, крупеник с творогом, лапшевник.
Яйца и блюда из них - не более 1 яйца в день (при хорошей переносимости) или 2 белков для приготовления белкового омлета.
Соусы - молочные, сметанные на овощном отваре, фруктово-ягодные подливки. Пряности исключаются. Мука для соусов не пассируется с маслом.
Закуски - вымоченная сельдь, овощные салаты, винегреты, заливная на желатине рыба, отварной язык, сыр.
Фрукты и ягоды - все, кроме очень кислых сортов (лимон с сахаром разрешается). Рекомендуются компоты, пюре, кисели, варенье, мед.
Молоко и молочные изделия - молоко цельное, натуральное (при хорошей переносимости), а также сгущенное, сухое; свежий творог; сыры «Советский», «Голландский», «Российский»; простокваша, кефир, ацидофильное молоко; сметана добавляется в блюда как приправа.
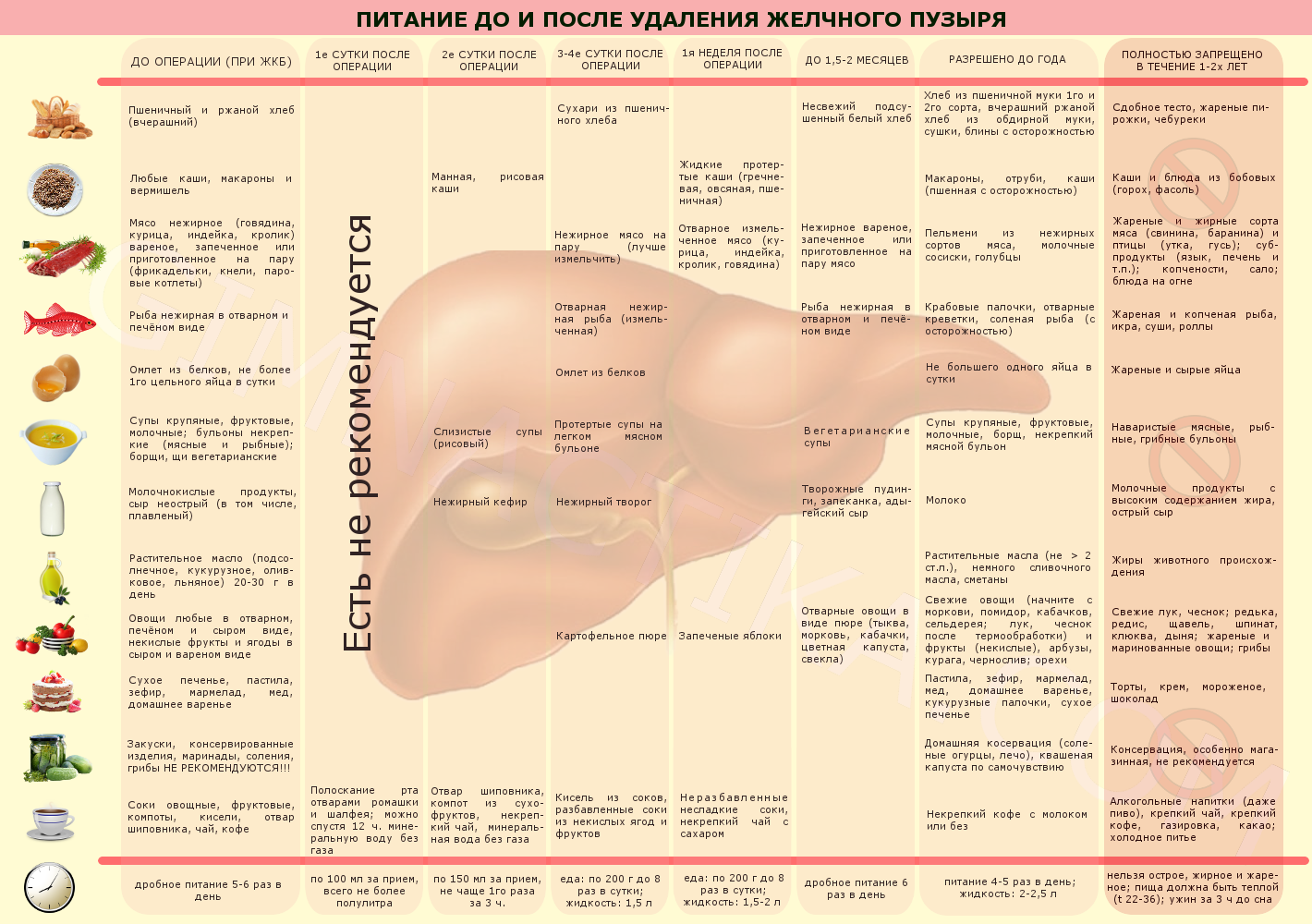
Для больных, перенесших холецистэктомию, в послеоперационном периоде и при наличии «постхолецистэктомического синдрома», проявляющегося дуоденитом, панкреатитом, предназначена щадящая диета № 5 (5щ). Она характеризуется еще более значительным ограничением жиров - до 50 г (растительные масла исключаются), углеводов - до 250 г (прежде всего легкоусвояемых - сахара, сладостей, меда, варенья), пониженной калорийностью - до 2000 ккал.
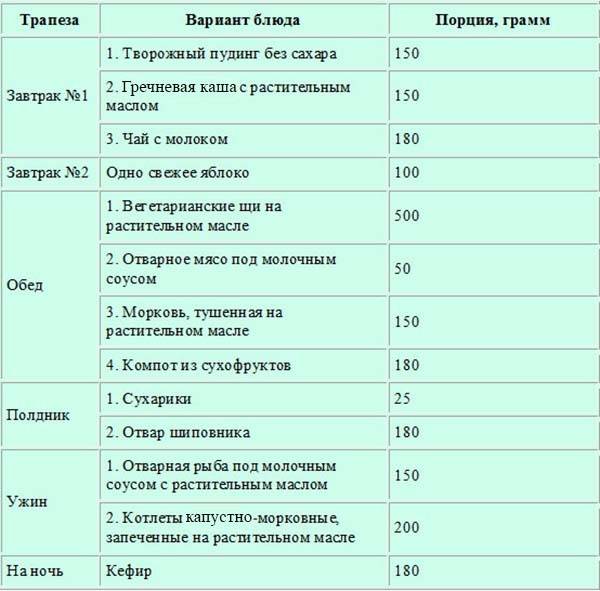
1-й завтрак. Биточки мясные паровые 100-120 г, каша гречневая протертая 1 /2 порции, чай.
2-й завтрак. Творог свежеприготовленный 100 г, яблоко, печеное 100 г.
Обед. Суп-лапша вегетарианский 1/2 порции, куры отварные 100-120 г, каша рисовая протертая, компот яблочный протертый без сахара.
Полдник. Сухарики без сахара, отвар шиповника.
Ужин. Рулет мясной паровой, фаршированный омлетом, 100 г, пюре морковное 1/2 порции, творожный пудинг без сахара, 100-120 г, чай. На ночь. Кисель.
На весь день. Хлеб белый 200 г, сахар 30 г.
При наличии упорного застоя желчи у больных с хроническим холециститом, «постхолецистэктомическим синдромом», обусловленным ангиохолитом, хроническим персистирующим гепатитом, дискинезией желчных путей на фоне спаечного процесса в холедоходуоденальной зоне, показана диета № 5 жировая (5ж), в которой количество жира увеличено до 120 г (60 г животных и 60 г растительных).
1-й завтрак. Сельдь с отварным картофелем на растительном масле 50/150 г, каша гречневая на растительном масле 150 г, чай.
2-й завтрак. Яблоко свежее 100 г, творог кальцинированный 100 г.
Обед. Суп вегетарианский рисовый на растительном масле, запеканка картофельная с мясом на растительном масле 260 г, мусс яблочный 125 г.
Полдник. Отвар шиповника, сухарики. Ужин. Тефтели 140 г, картофель отварной с растительным маслом 100 г, ватрушка с творогом 130 г, чай. На ночь. Кефир.
На весь день. Масло сливочное 10 г, масло растительное 20 г, хлеб белый 200 г, хлеб черный 100 г, сахар 30 г.
Сроки применения лечебных вариантов диеты № 5 (5а, 5щ, 5ж) не должны быть длительными. Эти варианты диеты назначаются на период обострения до стихания болевого и диспепсического синдрома.
В заключение необходимо подчеркнуть, что использование адекватной диеты в состоянии обеспечить длительную ремиссию, в то время как ее нарушение представляет реальную угрозу обострения процесса и его прогрессировать.
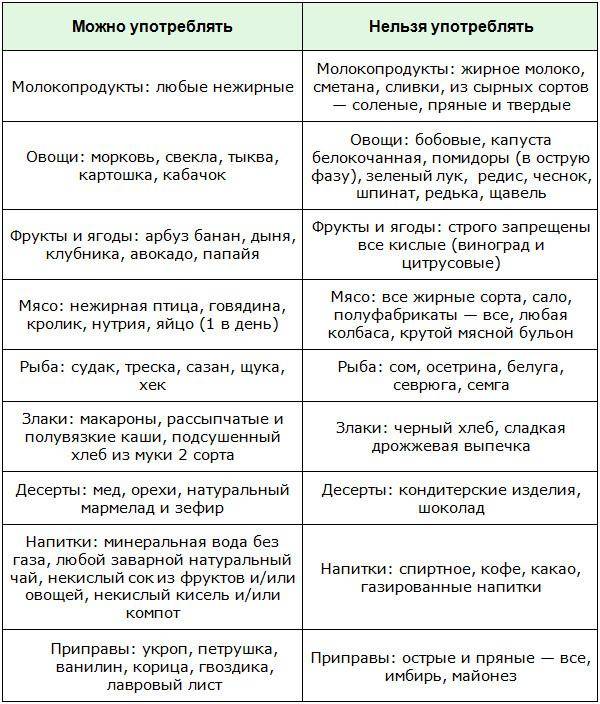
Человек с заболеваниями печени должен придерживаться специальной диеты. Эта диета защищает печень от тяжелой работы и помогает ей функционировать как нельзя лучше. Недостаточное количество крови, проблемы с нервной системой и дефицит питательных веществ, которые происходят при заболеваниях печени, могут лечиться с помощью п репаратов и витаминных добавок.
Печень участвует в метаболизме всех продуктов, т.е. в обмене веществ. Изменение диеты , дополнительное увеличение или уменьшение количества белков, углеводов, жиров и витаминов - может повлиять на функцию больной печени, особенно на производство ею белков и витаминов .
Белки играют важную роль в организме, они также предотвращают накопление в печени жира и повреждение клеток печени. Однако при повреждении печени белки не перерабатываются должным образом. Шлаки и токсины могут накапливаться и негативно влиять на общее состояние больного. Ограничение количества белков в рационе может уменьшить вероятность накапливания токсичных отходов. Стоит так же помнить, что болезни печени могут влиять на усваивание пищи, а диета может влиять на вес, аппетит и баланс витаминов в организме больного. Поэтому не следует слишком ограничивать потребление белков и избежать дефицита некоторых аминокислот.
Увеличение углеводов в рационе помогает сохранить запасы гликогена (это полисахарид и, в некотором роде животный крахмал, образованный остатками глюкозы). Людям с заболеваниями печени, возможно, потребуется увеличить потребление углеводов в пропорции к белкам.
Соль (натрий) в рационе может увеличить накопление жидкости и отеки в печени, поскольку соль заставляет организм удерживать воду. Большинство людей с тяжелыми заболеваниями печени должны ограничить количество потребления соли в рационе.
Диетические рекомендации могут отличаться, в зависимости от того, насколько хорошо или плохо работает печень больного. Очень важно находиться при этом под наблюдением врача, так как недоедание может привести к серьезным проблемам.
В целом, рекомендации для пациентов с тяжелыми заболеваниями печени могут включать:
- большое количество углеводной пищи. Углеводы должны быть основным источником калорий в этой диете; - умеренное потребление жира, как предписано лечащим врачом. Увеличение углеводов и умеренное потребление жира помогут сохранить протеин в организме и предотвратить разрушение белка - 1 грамм белка на килограмм массы тела - это означает, что человек с весом тела 70 килограммов должен съедать 70 граммов белка в день. Сюда не входит белок из крахмалистых продуктов и овощей. Человеку с сильно поврежденной печенью, возможно, потребуется есть меньше белка, и он, возможно, даже ограничится небольшим количеством специальных пищевых добавок. Однако людям с больной печенью не рекомендовано слишком ограничивать потребление белка, поскольку это может привести к недостаточности питания. - Рекомендовано также принимать витаминные добавки, особенно группы витаминов. - Уменьшить количество потребляемой соли (обычно менее 1500 мг в день), если у больного есть склонность к отекам.
1 апельсин приготовленная овсяная каша с молоком и сахаром 1 ломтик цельнозернового тоста (хлеба) клубничное варенье кофе или чай
100-120 г отварной или запеченой нежирной рыбы, птицы или мяса крахмал (например, картофель) приготовленные овощи салат 2 куска хлеба из цельного зерна 1 столовая ложка желе свежие фрукты молоко
- Полдник молоко с крекерами (галеты) или сухариками
- Ужин 100-120 г отварной, тушоной или запеченой рыбы, птицы, крольчатины или нежирного телячьего мяса картофель приготовленные овощи салат 2 куска хлеба из цельного зерна свежие фрукты или десерт 200-230 мл молока
Если у больного есть вопросы о его рационе питания или симптомах, рекомендуем ему обратиться к врачу или диетологу
Полезные и вредные продукты для печени
Печень играет ведущую роль в обмене веществ. К тому же в ней вырабатывается необходимая для пищеварения желчь. «Погрешности» в еде вызывают расстройства деятельности печени» а у людей, уже страдающих различными заболеваниями, - их обострение.
Каковы же условия нормального функционирования печени?
Прежде всего, конечно, нужно соблюдать режим питания, исключить из рациона раздражающие печень продукты, использовать соответствующую кулинарную обработку их. То есть диета должна обеспечить максимально возможный покой этого органа и вместе с тем не лишить организм необходимых ему питательных веществ.
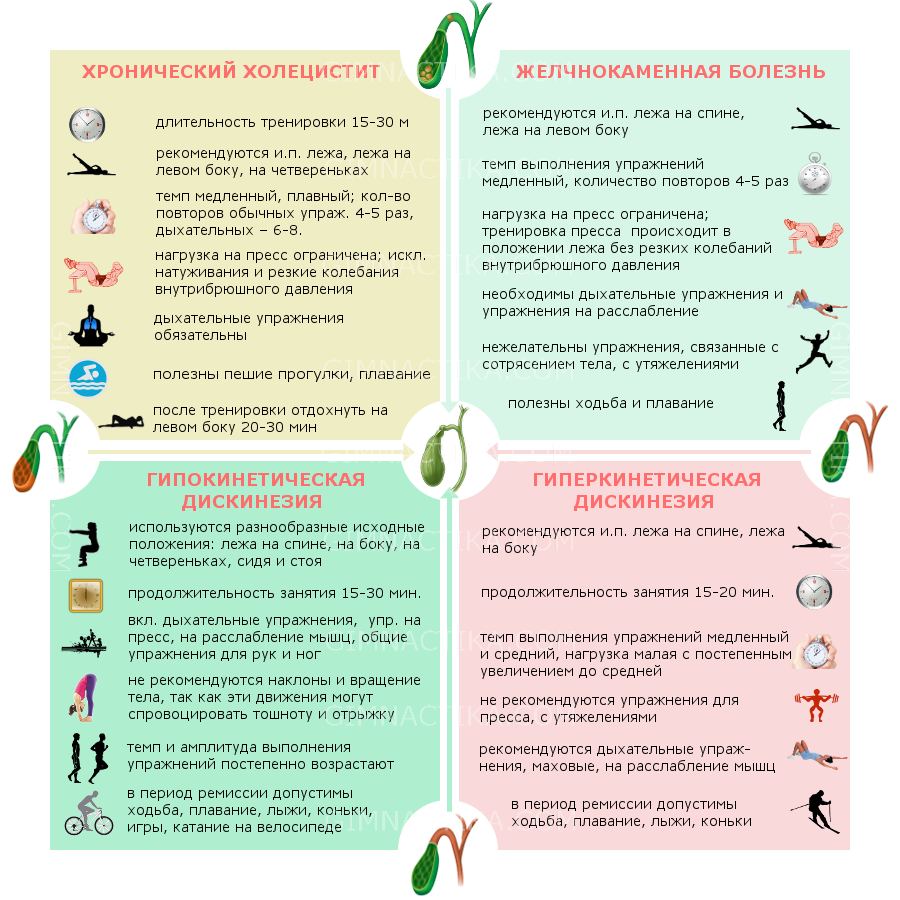
Диета устанавливается в зависимости от характера поражения печени и стадии развития болезни (острая или хроническая). Но в любом случае следует помнить, что оптимальным считается 4-5 разовое питание, небольшими порциями, в одни и те же часы. Когда человек ест всего 1-2 раза в день, делая длительные перерывы между едой, желчь застаивается, и это нередко приводит не только к развитию или обострению холецистита, гепатита, но и к возникновению желчнокаменной болезни.
При острых воспалениях печени (гепатите) и желчного пузыря (холецистите) пища должна быть отварная и протертая. Разрешается молочный, фруктовый или вегетарианский суп с протертыми овощами и крупами; нежирное мясо, приготовленное в виде паро
Диета при воспалении желчного пузыря:что можно кушать
Диета при заболеваниях печени и желчевыводящих путей - Шумерлинский...
Питание при холецистите: главные правила диеты | Food and Health
Диета №5 после удаления желчного пузыря
Что можно и нельзя кушать, если есть камни в желчном пузыре? Диета при ...
Можно Ли От Дюфастона Набрать Лишний Вес
Переклад Лишнего Веса На Собаку
Лишний Вес После 40 Лет Чем Сбросить
Диета При Желчном