Бородавки!
Игорь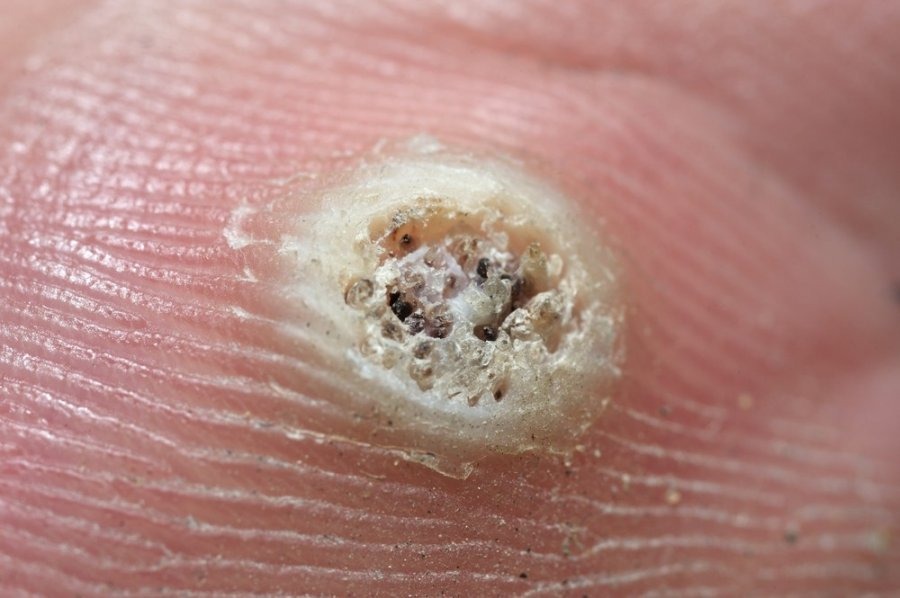
Бородавки – патологические образования вирусной этиологии, которые характеризуются формированием на коже выступающих округлых наростов небольшого размера. Есть несколько разновидностей бородавок: обыкновенные, плоские, подошвенные, остроконечные. Для патологии характерны распространение, склонность к рецидивированию и быстрому росту. В случае травмирования бородавки кровоточат, меняют цвет и форму, становятся болезненными. Самолечение может привести к появлению шрамов и рубцов, а также к озлокачествлению.
Причины возникновения и факторы риска
Образование бородавок вызывает вирус папилломы человека (ВПЧ). Он распространен во всех возрастных группах. Этот вирус поражает и кожные покровы, и слизистые оболочки ротовой и носовой полостей, голосовых связок, мочевого пузыря, аногенитальной области.
Заражение ВПЧ происходит при контакте с больным или инфицированным человеком, а также животными. Возможны случаи бытового заражения через личные вещи, предметы общего пользования. При попадании в человеческий организм вирус активно размножается в поверхностных слоях кожных покровов.
Нередкое явление – аутоинокуляция, то есть самозаражение. Например, причиной распространения бородавок в околоногтевой области является привычка покусывать пальцы и грызть ногти, а плоские бородавки на лице появляются как результат повреждения кожи при пилинге, бритье и других косметических процедурах.
ВПЧ попадает в человеческий организм через микротравмы. Люди, которые посещают спортзалы, бассейны, сауны и бани, больше подвергаются риску заражения. Также велик риск для работников птицефабрик и людей, занятых разделкой мяса, – у них бородавки появляются на предплечьях и кистях рук.
Симптомы и признаки
Инкубационный период патологического процесса продолжается от 1,5 до 5 месяцев, но и в случае инфицирования может не быть внешних признаков. Клинические признаки определяются видом бородавок:
- простые или вульгарные. Места локализации – ладони, тыльные стороны кистей, пальцы, редко – лицо, слизистые оболочки. Имеют вид плотных узелков округлой формы, на ощупь пораженные кожные покровы неровные и шероховатые. Чаще всего окраска кожных покровов не меняется, но могут появляться желтые и розовые оттенки. Простые бородавки отличаются множественным характером и склонностью к слиянию. Вариант обыкновенных бородавок – околоногтевые;
- подошвенные. Расположены на подошвах и провоцируют болезненность во время ходьбы. По внешнему виду сходны с простыми бородавками;
- ладонно-подошвенные. Имеют вид плотных образований с утолщенным роговым слоем. Необходимо отличать их от мозолей и потертостей кожи, а также от сифилитической подошвенной папулы. Инфекция может распространяться из-за неудобной обуви и чрезмерной потливости;
- плоские (юношеские). Места локализации – кожные покровы рук и лица, слизистые оболочки (головка пениса, шейка матки, прямая кишка);
- нитевидные. Места локализации на теле – шея, кожные покровы век, подмышечных впадин, молочных желез, паховой области. Имеют вид мягких папул, иногда на ножке, из-за чего часто травмируются. Цвет от телесного до темных оттенков коричневого;
- остроконечные (кондиломы). Имеют дольчатое строение и тестоватую консистенцию. По внешнему виду напоминают гребень петуха или цветную капусту. Цвет телесный или розовый, но при трении остроконечные кондиломы приобретают ярко-красный цвет. При травмировании кровоточат. Отличаются склонностью к формированию конгломератов. Наиболее типичное место локализации – аногенитальная область.
Диагностика бородавок
Врач ставит диагноз, опираясь на внешние признаки. Бородавки дифференцируют с:
- бородавчатым туберкулезом (для него характерны периферический красно-фиолетовый венчик и воспалительная инфильтрация);
- красным плоским лишаем (фиолетово-красные папулы, восковидный блеск);
- себорейным кератозом (встречается в виде образования, приклеенного к коже, может быть с роговыми кистами, пигментным);
- старческой фибромой (имеет более гладкую поверхность, красный цвет);
- плоскоклеточным раком (для него характерны изъязвления, персистенция, неравномерный рост).
Биопсия при диагностике бородавок используется не так часто.
Лечение бородавок
Для лечения бородавок применяют:
- наружные раздражающие вещества (подофиллотоксин, салициловая кислота, кантаридин);
- методы деструкции (иссечение, лазерная коагуляция, криодеструкция, электрокоагуляция, кюретаж).
Для предупреждения распространения инфекции назначают противовирусные мази – теброфеновую, оксолиновую.
Лечение необходимо в следующих случаях:
- локализация, влияющая на функциональное состояние органов;
- болезненные бородавки;
- косметически неприемлемые бородавки.
Методы терапии могут быть менее эффективными в случае нарушений работы иммунной системы.
У большинства пациентов хороший эффект оказывают электрокоагуляция и криодеструкция. Удаление бородавок лазером в зависимости от типа луча оказывает действие коагуляции или испарения. Образование удаляется послойно после местной анестезии. Время действия лазера и глубина проникновения определяются расположением и размерами бородавки. Этот метод лечения почти не оставляет рубцов, не изменяется пигментация кожи.
Хирургическое удаление бородавок проводится при обширных поражениях кожи. Иссечение проводят под местной анестезией, после накладываются внутрикожные косметические швы. После удаления бородавок полученный материал обязательно отправляют на гистологическое исследование.
Профилактика
Следует придерживаться таких рекомендаций:
- соблюдать правила личной гигиены, не использовать чужие полотенца;
- при посещении бань, бассейнов носить индивидуальную обувь из резины;
- при порезах и царапинах на коже сразу же обрабатывать их антисептиком, а затем закрывать раневую поверхность пластырем;
- при маникюре и педикюре использовать индивидуальные инструменты;
- укреплять иммунитет.