Гайморит.
https://telegram.me/detskiy_ekspert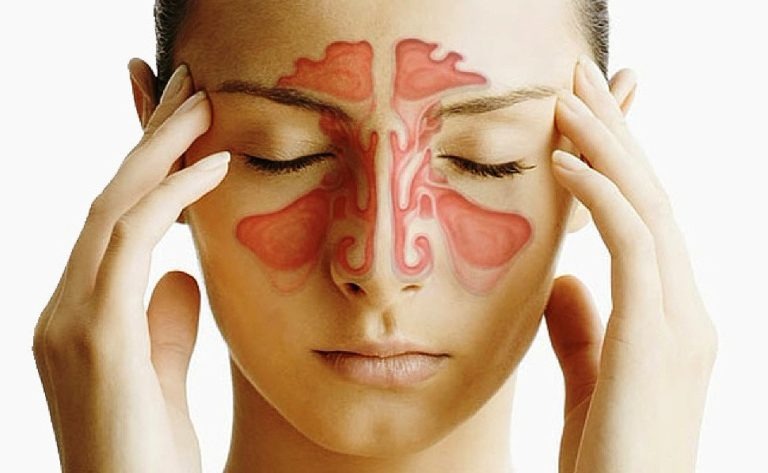
Гайморит - это воспалительный процесс, возникающий в гайморовых (верхнечелюстных) пазухах носа. Гайморовые пазухи - самые крупные придаточные парные пазухи носовой полости, находящиеся в толще верхней челюсти. Гайморит является разновидностью синуситов, которые объединяют в себе воспаление любых придаточных пазух носа (лобной, решетчатой, клиновидной или верхнечелюстной).
Гайморовы пазухи представляют собой полости, сообщающиеся с носом через узкое соустье. Гайморовы пазухи выполняют целый ряд полезных функций: выравнивают давление между внутричерепными полостями, увлажняют воздух, участвуют в голосообразовании.

Гайморит встречается довольно часто, это самое распространённое лор-заболевание. Согласно статистике около 10% населения развитых стран ежегодно заболевает гайморитом. У детей гайморит встречается реже, так как до 3-5 лет верхнечелюстные пазухи ещё недостаточно развиты. Острый гайморит чаще развивается зимой, чем летом. Это связано с эпидемиологической ситуацией осенне-зимнего периода.
Чаще всего гайморит развивается на фоне часто повторяющегося насморка, особенно при некачественной терапии, либо при отсутствии лечения вовсе.
Однако, существуют и другие причины:
- Хронические инфекции (тонзиллит, кариес, аденоиды и т. д.).
- Затруднение носового дыхания вследствие врожденного/приобретённого аномального строения носа (искривление носовой перегородки, узкие носовые ходы, деформации).
- Аллергический ринит, приводящий к избыточной выработки слизи и набуханию слизистой носа и пазух.
- Слабость иммунитета.
- Специфические инфекции (краснуха, корь, скарлатина и т.д.).
Какая бы ни была причина, механизм развития гайморита всегда одинаков. Сначала отекает слизистая, затем происходит закупорка выводных отверстий верхнечелюстных пазух размером 1-3 мм. В результате слизь накапливается в пазухах, образуя идеальную среду для развития патогенных микроорганизмов. Активная жизнедеятельность этих микроорганизмов приводит к образованию гнойных масс.
Нижняя стенка пазухи очень тонкая, что делает возможным возникновения воспалительного процесса из-за стоматологических заболеваний, либо некорректного выполнения процедур дантистом.
По локализации процесса гайморит может быть односторонним или двухсторонним.
Диагностика гайморита
Установить данный диагноз достаточно несложно. Для этого потребуется выполнить следующие обследования:
- клинический анализ крови;
- посев крови на питательные среды (только при лихорадке и тяжелом состоянии пациента);
- мазок из носа и зева с обязательным определением чувствительности к антимикробным лекарственным средствам и фагам;
- осмотр носа при помощи специального носового зеркала;
- осмотр ушей;
- рентгенография придаточных пазух (с акцентом на гайморову);
- в сложных для диагностики случаях – КТ черепа.
По длительности течения гайморит разделяют на:
- острый - длительность заболевания 2-3 недели;
- хронический - длительность заболевания от 1 месяца;
- рецидивирующий - форма, при которой отмечается до 4 случаев острого гайморита в год, длительность периодов ремиссии не менее 2 месяцев.
В зависимости от патологического процесса гайморит может быть:
- Экссудативный - обильное образование секрета и гнойных масс.
- Продуктивный - затяжное течение, осложняющееся образованием или разрастаниям полипов или утолщением слизистой оболочки.
- Атрофический - хроническая форма гайморита, приводящее к атрофии слизистой.
- Некротический - агрессивная инфекция, вызывающая некроз слизистых оболочек пазух.
Гайморит это серьезное заболевание и его клинические проявления не ограничиваются локальной симптоматикой.
Первыми клиническими проявлениями гайморита являются:
- вялость, слабость;
- повышение температуры тела до 38 градусов;
- головная боль;
- заложенность носа;
- снижение обоняния (пациент не различает запахи).
Данные признаки совпадают с симптоматикой простуды. Однако, затем довольно быстро возникают признаки, характерные для воспаления пазух:
- чувство распирания в пазухах;
- припухлость щеки с поражённой стороны;
- боль, иррадиирующая в зубы и лоб, усиливающаяся к вечеру;
- Болезненность при надавливании на область пазухи, иррадиирующая в глаз;
- при наклоне головы вперёд отмечается тяжесть в пазухах;
- может наблюдаться отек век, светобоязнь, боль в глазах, слезотечение;
- густое отделяемое из носа белого или жёлто-зеленого цвета.
Для хронического гайморита характерен сухой кашель в ночное время при этом отсутствует какое-либо воспаление дыхательной системы.
А также характерны: общая слабость (постоянные головные боли, потеря аппетита, возможна бессонница, температура обычно не поднимается); припухлость век по утрам; стойкая заложенность носа; скудное отделяемое из носа.
- головная боль достигла высокой интенсивности;
- появились судороги;
- речь стала запутанной и/или невнятной;
- пациент галлюцинирует;
- температура тела превышает 390С;
- снизилось артериальное давление (менее, чем 90/60 мм рт.ст.);
- сердечная деятельность или сильно участилась, или стала аритмичной;
- появился выраженный отек лица.
В следующей статье я расскажу вам про диагностику и лечение гайморита и возможные его осложнения.
▫На ваши вопросы я отвечу в группе 'Родительский чат' 👉 https://t.me/joinchat/Eno120mYoKusgiqF0CUrAg и буду рада вам помочь.
📚Ваш эксперт- Тамила, врач отоларинголог, фониатр (специалист по голосовым связкам).